Uvod
S športom se ukvarja mnogo ljudi, število športnih prireditev pa se vztrajno povečuje. Zato se s težkimi poškodbami in nujnimi stanji, navkljub njihovi redkosti v športu, vse pogosteje srečamo.
Športniki so v želji po čim boljšem športnem dosežku podvrženi skrajnim naporom, včasih v skrajnih razmerah okolja (hud mraz, vročina, vlaga, onesnaženo ozračje), pogosto v škodo svojemu zdravju. V poklicnem športu so uspehi poplačani z denarjem. Od njih živijo ne le športniki, temveč tudi njihovi trenerji, vodstva klubov in nenazadnje tudi industrija. Priložnosti za uspeh pa je v praviloma kratki športni karieri malo. V želji po vrhunskem rezultatu se športniki poslužujejo metod, ki lahko škodujejo zdravju. Zato je tudi doping, ki ima lahko usodne stranske učinke na športnikovo zdravje, v športu vse bolj pereč problem. Tudi tehnološki napredek, ki pomembno vpliva na izboljšanje športnih rezultatov je lahko tveganje za zdravje. V alpskem smučanju npr., ki je v Sloveniji med najbolj priljubljenimi športi, so težke poškodbe kolen mnogo pogostejše, odkar so na tržišču smuči s poudarjenim stranskim lokom (carving). Tudi starost športnika pomembno vpliva na pojavnost poškodb in nujnih bolezenskih stanj. Z leti se povečuje pojavnost ishemične bolezni srca in možnost infarkta srčne mišice ali nenadne odpovedi srca med naporom. Otroci se redkeje poškodujejo, lahko pa imajo težave zaradi prirojenih nepravilnosti, npr. srca.
Poškodba s težkimi posledicami ali celo nenadna smrt športnika močno zaznamuje športni dogodek in vzbuja v ljudeh dvome v načelo, da je šport zdrav. Resnici na ljubo, večina športnih prireditev pri nas nima ustreznega zdravstvenega nadzora. Posamezniki, ki jim je zaupana naloga zdravstvene oskrbe udeležencev športne prireditve, prepogosto nimajo ustreznega znanja in opreme.
Poglavje obravnava hujše poškodbe in pogostejša nujna bolezenska stanja, s katerimi se srečamo v športu. Opisani so postopki nudenja prve pomoči, ki jih izvaja laik, in postopki nujne medicinske pomoči, ki jih lahko izvaja le zdravnik. Omenjene so tudi nekatere lažje poškodbe in stanja, ki sicer ne ogrožajo življenja, zahtevajo pa pravočasno pravilno ukrepanje, ki prepreči trajne posledice.

Slika 1
A – Maraton – množična športna prireditev, kjer nastopajo športniki različnih starosti, nekateri nezadostno pripravljeni na pričakovane napore.
B – Jadranje na deski – priljubljen tekmovalni in rekreativni šport, ki se odvija v specifičnih, pogosto ekstremnih razmerah okolja in pri katerem so prisotne velike hitrosti.
Zdravstvena oskrba športnika in zdravstveni nadzor športne prireditve
Športnik, rekreativni ali poklicni, ter vsi, ki sodelujejo pri njegovi pripravi (trenerji, fizioterapevti, maserji, starši), naj bi bili seznanjeni z možnimi poškodbami in nujnimi bolezenskimi stanji, ki so za vsak šport specifični. Priporočljivo je, da osvojijo osnovno znanje o nudenju prve pomoči, saj lahko do poškodb in nujnih bolezenskih stanj pride tudi na treningu, kjer ponavadi v neposredni bližini ni strokovne zdravniške pomoči. Dobra telesna priprava športnika, upoštevanje varnostnih ukrepov ter uporaba zaščitne opreme so ukrepi, ki zmanjšajo možnost poškodbe. Namen rednih letnih preventivnih pregledov je pravočasno ugotavljanje dejavnikov tveganja za nastanek bolezenskega zapleta med naporom.
Organizatorji športnega tekmovanja ali prireditve so odgovorni, da organizirajo zdravniško ekipo za oskrbo prisotnih na prireditvi (športnikov, njihovega strokovnega vodstva in gledalcev). Vlogo vodje v zdravniški ekipi naj bi prevzel zdravnik, izkušen na področju nudenja prve in nujne medicinske pomoči. Oceniti mora, kakšne poškodbe in nujna bolezenska stanja je moč pričakovati na športni prireditvi. Pri tem mora upoštevati tudi starost in število udeležencev. Porazdeliti mora naloge posameznim članom zdravniške ekipe ter zagotoviti potrebna tehnična sredstva in takojšnji strokovni prevoz do prve ustrezno opremljene bolnišnice, če bi bil potreben.
Tabela 1
Nujna oprema zdravniške ekipe na športni prireditvi, ki jo vodi zdravnik.
Najbolj zahtevna je organizacija zdravniške oskrbe na množičnih rekreativnih prireditvah, kjer nastopajo številni športniki v različnih starostnih kategorijah, pogosto ne dovolj pripravljeni na napore. Predvsem, kadar je športna prireditev množična ali pa je narava športa taka, da je moč pričakovati težke poškodbe (npr. nesreče v avtomoto športu), je smiselno, da odgovorni v zdravniški ekipi o prireditvi obvesti najbližjo bolnišnico. Pomembna je tudi komunikacija med samimi člani zdravniške ekipe in z vodstvom prireditve, npr. preko brezžičnih telefonov. Pri nekaterih športih je potrebno pred nudenjem prve pomoči zavarovati poškodovanca in reševalca (začasno prekiniti tekmo in zapreti dirkališče). V individualnih ali ekipnih športih, kadar je število udeležencev tekmovanja manjše, je priporočljivo, da se zdravniška ekipa že pred začetkom tekmovanja seznani z zdravjem udeležencev. Z vedenjem o morebitnih poškodbah, kroničnih boleznih (astma, kardiomiopatija, epilepsija), družinski bolezenski obremenjenosti, razvadah, nosečnosti ter uživanju zdravil in poživil se zdravnik in njegova ekipa izognejo nepotrebni paniki in izgubi časa, če se med samim tekmovanjem športnik poškoduje, se poslabšajo ali na novo pojavijo simptomi in znaki bolezni ali športnik celo izgubi zavest.

Slika 2
Organizatorji športnega tekmovanja ali prireditve so odgovorni, da organizirajo zdravniško ekipo za oskrbo prisotnih na prireditvi.
Zdravstveno varstvo športnikov in področje varnosti na športnih prireditvah in tekmovanjih je v Sloveniji neposredno urejeno s predpisi:
· Pravilnik o službi nujne medicinske pomoči (Uradni list. RS, št. 77/96);
· Zakon o športu (Uradni list RS, št. 22/98, 27/02 –odl. US, 15/03);
· Uredba o splošnih ukrepih v športnih objektih na športnih prireditvah (Uradni list RS, št. 70/03);
· Zakon o varstvu pred utopitvami (Uradni list RS, št.44/00 in 110/02);
· Zakon o varnosti na smučiščih (Uradni list RS, št.110/02).
Nenadna smrt in izguba zavesti med športom
V različnih starostnih obdobjih so najpogostejši razlogi za nenadno smrt med športom različni:
· poškodba (moški, mlajši od 40 let),
· odpoved srca (moški, starejši od 40 let),
· podhladitev (otroci).
· Smučanje, ki je v Sloveniji eden od najbolj množičnih rekreativnih športov, je statistično precej nevaren šport. Statistika nenadnih smrti na smučiščih je pokazala, da bi moralo v istem dnevu smučati milijon ljudi, da bi se med njimi en smrtno ponesrečil.
· Športnik se lahko med naporom ali po njem zgrudi in izgubi zavest zaradi poškodbe ali bolezni (Tabela 2).
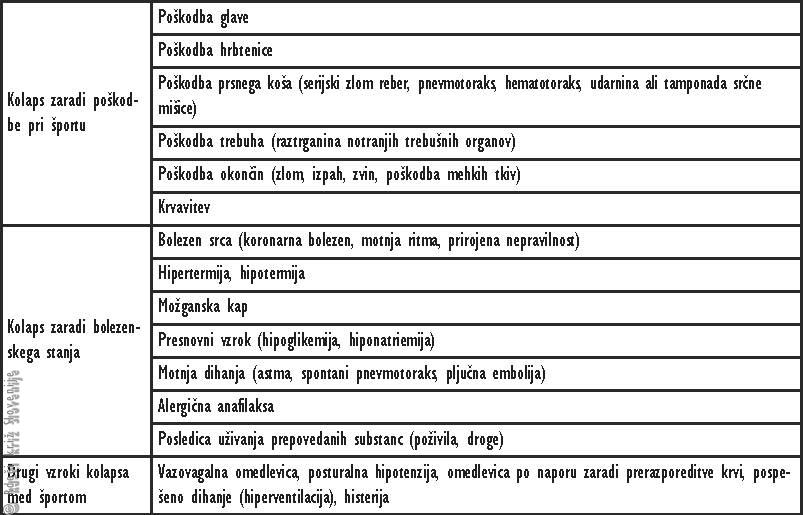
Tabela 2
Vzroki za izgubo zavesti med športom.
Izguba zavesti zaradi poškodbe pri športu (včasih je bolezen lahko vzrok za poškodbo)
· Poškodba glave (pretres možganov, možganske obtolčenine, možganski edem, popoškodbene znotrajlobanjske krvavitve, epilepsija ipd.).
· Izjemno huda bolečina (poškodba hrbtenice, prsnega koša, trebuha, udov, zlom, izpah, zvin, poškodba mehkih tkiv).
· Nezadostno dihanje (serijski zlom reber, pnevmotoraks, hemotoraks).
· Udarnina ali tamponada srčne mišice.
· Krvavitev – notranja (poškodbe trupa), zunanja.
Izguba zavesti zaradi bolezenskega stanja
· Bolezen srca (koronarna bolezen, motnja ritma, razširjeno srce, prirojena nepravilnost).
· Hipertermija, hipotermija.
· Možganska kap, subarahnoidna krvavitev (anevrizma).
· Epileptični napad.
· Presnovni vzrok (hipoglikemija, hiponatriemija, hipertonična dehidracija).
· Motnja dihanja (astma, spontani pnevmotoraks, pljučni embolizem).
· Alergična anafilaksa.
· Posledica uživanja prepovedanih substanc (poživila, droge) in zdravil.
Izguba zavesti zaradi drugih vzrokov
· Vazovagalna omedlevica, posturalna hipotenzija, omedlevica po naporu zaradi prerazporeditve krvi, pospešeno dihanje (hiperventilacija), histerija.
Pristop h kolabiranemu športniku, prva in nujna medicinska pomoč
Reševalec, ki prvi pristopi h kolabiranemu športniku, določi tri pomočnike, ki mu pomagajo športnika previdno obrniti na hrbet. V tem položaju najprej oceni zavest in osnovne življenjske funkcije (dihanje, bitje srca), pravočasno mora odkriti morebitno krvavitev. Postopki v primeru nezavesti in krvavitve ter temeljni postopki oživljanja so natančno opisani v ustreznih poglavjih učbenika (glej poglavje 3, poglavje 4, poglavje 6, poglavje10). Temeljne postopke oživljanja je potrebno izvajati takoj, na tekmovališču oz. športnem igrišču samem, in dosledno, dokler ne prispe ustrezna strokovna pomoč, ki prevzame skrb nad športnikom, oz. dokler se športniku osnovne življenjske funkcije ne povrnejo.
Kolaps je velikokrat vzrok poškodb zaradi padca, zato pri nezavestnem poškodovancu, ki je padel z višine, se kotalil ali pa se je zaletel z vozilom, ni mogoče izključiti poškodbe vratne hrbtenice zato mu jo vedno in takoj imobiliziramo s trdo vratno opornico! Improviziramo lahko s svitki brisače ali kosi oblačila. Imobilizacijo vratne hrbtenice nezavestnemu odstranimo šele potem, ko s preiskavami (z rentgenskim slikanjem) zanesljivo izključimo poškodbo vratne hrbtenice ali ko se zavest poškodovancu povrne in nima simptomov in znakov poškodbe vratne hrbtenice (nima mravljincev, nima bolečin pri premikanju, normalno čuti vse ude in z njimi giblje).
Reševalec, ki nima zadostnega števila pomočnikov (pri športu je to izjemno redko), naj zaradi možnosti poškodbe vratne hrbtenice nezavestnega športnika ne obrača sam. Najprej naj mu hitro imobilizira vratno hrbtenico ter nato oceni zavest in osnovne življenjske funkcije v položaju, v katerem ga je našel.
Ne pozabimo, da mora nezavestni športnik, ki primerno diha, ležati v bočnem položaju.
Če med reševalci ni zdravnika, morajo le-ti v primeru kolapsa športnika ali nezavestnega poškodovanega športnika (tudi če se mu je povrnila zavest) vedno takoj poklicati nujno medicinsko pomoč (glej poglavje 5). Prevoz v bolnišnico naj bo strokoven z ustrezno opremljenim reševalnim vozilom in v spremstvu zdravnika. Med čakanjem na prevoz v bolnišnico je potrebno upoštevati vremenske razmere okolja, v katerem se športna dejavnost odvija. V mrzlih razmerah poškodovanca oz. kolabiranega segrevamo, v toplih pa ga prenesemo na hladno, v senco.
Poškodovanec ali bolnik, ki potrebuje obravnavo v bolnišnici, naj ne je in ne pije, ker bodo morda potrebne nujne preiskave ali celo poseg v anesteziji!
Nujna medicinska pomoč
Zdravnik, ki je uradno odgovoren za zdravje športnikov na prireditvi, vodi izvajanje postopkov prve pomoči in določi nujnost in čas prevoza v bolnišnico. Med čakanjem na prevoz ali med prevozom v bolnišnico naj zagotovi dobro vensko pot za morebitno infuzijo, transfuzijo ali dajanje zdravil. Pri športniku z motnjami zavesti je smiselno s testnimi lističi določiti koncentracijo glukoze v krvi, saj je hipoglikemija, kot eden izmed možnih vzrokov za kolaps, izredno nevarno stanje, z možnimi trajnimi posledicami. Če je koncentracija glukoze v območju hipoglikemije, naj zdravnik takoj nastavi infuzijo s 50 % glukozo (500 ml). Bolečino je potrebno lajšati z analgetiki, injiciranimi v mišico ali žilo. Zdravnik, ki oceni, da takojšnji prevoz v bolnišnico ni potreben, športnika še enkrat natančno pregleda v slačilnici oz. v prostoru prirejenem za ambulanto. Organizira stalni nadzor nad športnikom, če je ta potreben, in odredi ukrepe zdravljenja. Športnika napoti na pregled k ustreznemu specialistu, saj je natančen vzrok za izgubo zavesti, če ne gre za očitno poškodbo, na terenu težko ugotoviti in dokazati.
Poškodbe pri športnih dejavnostih
Poškodba glave in obraza
Poškodba glave je najpogostejši razlog za izgubo zavesti pri športu. Pri nekaterih športih, pri katerih je poškodba glave pogosta (npr. hokej, smučanje, avtomoto šport), je zaščitna čelada del obvezne opreme športnika. Čelada lahko zavaruje glavo pred zlomi, ne more pa preprečiti poškodb možganov zaradi trka (impakt) in akceleracijsko-deceleracijskih poškodb.
Poškodbe glave delimo na poškodbe osrednjega živčevja (znotrajlobanjske poškodbe) in poškodbe obraza in obraznih kosti (zunajlobanjske ali maksilofacialne poškodbe), velikokrat so obojne hkrati.
Obravnava športnika s sumom na poškodbo osrednjega živčevja
(Glej poglavje 4, poglavje 14, poglavje 16.)
Poškodbe osrednjega živčevja delimo na difuzne (prizadenejo celotne možgane) in žariščne (prizadenejo samo določene predele možganov).
Najblažja difuzna poškodba je pretres možganov, ki se kaže kot izguba zavesti manj kot 30 minut in spomina za dogodke tik pred poškodbo (retrogradna amnezija).
Motnja zavesti lahko nastopi tudi brez nezavesti. V športu pogosto naletimo na predstopnje pretresa možganov.
Zavedati se moramo, da pretres možganov lahko v ozadju skriva tudi težjo poškodbo glave, zaradi katere se bo stanje lahko čez čas hitro poslabšalo (zaradi krvavitve npr. epiduralni hematom, zaradi možganskega edema in možganskih obtolčenin). Zato moramo tudi pri lahkih poškodbah glave poškodovanca ves čas nadzorovati in ponavljati preiskave. Če ugotovimo poslabšanje (Tabela 3) ali več kot kratkotrajno zmedenost, športniku ne dovolimo nadaljevati igre. Če je športnik utrpel pretres možganov, ne sme nadaljevati igre. Še istega dne mora obiskati specialista. Znano je, da se nevrološko poslabšanje po poškodbi glave pojavi v 0,2–0,7 %, če ni zloma lobanje, če pa je prisoten zlom lobanje, je verjetnost poslabšanja kar 3,2–10 %. Pozorni moramo biti na dejavnike tveganja: motnje strjevanja krvi, alkoholizem, droge, epilepsija, visoka starost ipd., zaradi katerih je poslabšanje še bolj verjetno. Poslabšanje napovedujejo ponovna ali poglabljajoča se zmedenost in vse večja zaspanost, glavobol, siljenje na bruhanje in bruhanje ter pojavljanje novih nevroloških znakov.

Tabela 3
Stopnje lahke poškodbe glave.
Žariščne poškodbe so:
· udarnina (kontuzija) možganov;
· raztrganina možganovine (zapičeni tujki, vstrel, vdrti kostni odlomki ipd.);
· hematomi (epiduralni, subduralni, intracerebralni);
· vse hkrati.
Postopki v primeru nezavesti zaradi poškodbe glave so enaki postopkom v primeru kolapsa zaradi katerega koli drugega vzroka. Čelade pri sumu na poškodbo glave in vratne hrbtenice nezavestnemu športniku pred prihodom v bolnišnico ne snamemo na silo, odstranimo le obrazno masko. Brez tega namreč ni mogoče preverjati življenjskih funkcij in izvajati temeljnih postopkov oživljanja. Kadar je dihanje spontano in poškodovanec še vedno ni pri zavesti, ga namestimo v položaj za nezavestnega. Dokazano je, da hitra intubacija in oksigenacija bistveno zmanjšajo smrtnost in možnost nepopravljive nevrološke okvare nezavestnega s poškodbo glave. Intubacija na terenu je izredno težavna, tudi za izkušenega zdravnika. Če je reševalec ni vešč, z njo le izgublja dragoceni čas in zato naj je ne poskuša na tekmovališču oz. športnem igrišču samem.
Nezavestnega poškodovanca s poškodbo glave je potrebno čimprej strokovno prepeljati v bolnišnico! Preložimo ga na nosila in ga v bočnem položaju odnesemo iz tekmovališča, najbolje v slačilnico ali v prostor prirejen za ambulanto. Tam ga pregledamo, dokler ni na voljo strokovnega prevoza v bolnišnico. Pri prelaganju in med prenašanjem nezavestnemu poškodovancu stalno varujemo hrbtenico. Med čakanjem na prevoz je potrebno opazovati življenjske funkcije (dihanje, srčna akcija), stopnjo zavesti pa preverjati na vsakih 5 minut s poskusom odzivanja poškodovanca na glasovne in bolečinske dražljaje. Priporočljiva je ocena zavesti po glasgowski lestvici za komo (glej poglavj 4, poglavje 16).
Športniku s poškodbo glave, ki je pri zavesti, je potrebno med čakanjem na strokovni prevoz oceniti orientacijo z vnaprej pripravljenimi vprašanji ter preveriti morebitno izgubo spomina (Tabela 4).

Tabela 4
Primer vprašanj za preverjanje orientacije in izgube spomina poškodovancev v hokeju na ledu.
Koncentracijo (zbranost) ocenimo tako, da poškodovanec poskusi ponoviti zaporedje številk (postopoma od tri do šest številk) ali odšteva od 20 navzdol.
Po oceni orientacije in koncentracije poškodovanca vprašamo o specifičnih simptomih, predvsem o bolečini v vratu in glavi ter o nevroloških simptomih (občutljivost na udih, dvojni vid, motnje sluha).
Športnika s poškodbo glave mora pregledati zdravnik, ki naj vsakemu športniku, ki ni v nezavesti, med čakanjem na strokovni prevoz napravi nevrološki pregled. Preveri naj, ali so prisotni znaki zloma lobanjskega svoda in baze (iztekanje možganske tekočine iz nosu, krvavitev in iztekanje možganske tekočine iz ušesa, očalni hematom, hematomi v podkožju skalpa, lokalna občutljivost skalpa na dotik). Pravočasno mora spoznati klinične znake povečanega znotrajlobanjskega pritiska (neenakost zenic in moteno odzivanje na neposredno in posredno osvetlitev zenic, prizadetost možganskih živcev, žariščni nevrološki izpadi).
Zgodnje prepoznavanje resne poškodbe glave (udarnine možganov, epiduralni, subduralni ali intracerebralni hematom ter zlom lobanjskega svoda ali baze) in pravočasen prevoz v bolnišnico pomembno povečata možnosti za preživetje in zmanjšata verjetnost kasnih posledic (Tabela 5). Pomembno je, da ima športnik po poškodbi glave stalen strokovni nadzor vsaj 24 ur, zato je smiselno, da je sprejet v bolnišnico. Vsako uro je potrebno preverjati stopnjo zavesti ter odzivnost in simetrijo zenic. Slabšanje zavesti, pojavljanje novih simptomov in znakov so indikacije za takojšnjo slikovno preiskavo glave.

Tabela 5
Razlogi za takojšnji prevoz v bolnišnico.
Previden in neodložljiv prevoz v bolnišnico je potreben tudi, kadar bolnik toži zaradi omotice, vrtoglavice, motenj vida, šumenja v ušesih, motenj koordinacije, je čustveno nestabilen, upočasnjen, dezorientiran ali ima motnje govora. Prav tako je prevoz v bolnišnico potreben, kadar ni mogoče zagotoviti medicinskega nadzora nad poškodovancem.
Športnika s poškodbo glave, ki je ves čas po poškodbi pri zavesti in pri katerem je bila izključena poškodba vratne hrbtenice ter nima prej opisanih simptomov in nevroloških izpadov, je dobro orientiran in ni zmeden, previdno posedimo za nekaj minut. Nato mu pomagamo vstati na noge. Če je pri tem negotov, ga položimo nazaj na nosila ali na preiskovalno mizo. Poškodovanca sprašujemo o morebitnih na novo nastalih simptomih in ga pregledamo vsakih 15–20 minut ter beležimo opažanja in spremembe.
Pomembno je, kdaj lahko športnik, ki je utrpel poškodbo glave, zopet začne s športno dejavnostjo (s treningi in tekmovanji). O tem pomembnem vprašanju naj odloča zdravnik. Zanaša se na teoretično znanje in lastne izkušnje.
Športnik, ki je utrpel poškodbo glave s simptomi, ki so trajali več kot 15 minut, ali z nezavestjo, naj isti dan ne tekmuje ali trenira.
Primer 1
53-letni rekreativni smučar je vijugal na robu zaledenelega smučišča. Zaradi megle je bila vidljivost slaba, zato je spregledal grbino na progi. Izgubil je kontrolo nad smučmi, padel in zdrsel pod poškodovano varovalno mrežo preko roba smučišča ter udaril z glavo v deblo smreke. Smučarja, ki sta peljala za njim, sta dogodek videla in mu takoj nudila prvo pomoč. Snela sta mu smuči in preverila življenjske funkcije. Dihal je spontano, srčni utrip je bil tipen, smučar je bil v nezavesti. Medtem je prispel na pomoč še en smučar in vsi trije so poškodovanca previdno obrnili na bok. Medtem ko je eden od reševalcev oddrvel po pomoč, sta ostala dva poškodovancu sprostila dihalne poti in ga ogrevala z lastnima bundama.
Deset minut po poškodbi se je poškodovancu povrnila zavest, dogodka se ni spominjal, bil je zmeden. Pet minut kasneje je prispela pomoč in z njo zdravnik. Poškodovanca so imobilizirali v vakuumski blazini in ga v akiju prepeljali v dolino, kjer ga je prevzela ekipa v vozilu prve pomoči. Zdravnik v vozilu prve pomoči je vzpostavil vensko pot, ki jo je vzdrževal s počasno infuzijo fiziološke raztopine. Pot od mesta nesreče do bolnišnice je trajala 40 minut. Ob prihodu v bolnišnico se je stanje poškodovancu poslabšalo, bruhal je in postal somnolenten. Leva zenica se je slabo odzvala na osvetlitev. Nevrokirurg je odredil CT preiskavo glave, ki je pokazala epiduralni hematom levo temporalno. Poškodovanec je bil operiran, hematom so odstranili. Po letu dni rehabilitacije je imel bolnik občasne glavobole, navajal je slabšo koncentracijo na delovnem mestu ter blažjo nespretnost udov desne strani telesa. Smučanje je opustil.

Slika 3
A – Nudenje prve pomoči na smučišču.
B – Priprave na prevoz ponesrečenega smučarja v dolino z reševalnimi sanmi (akijem).
C – Prevoz ponesrečenca z reševalnimi sanmi v dolino.
D – Ekipa nujne medicinske pomoči z zdravnikom prevzame poškodovanca in ga prepelje v bolnišnico v reševalnem vozilu.
Poškodbe mehkih tkiv obraza
Večina poškodb obraza pri športu so lažje poškodbe mehkih tkiv (udarnine in razpočne rane kože). Pogostejše so pri športih, kjer je prisoten kontakt z nasprotnikom, npr. pri borilnih veščinah, nogometu, košarki, rokometu. Lahko so tudi posledica udarcev nasprotnika ali soigralca z loparjem (squash, teniške dvojice, dvojice pri badmintonu) ali z igralno palico (hokej), lahko tudi padca (kolesarjenje), udarca žoge (baseball) ali ploščka (hokej). V nekaterih športih lahko preprečimo poškodbo obraza z zaščitno masko, ki je lahko vezana na zaščitno čelado (npr. pri hokeju). Mehka tkiva obraza se lahko poškodujejo z nakitom, zato je nošenje nakita v kontaktnih športih prepovedano.
Poškodbam mehkih tkiv obraza so lahko pridružene poškodbe perifernih živcev (končnih motoričnih vej obraznega živca in senzibilitetnih vej trivejnega živca), ki jih odkrije zdravnik z natančnim nevrološkim pregledom.
Prva pomoč
Mesto udarnine hladimo in nanj izvajamo stalen pritisk, da preprečimo nastanek večje otekline ali hematoma. Krvavitev iz razpočne rane zaustavimo z neposrednim pritiskom na rano preko sterilne gaze. Pri vseh športih, kjer je prisoten neposredni stik z nasprotnikom ali soigralci, poškodovancu, ki krvavi, prepovemo nadaljevanje športne dejavnosti zaradi nevarnosti morebitne okužbe nasprotnika z virusi HIV in hepatitisa B ali C. Pod ustrezno svetlobo rano speremo s sterilno fiziološko raztopino. Očiščene manjše razpočne rane z ravnimi in ne zmečkanimi robovi, ki ne krvavijo obilno, pokrijemo s sterilnimi adhezivnimi trakovi (Steristrip), večje in umazane rane neravnih robov pa samo sterilno pokrijemo in poškodovanca napotimo v bolnišnico, kjer bo rano oskrbel kirurg.
Nujna medicinska pomoč
Rane, ki jih je potrebno zašiti, naj bodo dokončno oskrbljene v bolnišnici in ne na tekmovališču oz. športnem igrišču zaradi večje verjetnosti okužbe. Potrebna je zaščita proti tetanusu in včasih z antibiotikom proti okužbi.
Poškodbe obraznih kosti in čeljustnega sklepa
Poškodbo mehkih tkiv lahko spremlja zlom obraznih kosti, še posebej, če je vzrok poškodbe udarec večje energije.
Prva pomoč
Pri sumu na zlom obrazne kosti poškodovanca napotimo v bolnišnico. Poškodovanca je potrebno opazovati, saj so hujšim poškodbam obraza lahko pridružene poškodbe osrednjega živčevja ali lobanjske baze.
Izpah čeljustnega (temporomandibularnega) sklepa je potrebno čim prej naravnati. Poškodovanca z izpahom tega sklepa je zato potrebno prepeljati v bolnišnico.
Nujna medicinska pomoč
Le zdravnik, vešč repozicije čeljustnega sklepa, lahko reponira sklep na tekmovališču oz. športnem igrišču.
Poškodbe oči
Poškodbe oči so pogoste pri kontaktnih športih. Do resnih poškodb oči lahko pride tudi pri športih z žogo, z loparji ali s palicami. Pri squashu npr., ima žogica dimenzije očesnega zrkla in lahko povzroči hudo poškodbo očesa s poškodbo koščenih sten očesne votline – orbite (»blow out« zlom). Pri športih, pri katerih je poškodba oči pogosta, je priporočljivo nositi posebna zaščitna očala iz polikarbonata, lahko z ustrezno dioptrijo in UV zaščito. Športnik z dioptrijo naj ne nosi očal iz stekla s kovinskim okvirjem, ker lahko v primeru udarca pride do hujše poškodbe obraza in predvsem oči. Večina športnikov z dioptrijo uporablja mehke očesne leče, plavalcem v bazenih pa jih odsvetujemo, ker lahko pride do nevarne glivične okužbe oči.
Planinca ali smučarja brez zaščitnih očal proti ultravijoličnim žarkom lahko prizadene pozimi in spomladi v gorah snežna slepota. Vzrok snežne slepote so ultravijolični žarki, ki se odbijajo od snežnih površin. Prvi znaki so pekoče bolečine in zbadanje v očeh ter močno bleščanje (znaki vnetja veznic in roženice). Opekline lahko povzročijo, da poškodovanec najprej postane omotičen, nato pa začasno oslepi.
Reševalec, ki nudi prvo pomoč, mora oceniti, kdaj je potrebna takojšnja napotitev na pregled k okulistu (Tabela 6).
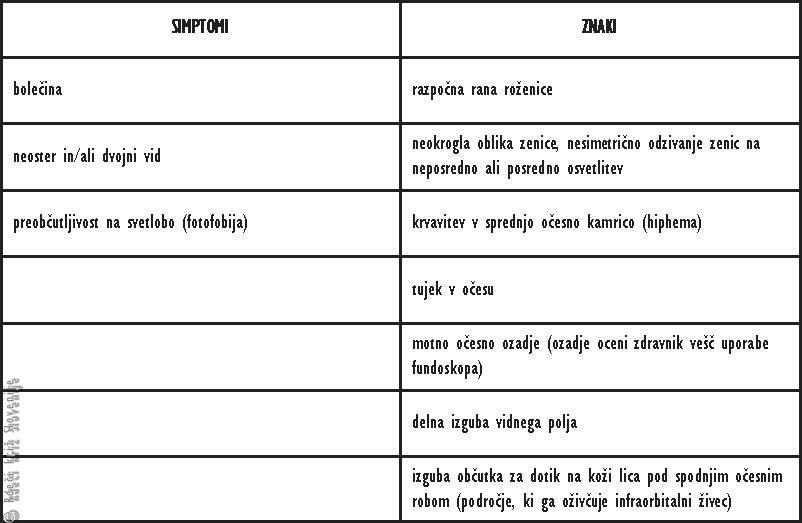
Tabela 6
Indikacije za takojšnjo napotitev k okulistu po poškodbi oči.

Slika 4
Pri squashu so pogoste poškodbe obraza. Žogica ima dimenzije očesnega zrkla in lahko povzroči hudo poškodbo očesa s poškodbo koščenih sten očesne votline – orbite. Priporočljiva je nošnja posebnih zaščitnih očal iz polikarbonata, lahko s prilagojeno dioptrijo.
Prva pomoč
Poškodovano oko sterilno pokrijemo in poškodovanca napotimo v okulistično ambulanto.
Osebo z znaki snežne slepote takoj zaščitimo s temnimi širokimi sončnimi očali ali obe očesi pokrijemo ter jo čim prej pospremimo v temen prostor, kjer ji dajemo hladne obkladke s kamiličnim čajem ali z ohlajeno prekuhano vodo. Prepeljemo jo v okulistično ambulanto.
Nujna medicinska pomoč
Pri sumu na tujek naj strokovno usposobljeni zdravnik evertira veko in poskusi tujek odstraniti s sterilno gazo. Preden oko sterilno pokrije, naj vanj vbrizga kapljice z antibiotikom (Tobrex®, Sulfazol®). Midriatika ne vbrizgamo v poškodovano oko, ker tako preprečimo natančen okulistični pregled, ki vključuje tudi preverjanje odzivanja zenic na osvetlitev.
Poškodbe nosu
Posledica neposrednega udarca na nos pri športu (najpogosteje pri boksu) je lahko krvavitev iz nosu (epistaksa) z zlomom nosnih kosti ali brez. Poškodovanca naj pregleda zdravnik, ki mora nos pretipati in ugotoviti morebitne znake zloma nosnih kosti (zatekanje, deformacije, škrtanje kostnih odlomkov, lokalna bolečina) in čim bolj natančno pregledati nosno votlino zaradi možnosti nastanka hematoma nosnega pretina. Le-ta lahko nastane več ur po poškodbi in se klinično kaže kot stopnjevanje bolečine z možnim razvojem povišane telesne temperature. Nos je slabše prehoden.

Slika 5
A – Poškodba spodnje ustnice po pretepu na hokejski tekmi.
B – Čelade z zaščitnimi maskami, ki so pritrjene na ogrodje čelade in varujejo hokejiste pred poškodbami obraza ob naletu na ogrado in ob padcu na trdo ledeno ploskev ter pred naleti ploščka ali udarci s palico.
Hematom nosnega pretina je nujno stanje, ki zahteva čimprejšnji kirurški poseg (evakuacijo) in zaščito z antibiotikom zaradi nevarnosti nastanka abscesa in posledičnega uničenja nosnega hrustanca.
Prva pomoč
Krvavitev iz nosu zaustavljamo z neposrednim pritiskom s prsti na nosnici, z glavo v nevtralnem položaju in s hladnimi obkladki. Enakomeren pritisk vzdržujemo 20 minut. Če kljub prvi pomoči krvavitev vztraja ali ugotovimo nastajanje hematoma nosnega pretina, je potreben prevoz v bolnišnico.
Očitno zlomljenega nosu ne naravnavamo na terenu zaradi nevarnosti poškodbe žil in posledične krvavitve ali nastanka hematoma nosnega pretina! Pri sumu na zlom nos hladimo in poškodovanca napotimo v bolnišnico.
Nujna medicinska pomoč
Krvavitev iz nosu zaustavljamo s tamponado (glej poglavje 19).
Poškodba ušesa
Pri borilnih veščinah (npr. pri boksu) in pri kontaktnih športih so udarci v predel uhlja pogosti. Posledica udarca je lahko razpočna rana ali nastanek hematoma pod hrustančno ovojnico. Lahko pride do okužbe hematoma, ki povzroči razobličenje hrustanca in deformacijo uhlja. Zaradi tope poškodbe lahko poči bobnič, ki ga spremlja bolečina, krvavitev iz sluhovoda in motnja sluha.
Prva pomoč
Udarnine uhlja hladimo. Poškodovanca z razpočno rano, hematomom ali sumom na poškodbo bobniča napotimo v bolnišnico. Uho sterilno pokrijemo, sluhovoda pa ne spiramo.
Poškodba zob
Zob se lahko zlomi ali izruva iz svojega ležišča zaradi neposrednega udarca pri kontaktnih športih, ali zaradi udarca s športnimi rekviziti (npr. s palico pri hokeju ali z loparjem pri squashu). V športih, kjer je poškodba zob pogostejša, je priporočljiva uporaba ustnih ščitnikov.
Prva pomoč
Poškodovanca napotimo v zobozdravstveno ambulanto ali v ambulanto za poškodbe skupaj z odlomljenim delom zoba. Če odlomka ne najdemo, obstaja verjetnost, da ga je poškodovanec vdihnil ali pogoltnil ali pa se je zagozdil v mehkih tkivih. V tem primeru se bodo v bolnišnici odločili za rentgensko slikanje prsnega koša in/ali trebuha ter preverili mehka tkiva v ustni votlini. Včasih odlomljeni delček zoba povzroči zaporo dihalnih poti. Ker je odlomljeni delček večinoma premajhen, da bi povzročil popolno zaporo dihalnih poti, so nujni postopki za odstranjevanje tujka iz dihalnih poti (Heimlichov prijem) potrebni le izjemoma.
Izruvani zob naj bo ponovno vsajen čimprej, vsekakor pa v prvih dveh urah. Speremo ga s sterilno fiziološko raztopino ali z mlekom ter ga poskušamo posaditi nazaj v ležišče. Če nam to ne uspe, ga v fiziološki raztopini ali mleku prepeljemo v bolnišnico skupaj s poškodovancem.

Slika 6
A – Med bojem.
B – Pri športih, pri katerih so prisotni kontakti z nasprotnikom, so pogoste poškodbe mehkih tkiv in kosti obraza.
Poškodba zgornjih dihalnih poti (grla in sapnika)
(Glej poglavje 11 – Težko dihanje.)
Poškodba vratu lahko povzroči nenadno delno ali celo popolno zaporo zgornjih dihalnih poti, to je grla ali sapnika. Simptomi delne zapore so hripavost, piskajoči šumi pri dihanju (stridor) in dihalna stiska. Otekanje vratu, zrak v podkožju (podkožni emfizem) in krvavo izkašljevanje (hemoptiza) so klinični znaki, ki kažejo, da gre za resno poškodbo hrustanca grla ali naraščajočo oteklino sluznice grla ali sapnika.
Prva pomoč
Kadar športnik s poškodbo zgornjih dihalnih poti ni pri zavesti, je potrebno postopati po ustreznih navodilih (glej poglavje 6).
Zavestnemu je potrebno odstraniti morebitne tujke, kri in sluz iz ust in žrela ter hladiti vrat.
Poškodovanca s poškodbo zgornjih dihalnih poti je potrebno prepeljati v bolnišnico, kjer ga bo pregledal specialist travmatolog ali otorinolaringolog. Kadar so prisotni znaki in simptomi zapore zgornjih dihalnih poti ali je poškodovanec nezavesten, naj bo prevoz strokoven in nemuden. Pokličemo nujno medicinsko pomoč na tel. 112.
Nujna medicinska pomoč
Intubacija na terenu je izredno težavna, tudi za izkušenega zdravnika. Če je ni vešč, z njo le izgublja dragoceni čas. Redko je potrebno napraviti nujno krikotomijo na terenu. Lahko jo naredi le zdravnik, ki je vešč posega.
Poškodbe prsnega koša
(Glej poglavje 21, poglavje 22.)
Prsni koš se lahko poškoduje pri športih, kjer so prisotne velike energije, visoke hitrosti ter hitre spremembe hitrosti gibanja (avtomoto športi) ali večje spremembe pritiska okolja (potapljanje). Poškodbe prsnega koša razdelimo na poškodbe stene prsnega koša (zlom reber, pnevmotoraks, hematotoraks, odprti prsni koš) in na poškodbe prsnih organov (udarnina in raztrganina pljuč, udarnina srčne mišice).
Zlom reber
Rebra se lahko zlomijo zaradi stisnjenja prsnega koša ali zaradi neposrednega udarca. Pri stisnjenju si najpogosteje poškodujejo četrto do deveto rebro v srednji ali zadnji pazdušni liniji. Večina zlomov je enostavnih, ko se zlomi posamezno rebro. Na otip je mesto zloma boleče, bolečina se stopnjuje z globokim vdihom, kašljem ali kihanjem. Serijski zlom treh ali več zaporednih reber lahko povzroči nestabilen prsni koš, ki se klinično kaže kot vbočenje prsnega koša med vdihom in izbočenje med izdihom (paradoksno dihanje). Ventilacija pljuč je lahko motena, kar se kaže z dihalno stisko, včasih pride celo do odpovedi dihanja. Bolečina v srednji ključnični liniji je ponavadi znak poškodbe (zvina) kostnohrustančnega stika in ne zloma rebra. Rebro, zlomljeno zaradi neposrednega udarca, se lahko obrne navznoter in poškoduje pljuča. Možni zapleti, ki jih ne smemo spregledati, so: pnevmotoraks, hematotoraks, udarnina in raztrganina pljuč ter poškodba jeter, ledvic ali vranice.
Pnevmotoraks
Pnevmotoraks pomeni prisotnost zraka v plevralnem prostoru. V športu lahko nastane kot posledica poškodbe, npr. zloma reber, odprte poškodbe prsnega koša, barotravme. Lahko nastane tudi spontano, kot posledica bolezni visceralne plevre in pljučnega parenhima pod njo (vnetje, rak, emfizem) ali brez znanega vzroka, pogosteje pri mlajših kadilcih, s pozitivno družinsko anamnezo. Po količini zraka v plevralnem prostoru delimo pnevmotoraks na delni in popolni, po vplivu na dihanje pa na odprti in ventilni (tenzijski).
Klinični znaki in simptomi pnevmotoraksa so:
· bolečina v prsnem košu, ki je ponavadi huda;
· oteženo dihanje;
· hipersonoren ali timpaničen perkusijski zvok prsnega koša;
· zmanjšani fremitus;
· slabše slišno dihanje na strani pnevmotoraksa.
Pri ventilnem pnevmotoraksu se težave lahko hitro stopnjujejo in ogrozijo športnikovo življenje. Simptomi in znaki so podobni kot pri odprtem pnevmotoraksu, tipično pa najdemo še:
· povečano polnjenje vratnih ven,
· pomodrenje (cianoza),
· padec krvnega pritiska.
Hematotoraks
Hematotoraks pomeni prisotnost krvi v plevralni votlini, ponavadi kot posledica krvavitve iz poškodovanih medrebrnih, pljučnih in mediastinalnih arterij ali iz poškodovanih organov prsnega koša. Pogosto je hematotoraksu pridružen tudi pnevmotoraks (hematopnevmotoraks).
Zdravnik lahko pri kliničnem pregledu ugotavlja top zvok perkusije prsnega koša, neslišno dihanje na strani hematotoraksa, poškodovanec je lahko v dihalni stiski, hipotenziven ali celo v hipovolemičnem šoku.
Udarnina pljuč
Pri topih poškodbah prsnega koša se lahko poškodujejo pljuča. Poškodovanec z udarnino pljuč kašlja, krvavo izkašljuje in toži zaradi občutka pomanjkanja zraka (dihalna stiska).
Udarnina srčne mišice
Neposredni udarci ter visoko pospeševanje in zaviranje lahko povzročijo udarec srca ob notranjo steno prsnega koša. Poškodovanec toži zaradi bolečine za prsnico. Posledica udarnine je lahko motena prekrvitev srčne mišice, pojavi se krvavitev v osrčnik in posledična tamponada srca, lahko pa tudi motnje ritma. Za tamponado srca je značilen paradoksni pulz, to je padec krvnega pritiska ob globokem inspiriju za več kot 20 mmHg (2,6 kPa). Najnevarnejša možna zapleta udarnine srčne mišice sta migetanje prekatov in infarkt srčne mišice zaradi zapore koronarnega žilja.
Raztrganje trebušne prepone
Pri visokoenergetskih topih poškodbah trebuha in prsnega koša se lahko trebušna prepona raztrga, najpogosteje v srednjem, vezivnem delu. Športniki s poškodbo trebušne prepone so pogosto politravmatizirani. Skozi raztrganino na levi strani se lahko v prsno votlino premaknejo trebušni organi, kar povzroči dihalno stisko, včasih lahko tudi motnjo srčnega ritma. Nevaren zaplet je zapora črevesja in motena prekrvitev trebušnih organov. Raztrganine na desni strani večinoma ne povzročajo subjektivnih težav in so zato pogosto spregledane, ker pod desnim delom prepone ležijo jetra, ki preprečijo zdrs trebušnih organov v prsni koš. Zdravnik lahko med avskultacijo pljuč zazna peristaltiko v prsnem košu.
Prva pomoč
Zdravljenje enostavne poškodbe (udarnine prsnega koša z morebitnim enostavnim zlomom rebra brez zapletov) je simptomatsko, lajšanje bolečin z analgetiki, počitek in hlajenje.
Poškodovanca s sumom na hujšo poškodbo prsnega koša namestimo v sedeč položaj. Poklicati je treba nujno medicinsko pomoč in tako poskrbeti za čimprejšnji strokovni prevoz v bolnišnico. Odprte rane prsnega koša pokrijemo s sterilno folijo ali koščkom blaga, ki ga oblepimo na treh straneh in s tem preprečimo nastanek ventilnega pnevmotoraksa. Preverjamo življenjske funkcije in postopamo po ustreznih navodilih (glej poglavje 6). Poškodovanec, ki potrebuje obravnavo v bolnišnici, naj ne je in ne pije.
Nujna medicinska pomoč
Prizadetega športnika s poškodbo prsnega koša oskrbujemo s kisikom preko maske ali nosnega katetra (pretok 10 l/min) in po potrebi umetno predihavamo. Zaradi zapletov je pogosto potrebna intubacija. Zdravila proti bolečinam naj poškodovanec dobiva v mišico ali žilo. Vzpostavimo dobro vensko pot in po potrebi nadomeščamo tekočine. EKG posnetek pravočasno razkrije morebitno nevarno aritmijo.
V primeru ventilnega pnevmotoraksa je potrebno čimprej vstaviti široko kanilo v 2. medrebrni prostor v srednji ključnični liniji na strani pnevmotoraksa. To napravi zdravnik že pred ali med prevozom v bolnišnico.
Udarec v srčno mišico lahko povzroči nenaden kolaps brez tipnega pulza (migetanje prekatov). V tem primeru je potrebna takojšnja defibrilacija, ki je edina rešitev za športnikovo življenje.
Poškodbe trebuha
(Glej poglavje 21, poglavje 22.)
Notranja poškodba trebuha
Pri udarcu v trebuh ali v spodnja rebra se lahko poškodujejo notranji organi v trebušni votlini (jetra, vranica, ledvica). Takim poškodbam so bolj izpostavljeni športniki v avtomoto športu, pri borilnih veščinah ter smučarji. Znaki poškodbe notranjih organov so hujša bolečina in znaki cirkulacijskega šoka zaradi notranje krvavitve. Krvavitev zaradi raztrganja vranice je praviloma masivna. Kadar krvavitev iz poškodovanih trebušnih organov ni masivna, se bolečina stopnjuje postopoma, lahko v nekaj minutah ali urah. S tipanjem lahko ugotovimo umeščeno ali splošno bolečnost trebuha in mišični odpor (defans). Posledica poškodbe ledvic je kri v urinu (hematurija), ki je lahko mikroskopska in jo razkrije šele laboratorijska analiza urina.
Prva pomoč
Pri sumu na poškodbo notranjih organov trebuha naj poškodovanec nemudoma prekine športno dejavnost, potrebna je stalna kontrola utripa in krvnega pritiska. Znaki draženja potrebušnice (peritonitisa), cirkulacijskega šoka in vedno hujša bolečina so indikacije za takojšnji strokovni prevoz v bolnišnico. Položaj poškodovanca s poškodbo trebuha je leže na hrbtu z nogami pokrčenimi v kolkih. Poškodovanec, ki potrebuje obravnavo v bolnišnici, naj ne je in ne pije! Preverjati je potrebno življenjske funkcije in postopati po ustreznih navodilih (glej poglavje 6).
Nujna medicinska pomoč
Potrebno je vzpostaviti dobro vensko pot in pričeti z infuzijo. V bolnišnici je potrebno bolnika stabilizirati in speljati slikovno diagnostiko (ultrazvok in/ali CT preiskavo trebuha). Laparotomija je potrebna, če se stanje poškodovanca slabša oz. se ne izboljšuje.
Krvavitev v trebušno mišico
Pri športnikih močne trebušne mišice varujejo notranje organe v trebušni votlini. Po neposrednem udarcu lahko v mišici nastane oteklina, ki je posledica izliva krvi iz pretrgane žile (hematom). Poškodovanec potrebuje stalni nadzor. S kliničnim pregledom (tipanje, poslušanje peristaltike) in s preverjanjem življenjskih funkcij (merjenje krvnega pritiska) je potrebno pravočasno ugotoviti morebitno poškodbo organov v trebušni votlini.
Prva pomoč
Nastanek večjega hematoma je potrebno preprečiti s hlajenjem in s stalnim enakomernim pritiskom na mesto udarca. Obsežen, naraščajoč hematom zahteva obravnavo v bolnišnici. Kirurg ga z operativnim posegom odstrani in zaustavi krvavitev.
Poškodbe medeničnih kosti in organov
Pri športih, pri katerih so prisotne visoke hitrosti in velike energije (avtomoto šport, smučanje), ali pri padcih z višine (plezalni športi) lahko pride do zloma medeničnih kosti in poškodbe organov v medenici. Poškodovanci so pogosto politravmatizirani, lahko nezavestni s poškodbo glave in/ali hrbtenice, lahko v hipovolemičnem šoku zaradi obilne krvavitve. Vzrok obilne krvavitve je lahko poškodba žilja v medenici. Poškodujejo se lahko sečila (sečnica, mehur), rodila, živčne strukture (križnični pletež, stegnenični živec) in črevesje.

Slika 7
Pri hitrostnih cestnih prizkušnjah lahko pride do nesreč, v katerih se udeleženci, včasih tudi gledalci, lahko težko poškodujejo.
Prva pomoč
Nadzorujemo osnovne življenjske funkcije in pokličemo nujno medicinsko pomoč (tel. 112). Počakamo reševalce, ki bodo poškodovanca imobilizirali v vakuumski vreči ali na imobilizacijskih nosilih ter ga previdno in strokovno prepeljali v reševalnem vozilu v bolnišnico. V bolnišnici slikovna diagnostika (rentgensko in CT slikanje) opredeli mesto in stabilnost zloma, mesto in obseg morebitne krvavitve v medenico ter poškodbo medeničnih organov.
Nujna medicinska pomoč
Med čakanjem na prevoz ali med prevozom v bolnišnico naj zdravnik zagotovi dobro vensko pot za morebitno infuzijo, transfuzijo ali dajanje zdravil. Bolečino lajša z analgetiki, vbrizganimi v mišico ali žilo.
Poškodbe zunanjih spolovil in sečnice
Poškodbe zunanjih spolovil in sečnice so pri športu redke. Lahko so posledica neposrednega udarca, npr. pri borilnih veščinah in igrah z žogo, ali pri padcih s kolesom, posebno z moškim okvirjem. Moško in žensko zunanje spolovilo sta dobro prekrvljena organa, zato lahko pri poškodbi obilno zakrvavita. Pri moškem lahko topa poškodba povzroči raztrganino testisa. V tem primeru mošnja (skrotum) zelo oteče. Bolečine so hude. Oteklina zunanjega spolovila lahko zapre sečnico in prepreči praznjenje mehurja. Znak poškodbe sečnice so kapljice krvi na iztoku sečnice (uretroragija, hematurija), oslabljena moč uriniranja ali zapora v izločanju seča. Kadar je energija ob poškodbi velika, se lahko poškodujejo medenične kosti in notranji organi v medenici (sečila, črevesje, notranji spolni organi, živci, večje žile). Pri ženskah v rodnem obdobju je pomembno ločiti krvavitev iz nožnice zaradi poškodbe spolovila od menstruacijske krvavitve in spontanega splava.
Prva pomoč
Pri oskrbi poškodovanca ali poškodovanke moramo upoštevati njihovo zasebnost, zato pred odstranjevanjem oblačil in nudenjem prve pomoči zaprosimo, da se nepotrebni opazovalci odstranijo ali pa poškodovance prenesemo s tekmovališča v garderobo ali ambulanto. Lažje udarnine zunanjih spolovil zdravimo simptomatsko, z analgetiki, počitkom leže ter s hladnimi obkladki. V primeru krvavitve zunanje spolovilo pokrijemo s sterilnimi gazami, čistimi plenicami ali higienskimi vložki. Pri krvavitvi iz nožnice vanjo ne tlačimo tamponov ali gaz. Poškodovanca s krvavitvijo iz spolovil in sečnice namestimo leže na hrbet s prekrižanimi nogami. Pri sumu na poškodbo sečnice naj poškodovanec ne poskuša na silo prazniti mehurja. V primeru krvavitve, večjega otekanja in suma na raztrganino testisa ali poškodbo sečnice je potrebna takojšnja napotitev v bolnišnico in obravnava pri urologu ali ginekologu.
Poškodbe udov
Pregled športnika s poškodbo uda in prva pomoč
Udi so deli telesa, ki se pri športu najpogosteje poškodujejo. Ob prvem pristopu k poškodovancu je potrebno oceniti, katere strukture so poškodovane, kakšna je stopnja poškodbe in nuditi ustrezno prvo pomoč.
Krvavitve iz večjih žil (glej poglavje 10), predvsem v dimljah in pazduhah, lahko v nekaj minutah ogrozijo življenje poškodovanca, zato je v takih primerih edina in takojšnja naloga prvega reševalca, da s prsti prek sterilne gaze ali prvega povoja pritisne na rano oz. predvideno mesto krvaveče žile. Pri večini hudih krvavitev, ki jih uspemo v prvem trenutku zaustaviti z neposrednim pritiskom s prsti, lahko namestimo kompresijsko obvezo. Kompresijsko obvezo pri vseh huje krvavečih ranah je treba na vsakih 5–10 minut preveriti, ali ni prekrvavela oz. ni pretesna ter na udu pod obvezo ne povzroča hujših obtočnih motenj. Če kompresijska obveza ne zadostuje, s prsti dodatno pritisnemo na krvavečo žilo med mestom, kjer krvavi, in srcem. Pri hudih krvavitvah bolnika namestimo v položaj za šokiranega in nadaljujemo z opisanimi ukrepi za zaustavitev krvavitve. Pri veliki izgubi krvi se organizem treniranega športnika odzove drugače. Znaki so zabrisani, ker je možnost kompenzacije večja. Ko uspemo krvavitev zaustaviti, je potrebna ustrezna imobilizacija poškodovanega uda. Namen imobilizacije je zmanjšati bolečine ter preprečiti dodatne poškodbe in ponovno krvavitev, do katere bi lahko prišlo med prenašanjem poškodovanca ali med prevozom v bolnišnico. Prevoz v bolnišnico v primeru krvavitve naj bo nemuden in obziren ter v ustrezno opremljenem reševalnem vozilu v spremstvu zdravnika. Večina poškodb udov pri športu je vendarle lažjih in ne ogrožajo življenja. Poškodovani ud imobiliziramo in poškodovanca previdno prenesemo s tekmovališča oz. športnega igrišča v posebej prirejen prostor, opremljen s preiskovalno mizo, kjer naj ga natančno pregleda zdravnik. Preveri žilni status, to je tipljivost srčnih utripov na udih, kapilarno polnitev na prstih in barvo kože. Pomembna je takojšnja ocena nevrološkega statusa (občutljivost kože, gibanje, refleksi) in dosledno beleženje sprememb. Zunanji znaki težje poškodbe skeleta so deformacija dela uda, otekanje, vidne obsežne zmečkanine mehkih tkiv in kožnega pokrova. Poškodbo vezi sklepov ugotavljamo s specifičnimi testi za nestabilnost sklepov čimprej po poškodbi, saj so testi kasneje zaradi bolečinskega krča mišic težko izvedljivi.
Osnovna načela zdravljenja lažjih poškodb so:
· hlajenje,
· mirovanje,
· kompresija,
· dvig uda.
Poškodovanca prepeljemo v bolnišnico tudi v primerih lažjih poškodb (npr. zvinov), če na samem tekmovališču ali športnem igrišču ni zdravnika z izkušnjami na tem področju.
Čim prej je potrebno prepoznati poškodbe, ki zahtevajo posebne postopke in prevoz v bolnišnico:
· izpahi sklepov,
· zlomi kosti,
· amputacija uda ali dela uda,
· sindrom lože,
· tromboza.
Primer 2
17-letno dekle je ob 8.45 uri zjutraj padla pri smučanju in si poškodovala desno golen in levi palec. Tožila je zaradi hudih bolečin v področju desne goleni in levega palca. Bolečine so bile nevzdržne ob vsakem najmanjšem premiku desne noge. Na smučišču so ji prvo pomoč nudili prijatelji, ki so zavarovali mesto poškodbe, ji odpeli levo smučko in razrahljali smučarske čevlje in jo bodrili. Poklicali so zdravnika na smučišču, ki je ugotovil, da ima poškodovanka zlom desne goleni. Z akijem so jo odpeljali v dolino in z reševalnim vozilom v urgentno službo travmatološke klinike, kamor je prispela ob 10.40. Ugotovili so, da ima bolnica oteklino in nepravilno obliko srednje tretjine desne goleni in oteklino ter nepravilno obliko karpometakarpalnega sklepa levega palca. Zaradi bolečin je bila bolnica zmerno prizadeta. Drugih poškodb kosti in mehkih tkiv niso ugotovili. RTG posnetek je pokazal prečni zlom obeh kosti v srednji tretjini desne goleni in izpah palca v karpometakarpalnem sklepu. Bolnica je bila isti dan operirana. Naravnali so zlom obeh kosti in napravili učvrstitev (osteosintezo) kosti ter naravnali izpah in zašili pretrgano stransko vez sklepa palca.
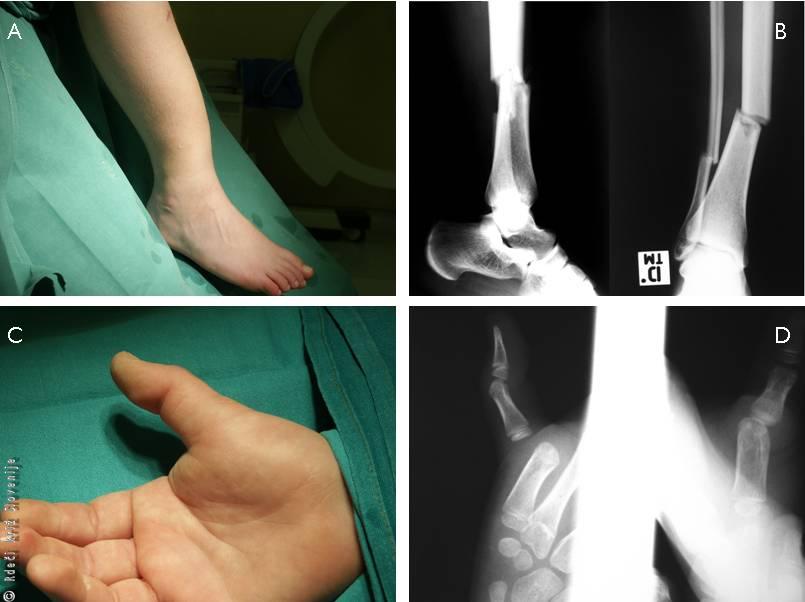
Slika 8
Poškodba med smučanjem.
A, B – Zlom desne goleni.
C, D – Izpah palca leve roke.
.
Izpah in zvin sklepa
Pristop k poškodovancu z izpahom ali zvinom sklepa in prva pomoč
Izpah sklepa je boleč. Bolečina pa popusti po repoziciji, ki jo je zato potrebno napraviti čim prej, še posebej, če pri prvem pregledu ugotovimo nevrološki izpad ali znake poškodbe večjih žil. Funkcionalne spremembe mišic nastanejo po 2–4 urah prekinjene oskrbe tkiv s kisikom (ishemije), začetne nepovratne strukturne spremembe pa po 4–6 urah. Živčno-žilni izpadi so pogostejši pri izpahu komolca ali kolena. Sklep je najlažje uravnati na samem kraju nezgode, ko še ni mišičnega krča, vendar naj to stori le izkušen zdravnik. Po uravnavi sklepa je potrebna ponovna ocena živčno-žilnega stanje in imobilizacija sklepa.
Neizkušen reševalec naj izpaha ne uravnava sam, ker bi lahko povzročil hude bolečine, dodatne poškodbe mehkih tkiv, žil in živcev. Sklep naj imobilizira z obloženo opornico.
Poškodovanec naj drži poškodovani ud v položaju, v katerem ima najmanj bolečin, po možnosti dvignjenega. Hladni obkladki omilijo bolečino in preprečijo nastanek hujše otekline.Poškodovanca z izpahom prepeljemo v bolnišnico, kjer bo kirurg sklep uravnal v splošni anesteziji, zato naj poškodovanec ne je in ne pije. V bolnišnici po uravnavi izpaha napravimo rentgensko preiskavo, ki pokaže morebiten sklepni zlom, redko pa je potrebna kontrastna preiskava (arteriografija) za opredelitev poškodbe žilja. Tudi v primeru težjega zvina sklepa ni mogoče zanesljivo trditi, da ne gre sočasno tudi za sklepni zlom, zato je potrebno sklep imobilizirati in napotiti poškodovanca v bolnišnico. Pri vsaki poškodbi sklepa je potrebno oceniti čvrstost vezi. Posebno za zvin kolena je značilno, da lahko ocenimo stabilnost križnih vezi takoj po poškodbi, kasneje, ko koleno zateče in boli, pa je to bistveno težje. Pri poškodbi kolena, po kateri poškodovanec ne more v celoti iztegniti kolena, je potrebno pomisliti na ukleščenje meniskusa. Pri sumu na ukleščenje meniskusa, predvsem pri mladih, kolena ne iztegujemo na silo in ga ne premikamo, ker lahko meniskus s tem popolnoma strgamo. Potreben je sprejem v bolnišnico in čimprejšnji artroskopski poseg, med katerim lahko meniskus zašijemo.
Primer 3
18-letni rokometaš je na tekmi med preigravanjem nasprotnikove obrambe nerodno stopil in si poškodoval desno koleno. Imel je občutek, kot da bi mu koleno »vrglo iz sklepa«. Ob poškodbi je začutil ostro bolečino na notranji strani sklepa. Poskusil je vstati, vendar zaradi bolečine ni mogel obremeniti poškodovane noge. Kolena ni mogel popolnoma iztegniti. Do konca tekme je koleno hladil, kljub temu pa se je uro po poškodbi pojavila oteklina sklepa. Prepeljan je bil v ambulanto za poškodbe. Zdravnik je ugotovil bolečo notranjo sklepno špranjo desnega kolena, izliv v sklep in 20-stopinjski primanjkljaj iztegnitve kolena. Zaradi suma na ukleščenje poškodovanega notranjega meniskusa je športnika sprejel v bolnišnico ter ga pripravil na operativni poseg.
Slika 9
Stanje po zvinu desnega kolena – ukleščenje meniskusa.
Naslednji dan je bila napravljena artroskopija sklepa, ugotovljena obrobna raztrganina zadnjega roga notranjega meniskusa z ukleščenjem med kondila stegnenice in golenice. Poškodovani meniskus so zašili z resorbilnimi sidri in rekonstruirali sprednjo križno vez.
Po treh mesecih rehabilitacije je bila gibljivost desnega kolena popolna, moč štiriglave stegenske mišice je bila zadovoljiva, med obremenjevanjem športnik ni imel bolečin. Pol leta po poškodbi je zopet treniral in tekmoval brez težav.
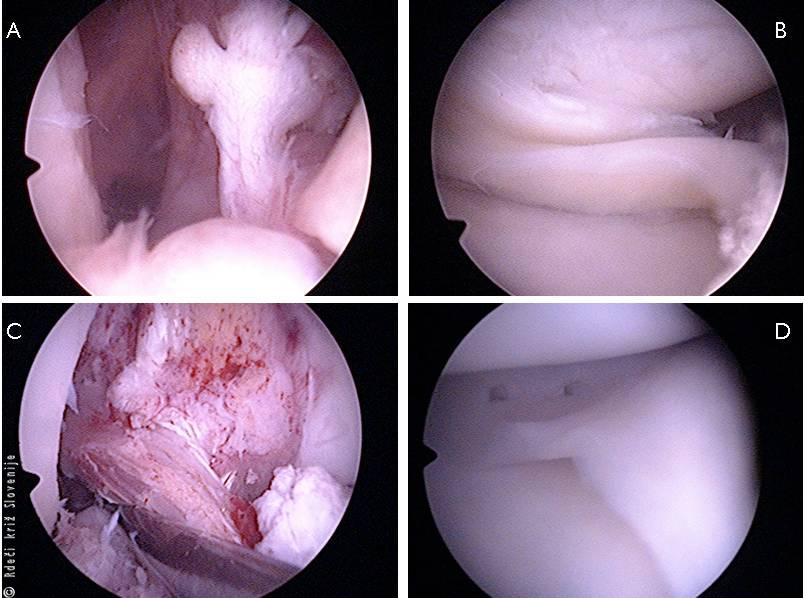
Slika 10
Artroskopija desnega kolena:
A – strgana sprednja križna vez,
B – ukleščenje notranjega meniskusa,
C – stanje po artroskopski rekonstrukciji sprednje križne vezi,
D – stanje po artroskopskem šivanju notranjega meniskusa.
.
Zlomi dolgih kosti udov
(Glej poglavje 30, poglavje 31.)
Zlome dolgih kosti udov delimo na zaprte in odprte. O odprtih zlomih govorimo takrat, ko kostni odlomek poškoduje kožni pokrov in je kost izpostavljena. Obstaja velika nevarnost vnetja.
Značilne posledice padcev med kotalkanjem, rolanjem ali rolkanjem so zlomi zapestja ali podlahti. V zadnjih letih je takih poškodb vse več, ker se je zanimanje za te športe močno povečalo tako med otroki kot tudi med odraslimi.

Slika 11
Posledice padcev med kotalkanjem, rolanjem ali rolkanjem so zlomi zapestja ali podlahti.
Prva pomoč pri odprtih zlomih
Odprtega zloma ne poskušamo naravnati na športnem igrišču oz. tekmovališču. Rano sterilno pokrijemo, zaustavljamo morebitno krvavitev ter poškodovani ud imobiliziramo. Pokličemo nujno medicinsko pomoč (tel. 112) in tako zagotovimo čimprejšnji strokovni prevoz v bolnišnico.
Prva pomoč pri zaprtih zlomih
Pri sumu na zaprti zlom poškodovani ud imobiliziramo. Pokličemo nujno medicinsko pomoč (tel. 112) in tako zagotovimo čimprejšnji strokovni prevoz v bolnišnico. Med prevozom v bolnišnico bo usposobljeno osebje izvajalo stalen rahel vzdolžni vlek poškodovanega uda, s katerim bodo skušali preprečiti premik morda nestabilnega zloma zaradi mišičnega krča.
Nujna medicinska pomoč
Zdravnik naj vzpostavi dobro vensko pot in med prevozom v bolnišnico poskrbi za analgezijo. Analgetike naj vbrizga v žilo ali mišico. V primerih odprtih zlomov je potrebna zaščita proti okužbi in tetanusu.
Travmatska amputacija
Travmatska amputacija uda ali dela uda je v športu redka, občasno pa do nje pride pri športih, kjer so ob nesrečah prisotne velike energije, npr. avtomoto šport. Krvavitve iz krna so lahko obilne in zato nevarne.
Prva pomoč
Krn speremo s sterilno Ringerjevo ali fiziološko raztopino in sterilno prevežemo. Če za spiranje ni na voljo sterilnih raztopin, umazanijo speremo z navadno tekočo ali pitno vodo iz plastenke. Krvavitev iz krna zaustavimo s postopki zaustavljanja krvavitev (glej poglavje 10). Amputirani del prav tako speremo, zavijemo v sterilno gazo in zaščiteno v plastični vrečki, obloženi z mešanico vode in talečega se ledu čim prej prepeljemo s poškodovancem v bolnišnico, kjer se bo specialist kirurg odločil za prišitje amputiranega dela ali za formiranje krna.
Poškodovanec lahko vsaj delno pridobi nazaj funkcijo prišitega amputiranega prsta, amputiranega večjega dela uda z zmečkanjem mehkih tkiv pa ni mogoče prišiti nazaj.
Nujna medicinska pomoč
Zdravnik naj vzpostavi dobro vensko pot in med prevozom v bolnišnico poskrbi za analgezijo. Analgetike naj vbrizga v žilo ali mišico. Potrebna je zaščita proti okužbi in tetanusu.
Poškodba mišice
Mišice se lahko poškodujejo ob nenadnih, sunkovitih, močnih in nekoordiniranih gibih, še posebej, če športnik ni ogret. Nevarne so ekscentrične preobremenitve mišice, ko se ob napenjanju razteza. Ločimo tri stopnje poškodbe mišice:
· nateg,
· delna prekinitev (natrganje),
· popolna prekinitev (pretrganje ali raztrganje).
Ob vsaki poškodbi mišice se pojavi na mestu poškodbe ostra bolečina, ki se ponovi in stopnjuje, ko poskuša športnik mišico aktivirati ali pasivno raztegniti. Če športnik z manjšo poškodbo mišice (nateg, delna prekinitev) nadaljuje z dejavnostjo, obstaja nevarnost večje poškodbe (popolna prekinitev). Moč je oslabljena zaradi bolečine in prekinitve mišičnih vlaken. Na mestu poškodbe se pojavi oteklina, kasneje hematom.
Prva pomoč
Športnik s poškodbo mišice naj prekine s športno dejavnostjo, ud imobiliziramo v položaju, v katerem mišico razbremenimo. Poškodovano mišico hladimo, bolečino zdravimo z analgetiki. Stopnjo poškodbe razkrije natančen pregled in če je potrebno slikovna preiskava (ultrazvok, magnetna resonanca), zato naj poškodovanca pregleda specialist za tovrstne poškodbe. Prevoz v bolnišnico je nujen ob sumu na popolno prekinitev mišice, ker je zdravljenje v tem primeru operativno.
Akutni sindrom mišične lože
Loža (kompartment) je z ovojnico (fascijo) omejen del uda, ki zajema skupino mišic s pripadajočimi žilami in živci. Sindrom mišične lože nastane, ko se v njej poveča pritisk zaradi krvavitve in otekanja mehkih tkiv po poškodbi (zlomu, udarcu, pretrganju mišice) ali zaradi otekanja po pretirani vadbi. Sindrom mišične lože lahko nastane tudi zaradi zunanjega pritiska, npr. pretesnega povijanja uda. Pri športnikih najpogosteje pride do sindromov mišičnih lož na spodnjih udih (peronealna ali sprednja tibialna loža), redkeje na zgornjih udih.
Simptomi in znaki sindroma mišične lože nastanejo postopoma, ponavadi prej kot v 72 urah po poškodbi. Bolečina je zaradi motene prekrvitve mišic ob stisnjenju ponavadi hujša, kot bi pričakovali glede na težo poškodbe. Ud zateče. Boleči poskus aktivne iztegnitve prstov na roki ali nogi je lahko prvi znak sindroma mišične lože. Če sindroma mišične lože ne prepoznamo in ga ne zdravimo pravočasno, povečan pritisk v njej povzroči moteno prevajanje po živcih in kasneje lahko celo nepopravljivo okvaro (nekrozo) mehkih tkiv. Izguba perifernega srčnega utripa, bledica, parestezije, izguba občutka za dotik in motorični izpadi so kasni znaki povečanega pritiska v mišični loži. Mišični presnovki v krvnem obtoku se izločajo preko ledvic in jih lahko okvarijo, še posebno, če je diureza slaba.
Prva pomoč
Pri sumu na sindrom lože ud imobiliziramo, ga dvignemo nad raven srca in bolnika prepeljemo v bolnišnico, kjer lahko na osnovi kliničnega pregleda ali izmerjene spremembe pritiska v loži napravijo sprostitev lože s fasciotomijo.
Nujna medicinska pomoč
Zdravnik naj vzpostavi dobro vensko pot in med prevozom v bolnišnico poskrbi za analgezijo. Analgetike naj vbrizga v žilo ali mišico. Če je potrebno, naj z zdravili zagotovi dobro diurezo.
Pretrganje kit
Pri športih, kjer je veliko skakanja (badminton, košarka), se lahko pogosteje strga Ahilova kita. Poškodba je značilna za rekreativne športnike med 35 in 45 letom, pri katerih je lahko kita strukturno spremenjena in neelastična. Strganje Ahilove kite je boleče, po poškodbi pa športnik ne more stopiti na prste poškodovane noge. V poteku kite lahko otipamo vrzel.
Redkeje se pri športu strgajo druge kite (npr. kite mišic prstov rok in nog, kita dolge glave mišice upogibalke komolca).
Prva pomoč
Pri strganju Ahilove kite je potrebno stopalo imobilizirati v skrajnem upogibu stopala v skočnem sklepu in poškodovanca prepeljati v bolnišnico. Popolne raztrganine bodo tam oskrbljene kirurško, delne pa z zamavčenjem.
Primer 4
39-letni desničar, rekreativni športnik, je pri odrivu med igranjem badmintona začutil močno pekočo bolečino v spodnjem delu levih meč. Ob tem je začutil, kot da bi mu na mestu, kjer se je pojavila bolečina, nekaj počilo. Po poškodbi ni mogel več hoditi ali stopiti na prste. Mesto poškodbe si je hladil, prijatelj pa ga je odpeljal v bolnišnico, kjer so ugotovili popolnoma pretrgano levo Ahilovo kito (tipen je bil defekt kite, Thompsonov test je bil pozitiven). Zvečer je bil operiran v lokalni anesteziji, Ahilovo kito so zašili s perkutano tehniko in stopalo imobilizirali v skrajnem upogibu stopala v skočnem sklepu. Po treh tednih so stopalo ponovno zamavčili v nevtralnem položaju. Po šestih tednih je bil mavec odstranjen. Bolnik je začel stopalo razgibavati in pol leta po poškodbi je brez težav tekel.
Nujna bolezenska stanja pri športnih dejavnostih
Venska tromboza na zgornjem udu
Tromboza podključnične ali podpazdušne vene na mestu anatomskega prehoda preko prvega rebra ali velike prsne mišice (m. pectoralis major) je redko, a nujno stanje, ki ga ne smemo spregledati, saj je povezano z visoko pojavnostjo pljučne embolije. Nastane lahko pri dvigovalcih uteži, igralcih baseballa, tenisa in badmintona, metalcih krogle, diska in kopja ter pri ostalih športih, kjer so prisotni ponavljajoči se gibi zgornjega uda nad ravnijo ramenskega obroča. Dejavnik tveganja je motnja strjevanja krvi. Klinični simptomi in znaki so bolečina, oteklina, oslabela moč in pomodrelost ali bledica celega zgornjega uda.
Prva pomoč
Športnik, pri katerem posumimo na trombozo, mora takoj prenehati s športno dejavnostjo. Previdno ga je treba prepeljati v bolnišnico, kjer bodo napravili žilne preiskave in v primeru dokazane tromboze začeli zdravljenje.
Bronhospazem ob telesnem naporu
Zoženje svetline sapnic (bronhospazem) lahko nastane po nekajminutnem intenzivnem aerobnem naporu v hladnem, suhem vremenu in onesnaženem ozračju. Športi, pri katerih se najpogosteje pojavi, so kolesarjenje, tek in tek na smučeh. V klinični sliki prevladuje občutek oteženega dihanja, ki ga spremlja piskanje pri izdihu, bolečina za prsnico in utrujenost. Simptomi večinoma izzvenijo sami, v povprečju v eni uri.
Prva pomoč
Športnik z bronhospazmom ob naporu naj prekine telesno dejavnost. Potrebno ga je pomiriti, spije naj skodelico toplega čaja. Če so simptomi hujši, je potrebno poklicati nujno medicinsko pomoč (tel. 112) in zagotoviti strokovni prevoz v bolnišnico.
Nujna medicinska pomoč
Redko so simptomi tako hudi, da je potrebno napad prekiniti z zdravil (adrenalin, beta 2 agonisti, kromoglikati, steroidi, teofilin). Zdravila (predvsem beta 2 agoniste) naj športnik prejme v obliki inhalacij, saj v taki obliki učinkujejo najhitreje. Zavedati se je treba, da so nekatera omenjena zdravila, ki jih ponavadi uporabljamo tudi za zdravljenje astme, na seznamu prepovedanih substanc.
Anafilaksija
Klinična slika z bronhospazmom, pogosto s srbečico in rdečico kože ali izpuščajem ter redkeje s kolapsom ob generalizirani vazodilataciji, je značilna za anafilaksijo, do katere lahko pride pri preobčutljivih osebah (atopikih), med hujšim naporom v vročem in vlažnem okolju ali pa po zaužitju alergenov s hrano (školjke, žitarice, lešniki) ali zdravil (aspirin, nesteroidni antirevmatiki). Najpogostejši vzroki anafilaksije med športnimi dejavnostmi na prostem pa so piki kožekrilcev (glej poglavje 12).
Prva pomoč
Športnik z znaki anafilaktičnega napada naj prekine s telesnim naporom. Če so simptomi hujši, je potrebno poklicati nujno medicinsko pomoč (tel. 112) in zagotoviti nemuden strokovni prevoz v bolnišnico. Včasih so potrebni temeljni postopki oživljanja. Atopiki naj se pred predvidenim športnim naporom v vročem in vlažnem okolju posvetujejo z zdravnikom. Izogibajo naj se uživanju morebitnih alergenov s hrano ali z zdravili. Mesto morebitnega pika kožekrilca je potrebno hladiti (glej poglavje 12).
Nujna medicinska pomoč
Zdravnik naj vzpostavi dobro vensko pot in nastavi infuzijo s fiziološko raztopino. Hude napade prekinejo zdravila: antihistaminiki, beta 2 agonisti, kromoglikati, steroidi, teofilin, adrenalin. Športnik z anafilaksijo in bronhospazmom naj prejme omenjena zdravila v obliki inhalacij, da je njihov učinek na dihanje hitrejši. Nekatera izmed omenjenih zdravil so na seznamu prepovedanih substanc za športnike.
Nujna stanja zaradi nizke temperature okolja
Pri športih na prostem vremenski pogoji pomembno vplivajo na športne rezultate. Znano je, da se več poškodb pripeti med športom v hladnem okolju, zaradi neelastičnosti kit in mišic ter slabše aktivacije in koordinacije mišičnih vlaken. Posledica daljše izpostavitve skrajno nizkim temperaturam (npr. zaradi nesreče med smučanjem, zasutja s snežnim plazom) pa so lahko specifične poškodbe tkiv (omrzline, ozebline) ter podhladitev.
Prva in nujna medicinska pomoč
Nujna stanja zaradi visoke temperature okolja - pregrevanje telesa, toplotni udar, vročinski edemi, dehidracija in elektrolitsko neravnovesje
(Glej poglavje 11, poglavje I2.)
Med vzdržljivostnimi športi v okolju z visokimi zunanjimi temperaturami je pomembno preprečevanje pregrevanja telesa, dehidracije in elektrolitskega neravnovesja s sprotnim uživanjem zadostnih količin hladnih izotoničnih napitkov. Blaga stopnja pregrevanja telesa se kaže kot pospešen srčni utrip in povišan krvni pritisk, omotica, splošna utrujenost in razdraženost. Z dolgotrajnim znojenjem se izgubljajo velike količine vode in elektrolitov. Na maratonih ima 10–30 % udeležencev težave zaradi hiponatriemije. Pri njih se pojavijo mišični krči, mišična nemoč, lahko slabost, omotica, dihalna stiska, bruhanje, glavobol, padec krvnega pritiska, naježenje dlak, koža postane topla in pordela, športni rezultati so slabi. Zaradi motenega uravnavanja telesne temperature obstaja nevarnost toplotnega udara, ki lahko povzroči motnje zavesti, krče ali celo smrt. Pri športnikih, ki niso prilagojeni na napore v vročem in vlažnem okolju, lahko pride zaradi vazodilatacije in dehidracije do relativne hipovolemije. Posledično se izloča aldosteron, hormon, ki zavre izločanje vode in natrija. Nastanejo otekline nog in rok, redko edem osrednjega živčevja s posledično motnjo zavesti. Zaradi obilnega znojenja med ekstremnimi napori v vlažnem in vročem okolju je lahko izguba vode večja v primerjavi z izgubo elektrolitov (predvsem natrija), pojavi se hipertonična dehidracija, posledica katere je premik znotrajcelične tekočine v zunajcelične prostore. Klinično sliko hipertonične dehidracije je težko ločiti od klinične slike hiponatriemije. Pri prvi se hitreje in pogosteje pojavijo motnje zavesti.
Preventiva
Športnik naj 1–2 uri pred treningom ali tekmo spije 500 ml izotoničnega napitka. Med naporom naj stalno nadomešča izgubljeno vodo in elektrolite s hladnimi napitki z dodatkom ogljikovih hidratov in elektrolitov, v rednih intervalih in v količinah prilagojenih glede na količino znojenja. Pri napornih vzdržljivostnih športih, ki trajajo več kot uro, je priporočljiv urni vnos 600–1200 ml tekočine, ki vsebuje ogljikove hidrate in elektrolite v koncentraciji 0,5–0,7 g/ml.
Prva pomoč
Športnik naj prekine športno dejavnost, umakne naj se v hladen prostor ali senco, kjer naj previdno izvaja vaje za raztezanje mišic. Rehidrira naj se z izotoničnimi hladnimi športnimi napitki. V primeru toplotnega udara je potrebno ohlajanje sredice telesa. To napravimo z vrečami z ledom, ki jih damo zavite v krpo pod pazduho, v dimlje in na vrat, lahko s kopanjem v hladni kopeli. Potrebno je preverjanje življenjskih funkcij (dihanje in srčna akcija) in stanja zavesti ter redno merjenje telesne temperature (rektalno). Športnika naj pregleda zdravnik, še posebej v primeru motenj zavesti.
Nujna medicinska pomoč
Zdravnik naj (predvsem v primerih motenj zavesti) vzpostavi dobro vensko pot in nastavi infuzijo s fiziološko raztopino (0,9 %). Pri vsakem športniku z motnjami zavesti je smiselno čim prej s testnimi lističi določiti koncentracijo glukoze v krvi, saj je hipoglikemija izredno nevarno stanje, z možnimi trajnimi posledicami. Vsebino infuzije zdravnik na podlagi rezultata na testnem lističu ustrezno prilagodi (glej spodaj). V bolnišnici bodo vsebino infuzije prilagodili glede na laboratorijske izvide.
Hipoglikemija med naporom
Med dolgotrajnimi športnimi napori je lahko poraba glukoze večja kot izplavljanje njenih zalog v krvni obtok, zato lahko njena koncentracija v krvi pade v območje hipoglikemije. Pojavijo se motnje koncentracije, omotica, zmedenost, utrujenost in občutek lakote. Športnik lahko toži zaradi glavobola, postane razdražljiv, razbija mu srce, se trese in močneje poti, koža postane bleda in hladna, dobi občutek mravljinčenja po telesu. Ker ga stanje prisili k počitku, se redko zgodi, da se pojavijo motnje zavesti ali celo koma.
Prva pomoč
Znaki in simptomi hipoglikemije praviloma hitro izzvenijo po kratkotrajnem počitku in zaužitju manjše količine hrane obogatene z glukozo (energetske ploščice). V primeru nezavesti športnika položimo v položaj za nezavestnega in pokličemo nujno medicinsko pomoč za takojšnji prevoz v bolnišnico (tel. 112).
Nujna medicinska pomoč
Zdravnik naj (predvsem v primerih motenj zavesti) vzpostavi dobro vensko pot in nastavi infuzijo s fiziološko raztopino. Pri vsakem športniku z motnjami zavesti je smiselno čim prej s testnimi lističi določiti koncentracijo glukoze v krvi, saj je hipoglikemija izredno nevarno stanje, z možnimi trajnimi posledicami. Če je koncentracija glukoze v območju hipoglikemije, naj infuzijo s fiziološko raztopino takoj zamenja z infuzijo s 50 % glukozo (500 ml). V bolnišnici bodo vsebino infuzije naknadno prilagodili glede na laboratorijske izvide.
Srčno-žilni zapleti med športno dejavnostjo
(Glej poglavje 11 – Prsna bolečina.)
Srce športnika se lahko morfološko razlikuje od srca nešportnika. Na redno aerobno vadbo (tek), med katero je srce volumsko obremenjeno, se srčna mišica prilagodi tako, da se stene prekatov in srčni pretin zadebelijo (hipertrofirajo), srčne votline pa se razširijo (dilatirajo). Tako srce poveča iztisni volumen, ponavadi bije počasneje, krvni pritisk pa je običajno nižji v primerjavi s srcem netrenirane osebe. Pri izometrični mišični vadbi, kot je npr. trening z utežmi, pa srčna mišica hipertrofira na račun tlačne obremenitve. Hipertrofirana srčna mišica športnika je bolj občutljiva na slabšo oskrbo s kisikom.

Slika 12
Na maratonih ima 10–30 % udeležencev težave zaradi hiponatriemije.
Palpitacije
Palpitacija je subjektiven občutek močnejšega, lahko hitrejšega ali neenakomernega bitja srca. Pri športnikih se v primerjavi z nešportniki pogosteje pojavijo motnje srčnega ritma - sinusna bradikardija (50–85 %), sinusna aritmija (14–70 %), preddvorno-prekatni blok prve (6–33 %), druge (0,1–10 %) in tretje stopnje (0,2 %). Vse ostale srčne aritmije se pojavljajo enako pogosto kot pri netrenirani populaciji. Nenaden zastoj srca je največkrat posledica migetanja prekatov. Motnje srčnega ritma preprečujemo z zdravili, ki pogosto zmanjšajo športnikove sposobnosti. Večina antiaritmikov (npr. beta-zaviralci) je na seznamu prepovedanih substanc za športnike Mednarodnega olimpijskega komiteja.
Prva pomoč
Športnik, pri katerem se pojavi palpitacija, naj prekine športno dejavnost, dokler se ne ugotovi, da je srčna aritmija benigne narave in ni odraz bolezni srca (npr. prirojene motnje ali ishemične bolezni srca). Če ni prizadet, ga napotimo na pregled k specialistu kardiologu. Kadar motnja srčnega ritma povzroči motnjo zavesti ali celo prenehanje dihanja in bitja srca, so potrebni postopki preverjanja življenjskih funkcij in po potrebi temeljni postopki oživljanja. Poklicati je potrebno nujno medicinsko pomoč (tel. 112) in zagotoviti nemuden strokovni prevoz v bolnišnico.
Nujna medicinska pomoč
V primeru nenadnega zastoja srca je potrebna takojšnja defibrilacija.
Omedlevica (sinkopa) po naporu
Dolgotrajni športni napori v vročem in vlažnem okolju povzročijo skrajno razširitev žil pri izsušenem (dehidriranem) športniku. Kri se nabira v spodnjih udih. Ko športnik prekine napor, ni več krčenja mišic v udih, zato naenkrat ni več zadostnega venskega povratka krvi v srce. Možgani so zato slabo prekrvljeni, športnik lahko omedli.
Preprečevanje in prva pomoč
Omedlevico po naporu lahko preprečimo tako, da po dolgotrajnem naporu (npr. tek, kolesarjenje, smučarski tek) športniku svetujemo, naj še nekaj minut po preteku cilja hodi ali se izteče. Športnika z omedlevico po naporu poležemo v senco z dvignjenimi nogami. Damo mu piti hladne napitke.
Srčni šumi
Kratek sistoličen šum je za srce športnika fiziološki. Potrebno ga je ločiti od bolezenskega sistoličnega šuma zaradi aortne stenoze, ki se ponavadi širi v vrat. Diastoličen šum je ponavadi znak srčne bolezni. Športnike z ugotovljenim srčnim šumom je treba napotiti k specialistu kardiologu, da ugotovi morebitno bolezen srca.
Bolečina v prsih in nenadna srčna smrt
Nenadna bolečina v prsih lahko zrcali resno bolezen. Vzroki nenadne bolečine v prsih med športno dejavnostjo so:
· disekcija aorte,
· akutni perikarditis,
· krč požiralnika,
· pljučna hipertenzija,
· pljučni embolizmi,
· aortna stenoza,
· ishemija srčne mišice (angina pectoris),
· spontani pnevmotoraks.
Akutna zbadajoča bolečina pod prepono, ki se pojavi med aerobnim naporom in izzveni po nekajminutnem počitku je pogost, a nenevaren pojav.
Prva pomoč
Športnik z nenadno bolečino v prsih naj prekine športno dejavnost. Vsakega športnika z bolečino v prsih naj čimprej pregleda zdravnik. Če je športnik prizadet, je potrebno takoj poklicati nujno medicinsko pomoč (tel. 112). Med čakanjem na prevoz je potrebno preverjati življenjske funkcije in včasih izvajati temeljne postopke oživljanja, vedno v primeru nenadne srčne smrti.
Nujna medicinska pomoč
Stopnjo nujnosti prevoza v bolnišnico določi zdravnik na podlagi klinične ocene in prizadetosti poškodovanca. V bolnišnici so potrebne preiskave za opredelitev vzroka. V primeru, ko je zastoj srca posledica migetanja prekatov, le takojšnja defibrilacija reši športnikovo življenje.
Nenadna srčna smrt je v športu redka. Vzroki nenadne srčne smrti po pogostnosti glede na starost športnika so:
· vzroki pri mlajših od 35 let:
· hipertrofična kardiomiopatija,
· prirojene različice koronarnih arterij,
· pretrganje aorte (Marfanov sindrom),
· vnetje srčne mišice (po okužbi, npr. gripi),
· koronarna srčna bolezen;
· vzroki pri starejših od 35 let:
· koronarna srčna bolezen,
· bolezni srčnih zaklopk,
· hipertrofična kardiomiopatija.
 Rekreativni športnik z nenadno hudo bolečino v prsih.
Rekreativni športnik z nenadno hudo bolečino v prsih.
Vazovagalna omedlevica (sinkopa) in posturalna hipotenzija
Pritisk na vrat (v predel karotidnega sinusa) pri preobčutljivih ljudeh povzroči trenutno periferno vazodilatacijo, lahko s posledično omedlevico zaradi slabše prekrvitve možganov, ali celo kratkotrajno (nekaj sekundno) asistolijo srca. Pri hitrem vstajanju po dolgotrajnem sedenju ali še pogosteje ležanju pride do trenutne prerazporeditve krvnega pretoka v spodnje ude in do omedlevice zaradi posturalne hipotenzije.
Prva pomoč
Športnika, ki občuti omedlevico, poležemo z dvignjenimi nogami, odpnemo mu pas in ovratnik, damo mu hladen obkladek na čelo in počakamo, da se mu popolna zbistri zavest. Nadaljnje zdravljenje v primeru vazovagalne omedlevice in posturalne hipotenzije ni potrebno.
Pospešeno dihanje (hiperventilacija)
Tekmovanje pomeni za športnika stres, ki ga vsak po svoje doživlja in obvlada. Športnik lahko zaradi strahu pospešeno diha (hiperventilira), v krvi in centralnem živčevju pade koncentracija ogljikovega dioksida (respiratorna alkaloza). Športnik je ponavadi prestrašen, ima občutek pomanjkanja zraka, pojavijo se tetanični krči in občutek mravljinčenja po koži, značilno v rokah, lahko glavobol ali celo motnje zavesti.
Prva pomoč
Če smo prepričani, da gre za znake hiperventilacije, zadostuje, da športnika pomirimo in ga spodbujamo k počasnemu dihanju. Z dihanjem v papirnato vrečko se koncentracija ogljikovega dioksida v krvi poveča, s tem pa težave minejo.
Ishemična možganska kap in spontana krvavitev v možganih
Nenadna izguba zavesti športnika je lahko posledica možganske kapi, do katere lahko pride pri starejših športnikih s povišanim krvnim pritiskom. Posledica blažje možganske kapi so lahko žariščni nevrološki izpadi, pogosto ohromelost udov na isti strani telesa, povešen ustni kot, motnje govora, lahko drugi nevrološki izpadi.
Vzrok spontane krvavitve v možganih med naporom je najpogosteje prirojeno ali pridobljeno spremenjena žilna stena ene od možganskih arterij, ki lahko trombozira (posledica je infarkt dela možganovine zaradi ishemije) ali poči (posledica je krvavitev). Športnik različne starosti lahko sprva toži zaradi glavobola, kasneje pa se lahko pojavijo nevrološki izpadi in postopna ali nenadna izguba zavesti. V najslabšem primeru, ko je krvavitev masivna, se športnik brez opozorilnih znakov ali simptomov zgrudi brez znakov življenja.
Prva pomoč
Preverjati moramo osnovne življenjske funkcije in po potrebi izvajati temeljne postopke oživljanja. Potreben je prevoz v bolnišnico. V primerih, ko ima oseba nevrološke izpade ali motnje zavesti, naj bo prevoz nemuden in strokoven (tel. 112).
Nujna bolezenska stanja zaradi nenadnega dviga na višjo nadmorsko višino
Z nadmorsko višino se atmosferski pritisk znižuje, zrak pa postaja vse redkejši. Nižje koncentracije kisika na višjih nadmorskih višinah zmanjšujejo telesne sposobnosti športnikov, predvsem v vzdržljivostnih športih. Nujna stanja zaradi nenadnega povišanja nadmorske višine preprečujemo tako, da se izogibamo hitrim dvigom za več kot 1500 metrov. S postopnim prilagajanjem na višjo nadmorsko višino (aklimatizacija) se izboljša dihanje in prekrvitev pljuč ter poveča število krvnih celic in koncentracija hemoglobina v krvi. Pomembno je pravočasno prepoznavanje znakov bolezni in pravilno ukrepanje.
Akutna višinska bolezen
Akutna višinska bolezen je izraz za skupek simptomov, ki se pojavijo pri prehitrem dvigu na višjo nadmorsko višino. Pojavijo se glavobol, slabost, bruhanje, vrtoglavica, hitra utrujenost, nespečnost. Na isti nadmorski višini se navadno popravijo v nekaj dneh. Če katerikoli bolezni, ki se pojavi na višini, ne vemo takoj natančnega vzroka, jo opredelimo kot višinsko bolezen, dokler ne dokažemo drugače.
Prva in nujna medicinska pomoč
Če v nekaj dneh težave ne izzvenijo ali so hude, naj se oseba takoj spusti na nižjo nadmorsko višino. Ob glavobolu naj vzame analgetik. Zdravila, kot so acetazolamid, deksametazon, nifedipin in druga, ki jih predpiše zdravnik, naj se uporabljajo izključno pri zdravljenju akutne višinske bolezni in ne pri njenem preprečevanju.
Višinski možganski edem
Je zelo nevaren zaplet akutne višinske bolezni, ki se pogosto konča s smrtjo. Je redkejši kot pljučni edem. Začne se z močnim glavobolom, dvojnim vidom, slabostjo in bruhanjem. Znaki so podobni kot pri začetni obliki akutne višinske bolezni, zato jih ne smemo spregledati. Nadaljujejo se z zmedenostjo, izgubo občutka za ravnotežje in motnjami zavesti.

Slika 13
Reševanje v gorah je težavno zaradi težke dostopnosti do poškodovanca. V reševanje se pogosto vključi ekipa z reševalnimi helikopterjem.
Prva pomoč
Potrebno je dovajanje kisika preko maske, takojšnji sestop ob pomoči tovarišev in prevoz v bolnišnico. Stanje lahko v gorah izboljšamo z uporabo hiperbarične vreče.
Nujna medicinska pomoč
Potrebna je oskrba z dodatnim kisikom in intravensko dajanje kortikosteroidnih pripravkov.
Višinski pljučni edem
Je pogost zaplet akutne višinske bolezni. Sprva suh kašelj in občutek težkega dihanja se spremenita v hropeče dihanje in produktiven kašelj (penast ali krvavkast izpljunek). Pogosto se razvije ponoči med počivanjem v vodoravnem položaju. Zgodnja znaka sta hitra utrujenost in sopenje ob minimalnih naporih.
Prva in nujna medicinska pomoč
Enako kot pri višinskem možganskem edemu.
Nujna bolezenska stanja med potapljanjem
Potapljanje je priljubljen šport, s katerim se ukvarja veliko število ljudi. Mnogi med njimi so slabo poučeni o nevarnostih potapljanja, zato so nesreče pogoste. Najpogostejši zaplet med potapljanjem je dekompresijska bolezen, pogost vzrok smrti pa je utopitev zaradi dušikove pijanosti. Potapljači morajo imeti opravljen tečaj potapljanja in reševanja v primeru nesreče med potapljanjem. Pred vsakim potopom je potrebno natančno preveriti vso potapljaško opremo. Potapljač mora biti duševno in telesno pripravljen na potop. Nikdar naj se zanj ne odloči v alkoholnem opoju!

Slika 14
Nujna bolezenska stanja med potapljanjem so dušikova pijanost, dekompresijska bolezen in barotravma.
Utopitev zaradi dušikove pijanosti
Potapljanje v večje globine povzroči raztapljanje dušika v krvi. Dušik se topi v živčnem tkivu in lahko toksično deluje na osrednje živčevje. Pojavijo se nevrološki izpadi, potapljač izgubi razsodnost, koncentracijo, orientacijo in lahko halucinira. V takem stanju pogosto naredi napako, ki ga lahko stane tudi življenja.
Dekompresijska bolezen
V morju se pritisk z globino povečuje vsakih 10 metrov za en bar. Plini se med dvigovanjem potapljača proti površini razširijo, nastanejo mehurčki dušika v tkivih in v krvi. Zračna embolija lahko povzroči odpoved organov. Volumen plazme se zmanjša, poveča se viskoznost krvi in pride lahko do motenj strjevanja krvi. Dušik se v osrednjem in perifernem živčevju kopiči v mielinu. Posledice so lahko nevrološki izpadi. Pojavi se lahko občutek težkega dihanja, bolečina v prsih in kašelj. Če potapljača s takimi simptomi ne zdravimo, lahko pride do odpovedi srca. Najpogosteje je prizadet mišično-kostni sistem, z bolečino v sklepih in posledično avaskularno nekrozo. Na koži se lahko pojavi izpuščaj, ki srbi, ali modrikaste lise, ki so zunanji znak hujše oblike dekompresijske bolezni. V trebuhu se zaradi slabše prekrvitve črevesja lahko pojavijo trebušne kolike in slabost.
Barotravma
Barotravma je poškodba organov, ki nastane zaradi razlike v pritisku s plinom napolnjenih sosednjih prostorov. V srednjem ušesu lahko pride do krvavitve, bobnič lahko poči, zaradi spremembe pritiska tekočine v ravnotežnem organu se lahko pojavi vrtoglavica in šumenje v ušesih. Zaradi povečanega pritiska v sinusih se lahko pojavi krvavitev iz sluznice, kri lahko izteka iz nosu in napolni masko potapljača. Najnevarnejša je barotravma pljuč s klinično sliko zračne embolije, pnevmotoraksa, emfizema ali pljučnega infarkta.
Prva pomoč
Potapljača je potrebno najprej rešiti iz vode (glej poglavje 37). Če ima znake dekompresijske bolezni ali barotravme, ga poležemo in s tem preprečimo kopičenje mehurčkov plina v možganih. Potrebno je poklicati nujno medicinsko pomoč in tako zagotoviti čimprejšnje simptomatsko zdravljenje in nujen strokoven prevoz v center, kjer je osebje usposobljeno za zdravljenje dekompresijske bolezni in je na voljo hiperbarična komora za rekompresijo. V primeru krvavitve sluhovoda ne spiramo ali čistimo. Uho le sterilno pokrijemo.
Nujna medicinska pomoč
Pred in med prevozom je potrebna oskrba s 100-odstotnim kisikom preko maske ali nosnega katetra ter zagotovitev dobre venske poti za infuzijo tekočin (fiziološka raztopina).
Če ima potapljač nevrološke izpade, je potrebno s kortikosteroidi preprečiti poslabšanje zaradi nevarnosti nastanka edema živčevja. V primeru pnevmotoraksa so ukrepi enaki kot v primeru spontanega pnevmotoraksa. V primeru barotravme bobniča postopamo enako kot pri poškodbi bobniča zaradi topega udarca.
Posebne skupine športnikov
Športnik z epilepsijo
Epilepsija ni kontraindikacija za športno dejavnost, tudi ne za kontaktne športe, kadar je ustrezno zdravljena z antiepileptiki. Večina napadov je v obliki generaliziranih tetaničnih krčev, ki trajajo 1–2 minuti. Daljše napade imenujemo epileptični status in ga lahko prekinemo le z zdravili.
Prva pomoč
Med napadom športnika zaščitimo pred poškodbami in mu zagotovimo prosto dihalno pot, včasih je potrebno celo umetno predihavanje z dodatnim kisikom (glej poglavje 14).
Nujna medicinska pomoč
Epileptični status zdravimo z diazepamom (5 mg intravensko ali 0,3 mg/kg rektalno).
Športnik – sladkorni bolnik (hipoglikemija ob in po naporu)
Posebna skupina športnikov so sladkorni bolniki. Med in po naporu lahko pride do znižanja koncentracije sladkorja v krvi (hipoglikemije). Kasna hipoglikemija lahko nastane tudi 6–15 ur po naporu, pogosto ponoči.
Klinični znaki blage hipoglikemije (2,8–3,9 mmol/l glukoze v serumu) so omotica, utrujenost, lakota, glavobol. Pri težji hipoglikemiji (< 2,2 mmol/l glukoze v serumu) se pojavijo motnje zavesti.
Preventivni ukrepi
Sladkorni bolnik naj bo poučen o pravilnem načinu dajanja zdravil, ki znižajo krvni sladkor (tablete ali inzulin), in naj prilagodi odmerek (ga zniža) in čas jemanja zdravila glede na pričakovani napor. Med dolgotrajnimi in hujšimi telesnimi napori naj vsakih 30 minut zaužije 30–40 g sladkorja (15–25 g pri otrocih). Redno naj nadomešča zadostne količine tekočine. Bolnik mora biti discipliniran in naj si pogosteje meri krvni sladkor tudi več ur po naporu in s tem pravočasno prepreči nastanek kasne hipoglikemije.
Prva pomoč
Sladkorni bolnik z znaki hipoglikemije med naporom naj zaužije hrano, bogato z ogljikovimi hidrati (sadni sok, sladica, tablete glukoze). Sladkorni bolnik v komi potrebuje takojšnji strokovni prevoz v bolnišnico.
Nujna medicinska pomoč
Športnikom z znaki težje hipoglikemije namestimo infuzijo 50 % glukozne mešanice (500 ml). Kadar hipoglikemijo dokažemo z laboratorijskimi preiskavami ali testnimi lističi, jo lahko zdravimo z glukagonom 1 mg podkožno ali v mišico.
Sladkornemu bolniku je potrebno pravočasno ugotoviti zaplete bolezni. Težki zapleti, kot sta huda diabetična okvara ledvic in koronarna bolezen, so kontraindikacije za večje napore. Nekateri drugi zapleti, predvsem motnje vida in nevropatija, pa povečajo verjetnost poškodb pri športu.
Najpogostejše poškodbe in preobremenitveni sindrom v posameznih športih
V športu so hude poškodbe redke, bolj pogosto pa se pojavljajo preobremenitveni sindromi. To so kronična boleča stanja, ki nastanejo zaradi ponavljajočih se obremenitev mišic, kit in vezi in so zato za vsak šport posebej značilna. Težave nastanejo počasi in so sprva prisotne le ob določenih gibih ali obremenitvah, kasneje pa so bolečine stalne, vse hujše, športni rezultati pa vedno slabši, kar načenja samozavest športnika. V športu se preobremenitveni sindromi prepogosto spregledajo in površno obravnavajo. Naloga zdravnika je, da športniku in trenerju razloži pomembnost pravočasnega, pravilnega in dovolj dolgega zdravljenja lažjih poškodb in preobremenitvenih sindromov ter morebitnih posledic neupoštevanja njegovih navodil. Nezadostna telesna priprava, nepravilna tehnika v športu in slaba oprema so dejavniki, ki pomembno povečajo pojavnost preobremenitvenih sindromov. Na te dejavnike mora zdravnik opozoriti tako športnika kot tudi trenerja, da se preprečijo ponovitve težav.
Najpogostejše poškodbe in preobremenitveni sindromi v nekaterih športih:
Smučanje
· poškodbe kolena (strganje sprednje križne vezi, poškodba notranje stranske vezi, raztrganina meniskusa, poškodba hrustanca);
· poškodbe rame (izpah, poškodba rotacijske manšete);
· poškodba notranje stranske vezi palca na roki.
Jadranje na deski
· preobremenitveni sindromi rame, komolca in zapestja (utesnitveni sindrom rame, tendinitis komolca, sindrom zapestnega prehoda).
Deskanje na snegu
· poškodbe zapestja (zvin, zlom);
· poškodbe ramena (izpah, poškodba rotacijske manšete, akromioklavikularna sindezmoliza, zlom ključnice);
· poškodbe hrbtenice (nateg mišic in vezi, zlom vretenca).
Tenis
· preobremenitveni sindromi rame in komolca (tendinitis rotacijske manšete, zunanji epikondilitis komolca).
Nogomet
· poškodbe kolena (strganje sprednje križne vezi, poškodba notranje stranske vezi, raztrganina meniskusa, izpah pogačice);
· zvin in zlom gležnja;
· poškodbe stopala (stresni zlom stopalnic);
· nateg mišic kolka in trebušne stene.
Košarka
· poškodbe in preobremenitveni sindromi kolena (strganje sprednje križne vezi, raztrganje meniskusa, poškodba hrustanca, tendinitis ligamenta pogačice);
· raztrganje Ahilove tetive;
· poškodbe mehkih tkiv obraza.
Tek
· preobremenitveni sindromi na spodnjih udih (sindrom iliotibialnega traktusa, hondropatija pogačice, sindrom sinovialne debelike, poplitealna cista, vnetje plantarne fascije, vnetje pokostnice na golenici, stresni zlomi stopalnic, drugih kosti na stopalu in golenice).
Odbojka
· poškodbe gležnja (zvin, zlom);
· preobremenitveni sindromi in poškodbe kolena (tendinitis ligamenta pogačice, hondropatija pogačice, poškodba kolenskih vezi);
· poškodba in preobremenitveni sindromi rame (poškodba vezi ramena, tendinitis, poškodba rotatorne manšete);
· poškodbe prstov na rokah (zvini malih sklepov).
Plavanje
· preobremenitveni sindromi ramen in ledvene hrbtenice (hiperekstenzijske preobremenitve).
Kolesarstvo
· odrgnine;
· zlomi dolgih kosti;
· poškodba mehkih tkiv in kosti glave in obraza;
· poškodba možganov;
· preobremenitveni sindromi kolena in ledvene hrbtenice.
Borilne veščine
· poškodba mehkih tkiv in kosti obraza, predvsem nosu;
· poškodbe reber;
· poškodbe trebuha;
· poškodbe roke (zvini malih sklepov prstov, zlomi dlančnih kosti);
· poškodbe možganov.
Hokej
· poškodbe hrbta in vratu (nateg mišic in vezi, zvin, zlomi vretenc);
· poškodbe mehkih tkiv in kosti obraza.
Nedovoljena sredstva v športu
Leta 1967 je bila na pobudo Mednarodnega olimpijskega komiteja ustanovljena posebna komisija za boj proti nedovoljenim poživilom v športu (dopingu). Kljub vse večjemu nadzoru, večletnim prepovedim nastopanja na tekmovanjih in denarnim kaznim, ki doletijo dopingiranega športnika, je doping v športu vedno bolj prisoten. Želja po uspehu je pogosto večja od skrbi za zdravje. Neredko so nenadna bolezenska stanja in poškodbe posledica jemanja zdravju škodljivih substanc z namenom izboljšati športni rezultat. Posledice so lahko usodne. Seznam nedovoljenih zdravil, poživil in postopkov se redno dopolnjuje (http://www.olympic.si). Naloga športnih organizacij in vodstev kluba je poučiti športnike in vodstva klubov o nevarnostih dopinga.
Primer 5
26-letnemu poklicnemu kolesarju se je med običajnim treningom nenadoma pojavil hud glavobol. Bolečine so bile tako hude, da je prosil trenerja, če lahko prekine s treningom. Ta mu je odgovoril, da mu na tak način ne bo uspelo priti v ekipo za velika tekmovanja, češ da je to timski šport, v katerem ni mesta za »mehkužce«. Kljub bolečinam je vztrajno kolesaril, vendar postopoma ni mogel več slediti ekipi. Trener, ki je trening spremljal iz kombija, je opazil, da je s fantom res nekaj narobe, zato mu je dovolil, da je prekinil trening in se mu pridružil v kombiju. Po 15 minutah je kolesarju postalo slabo, začel je bruhati, postal je zaspan. Trener se je odločil, da fanta vendarle odpelje v bolnišnico.
Med pregledom v ambulanti za nujne primere je kolesar ponovno bruhal. Postopoma je postal somnolenten in ni več odgovarjal na zastavljena vprašanja. Izmerili so mu povišan krvni pritisk in upočasnjen srčni utrip. Dali so mu kisik preko maske, odvzeli kri za laboratorijske preiskave in poklicali konziliarnega nevrologa. Rezultati laboratorijskih preiskav so pokazali močno povečano koncentracijo rdečih krvnih celic (eritrocitov). Nevrolog je med pregledom ugotovil, da je športnik v nezavesti, zenici sta bili ožji in sta se slabo odzivali na osvetlitev, dihanje je postalo plitvo. Športnika so intubirali in odredili takojšnjo CT preiskavo glave. Slikanje je pokazalo obsežno oteklino možganovine in strdek v možganskem venskem sinusu. Kljub ustreznemu zdravljenju na enoti intenzivne terapije se stanje športnika ni izboljšalo in po tednu dni so s preiskavami ugotovili možgansko smrt.
Obdukcija je potrdila, da je bila vzrok športnikove smrti oteklina možganovine, ki je nastala zaradi strdka v možganskem venskem sinusu. Primer so prevzeli kriminalisti in med pregledom kolesarjevega stanovanja v hladilniku našli pripravke eritropoetina (EPO), ki je na seznamu prepovedanih substanc. Čeprav neposredne povezave med jemanjem eritropoetina in smrtjo športnika niso uspeli dokazati, je najverjetneje jemanje tega pripravka povzročilo povečanje koncentracije rdečih krvnih celic in posledično nastanek strdka, ki je zaprl pretok skozi možganski venski sinus in tako povzročil nastanek usodne otekline možganovine.
Literatura
1. Adrogue HJ. Hypernatriemia. New Engl J Med 2000; 324: 1493–9.
2. Amaral J. Thoracoabdominal injuries in the athlete. Clin Sports Med 1997; 16: 739–53.
3. Brukner P, Khan K. Clinical sports medicine. Sydney: McGraw-Hill Book Company; 1995.
4. Forrest LA, Schuller DE, Strauss RH. Management of orbital blow out fractures. Am J Sports Med 1989; 17: 217–20.
5. George KP, Wolfe LA, Burggraf. »The athletic heart syndrome«. A critical review. Sports Med 1991; 11: 300–30.
6. Hiller W. Dehydration and hyponatremia during triathlons. Med Sci Sports Exerc 1989; 21 (5 Suppl): 219–21.
7. Madden CC, Walsh WM, Mellion MB. The team physician: The preparticipation examination and on-field emergencies. In: DeLee JC, Drez D, Miller MD, eds. Orthopaedic sports medicine: principles and practice. 2nd ed. Philadelphia: DeLee & Drez's, Saunders; 2003. p. 737–68.
8. Maddocks D, Dicker GD, Saling MM. The assessment of orientation following concussion in athletes. Clin J Sport Med 1995; 5: 32–5.
9. Maron BJ, Link MS, Wang PJ, et al. Clinical profile of commotio cordis: An underappreciated cause of sudden death in the young during sports and other activities. J Cardiovasc Electrophysiol 1999; 10: 114–20.
10. Maron BJ, Shirani J, Poliac LC, et al. Sudden death in young competitive athletes. JAMA 1996; 276: 199–204.
11. Nichols AW. Exercise-induced anaphylaxis and urticaria. Clin Sports Med 1992; 11 (2): 303–12.
12. Kalinšek I. Nujna medicinska pomoč. Ljubljana: DZS; 1987.
13. Tom PA, Garmel GM, Auerbach PS. Environment-dependent sports emergencies. Sports Med 1994; 78: 305–25.
14. Smrkolj V, ur. Kirurgija. Ljubljana: Sledi; 1995.
15. Von Duvillard SP, Braun WA, Markofski M, et al. Fluids and hydration in prolonged endurance performance. Nutrition 2004; 20: 651–6.
16. Zigun J, Schneider S. »Effort« thrombosis (Paget-Schroetter's syndrome) secondary to martial arts training. Am J Sports Med 1988; 16 (2): 189–90.
Zahvala
Za natančen pregled poglavja in strokovne pripombe se zahvaljujem mag. Nadi Rotovnik-Kozjek, prof. dr. Romanu Bošnjaku in dr. Miranu Šebeštjenu.
Fotografije in primeri
U. Ahčan, S. Ralca, P. Zorman.