Uvod
Opisi oživljanja segajo že v antične čase, znani so kot poskusi »vpihovanja življenja«. V letih do druge svetovne vojne so dokumentirani le posamezni primeri uspešnega oživljanja. Začetki moderne vede o oživljanju (reanimatologija) segajo v obdobje po l. 1950, ko je bila opisana prva respiratorna reanimacija z umetnim dihanjem usta na usta in intubacijo. Pomemben premik se je zgodil l. 1960 s predstavitvijo zunanje masaže srca kot tehnike srčne reanimacije. Kombinacijo vseh treh stopenj oživljanja (sprostitev dihalnih poti – A, ventilacijo – B in zunanjo masažo srca – C) je prvi opisal in izvedel leta 1961 dr. Peter Safar.
Zaradi spoznanja, da je zastoj krvnega obtoka lahko le prehoden, če odstranimo njegov vzrok, prizadeto osebo pa medtem vzdržujemo pri življenju s temeljnimi postopki oživljanja (TPO), so nekatere države po letu 1973 pričele z množičnim izobraževanjem zdravstvenih delavcev, kasneje pa tudi laikov. Leta 1985 je bila poudarjena potreba po zgodnji defibrilaciji, kar je še dodatno povečalo delež preživelih. Za poenotenje TPO in potrebo po enovitem pouku je bil v Evropi leta 1989 ustanovljen Evropski svet za reanimacijo (ERC). Zadnja navodila za TPO so izšla decembra leta 2005, vendar se na podlagi ocene veljavnih smernic ter eksperimentalnih študij vsakih 5 do 6 let spremenijo. Najnovejše smernice bodo dostopne na spletni strani priročnika ali na strani Evropskega sveta za reanimacijo (www.erc.edu).
Zakaj oživljati?
Življenje je dragoceno, saj je le eno. Ali je mogoče nekoga, ki je umrl, ponovno obuditi v življenje? Vsekakor ne, saj je smrt dokončna. Lahko pa pomagamo pri t. i. nenadni smrti, ko prizadeti ne kaže več znakov življenja, torej je brez zavesti, ne diha in je brez znakov delovanja krvnega obtoka.
Kako je to mogoče? Po prenehanju dihanja in zaustavitvi krvnega obtoka nastopi nezavest v 10–15 sekundah, saj so možganske celice izjemno občutljive na pomanjkanje kisika. Če možgani niso prekrvljeni, pride že po 4 minutah do trajnih, nepopravljivih okvar možganov. Nenadna smrt, kot v medicini imenujemo nenadno zaustavitev delovanja srca in prenehanja dihanja, je lahko namreč posledica prehodnih oz. popravljivih vzrokov. Z današnjim znanjem medicine je mogoče nekatere od teh vzrokov odpraviti. Če prizadetemu v kritičnem obdobju po nastopu nenadne smrti vzdržujemo osnovne življenjske funkcije (s pomočjo zunanje masaže srca in umetnega dihanja) in kasneje dodatne postopke ter ustrezno oskrbo po uspešnem oživljanju, lahko le-ta še mnogo let normalno živi.
Nujna stanja, ki lahko povzročijo nenadno smrt
Najpogostejši vzrok za nenadno smrt pri odraslih je v 80 % t. i. ishemična bolezen srca (zožitev koronarnih arterij, ki prehranjujejo srce). Govorimo o t. i. primarnem srčnem zastoju. Stanja, ki lahko hitro vodijo v primarni srčni zastoj so: angina pektoris, srčni infarkt ali pa nenadna motnja srčnega ritma, ko je delovanje srca tako hitro, da učinkovitega krvnega obtoka sploh ni. Ta motnja srčnega ritma se imenuje migetanje prekatov (ventrikularna fibrilacija), ki jo lahko edino prekinemo s sunkom električnega toka (defibrilacijo).
Obstajajo še drugi vzroki, ki vodijo v srčni zastoj in povzročijo nenadno smrt. Omenjena skupina ljudi ima sicer zdravo srce, vzrok za srčni zastoj je ponavadi hudo pomanjkanje kisika. Stanja, pri katerih lahko nastopi t. i. sekundarni srčni zastoj, so:
· možganska kap,
· prometne in druge nesreče,
· huda dihalna stiska (astma, druge pljučne bolezni),
· zadušitev,
· utopitev,
· zastrupitve (strupi, zdravila),
· udar električnega toka,
· anafilaktična reakcija (zdravila, piki žuželk),
· podhladitev.
Nenadni zastoj srca in dihanja pri odraslih nastane primarno predvsem zaradi motnje srčnega ritma, drugi vzroki so redkejši.
Namen TPO
Z umetnim dihanjem in zunanjo masažo srca zagotavljamo ustrezno nasičenost krvi s kisikom ter pretok krvi skozi življenjsko najbolj pomembna organa (srce in možgane).
S TPO poskušamo podaljšati čas od nastopa srčnega zastoja do nastanka možganske smrti (tj. dokončno nepovratno prenehanje delovanja možganske skorje in možganskega debla). Ravno čas, ki je pretekel od nastanka srčnega zastoja do pričetka izvajanja TPO, odloča o uspehu ali neuspehu oživljanja. Zato ne smemo izgubljati časa, saj so sekunde lahko usodne. Potrebujemo zbranost, ustrezno znanje in izurjene roke.
Nenadno prenehanje dihanja in/ali srčni zastoj je velika priložnost, ko lahko reševalec doseže svoj največji uspeh - OŽIVI navidezno MRTVEGA.
Oživljanja se ni mogoče naučiti iz knjige. Uspešni bomo le, če bomo ob teoretičnem znanju pridobili potrebno spretnost z vajami na lutki ob pomoči strokovnjaka.
Preživetje
Vsako leto v Sloveniji umre:
· več kot 2000 ljudi zaradi srčnega zastoja (tj. 5 bolnikov dnevno),
· več kot 700 ljudi zaradi samomora,
· več kot 400 ljudi v prometnih nesrečah.
Oživljanje predstavlja, tako za laike kot tudi za zdravstvene delavce, vedno znova stresni dogodek, še posebej, ker so možnosti za preživetje po nenadnem zastoju srca in dihanja brez hitrega in učinkovitega ukrepanja majhne (v povprečju 5–10 %). Študije kažejo, da je delež preživelih po nenadnem srčnem zastoju odvisen predvsem od takojšnjih TPO in zgodnje defibrilacije. Takojšen začetek TPO podvoji oz. potroji možnost preživetja po nenadnem srčnem zastoju.
Napredek tehnologije je omogočil razvoj prenosnih avtomatičnih defibrilatorjev. Ker je uporaba teh naprav preprosta in varna, jih lahko uporabljajo tudi laiki v okviru TPO (glej poglavje 7).
Na splošno velja, da je delež preživelih najvišji pri primarnem srčnem zastoju (migetanje prekatov), v primeru, da je defibrilacija izvedena nekaj minut po nastanku motnje srčnega ritma.
V urbanem okolju z razvitim sistemom javno dostopne defibrilacije in učinkovitim izvajanjem TPO ter kratkim odzivnim časom službe nujne medicinske pomoči, se delež preživelih lahko povzpne tudi do 50 %.
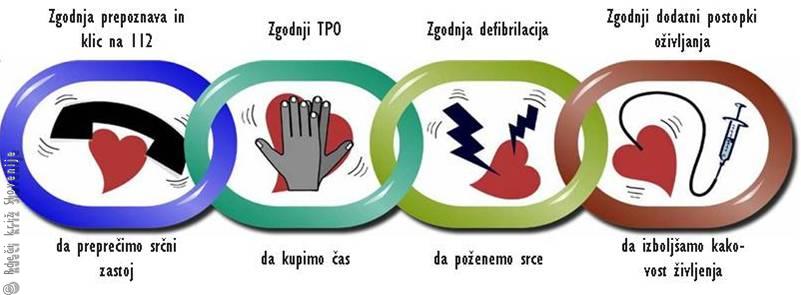
Največje preživetje dosežemo le s pravim vrstnim redom ukrepov in postopkov, ki jih imenujemo "veriga preživetja". Sestavljena je iz štirih členov (Slika 1).
1. člen: zgodnja prepoznava stanj, ki lahko hitro privedejo do nenadne smrti (bolečina v prsih, dihalna stiska, možganska kap) in takojšen klic službe nujne medicinske pomoči (NMP) na številko 112;
2. člen: zgodnji TPO (zunanja masaža srca in umetno dihanje);
3. člen: zgodnja defibrilacija z avtomatičnim zunanjim defibrilatorjem;
4. člen: zgodnji dodatni postopki oživljanja in oskrba po oživljanju.
V urbanem okolju preteče vsaj 8 minut od klica na tel. 112 do prihoda službe NMP. V tem času je preživetje neposredno odvisno od zgodnjega ukrepanja s strani laikov, zato pri prvih treh členih verige sodelujemo vsi, četrti člen pa izvaja služba NMP.
Slika 1
Veriga preživetja.
Temeljni postopki oživljanja – TPO
TPO izvajamo pri osebi, ki je nezavestna (neodzivna), ne diha oz. ne diha normalno in se ne premika. Če pri prizadetem opazimo občasne neučinkovite poskuse »lovljenja« sape, moramo posumiti, da je prišlo do srčnega zastoja in pričeti s TPO.
Znaki, kot so barva in temperatura kože ter širina zenic, nas lahko zavedeja in predstavljajo vzporedne znake srčnega zastoja.
Temeljni postopki oživljanja vključujejo zgodnjo prepoznavo stanj, ki lahko hitro privedejo do nenadne smrti, klic na tel. 112, izvajanje zunanje masaže srca in umetnega dihanja, uporabo avtomatičnega defibrilatorja ter ukrepanje pri zapori dihalne poti s tujkom.
Spodaj opisana navodila veljajo za odrasle. Ker je vzrok, ki največkrat privede do nenadne smrti pri odraslih ponavadi bolezen srca, pri otrocih pa težave z dihanjem, se ukrepanje pri slednjih nekoliko razlikuje (glej poglavje 8). Vendar se je v zadnjih letih pokazalo, da se laiki zaradi strahu in nepoznavanja navodil za oživljanje otrok pogosto vzdržijo vsakršnega ukrepanja, zato je po novem dopuščano oživljati otroke po algoritmu za odrasle z majhnimi popravki (glej Splošna navodila in posebnosti pri oživljanju).
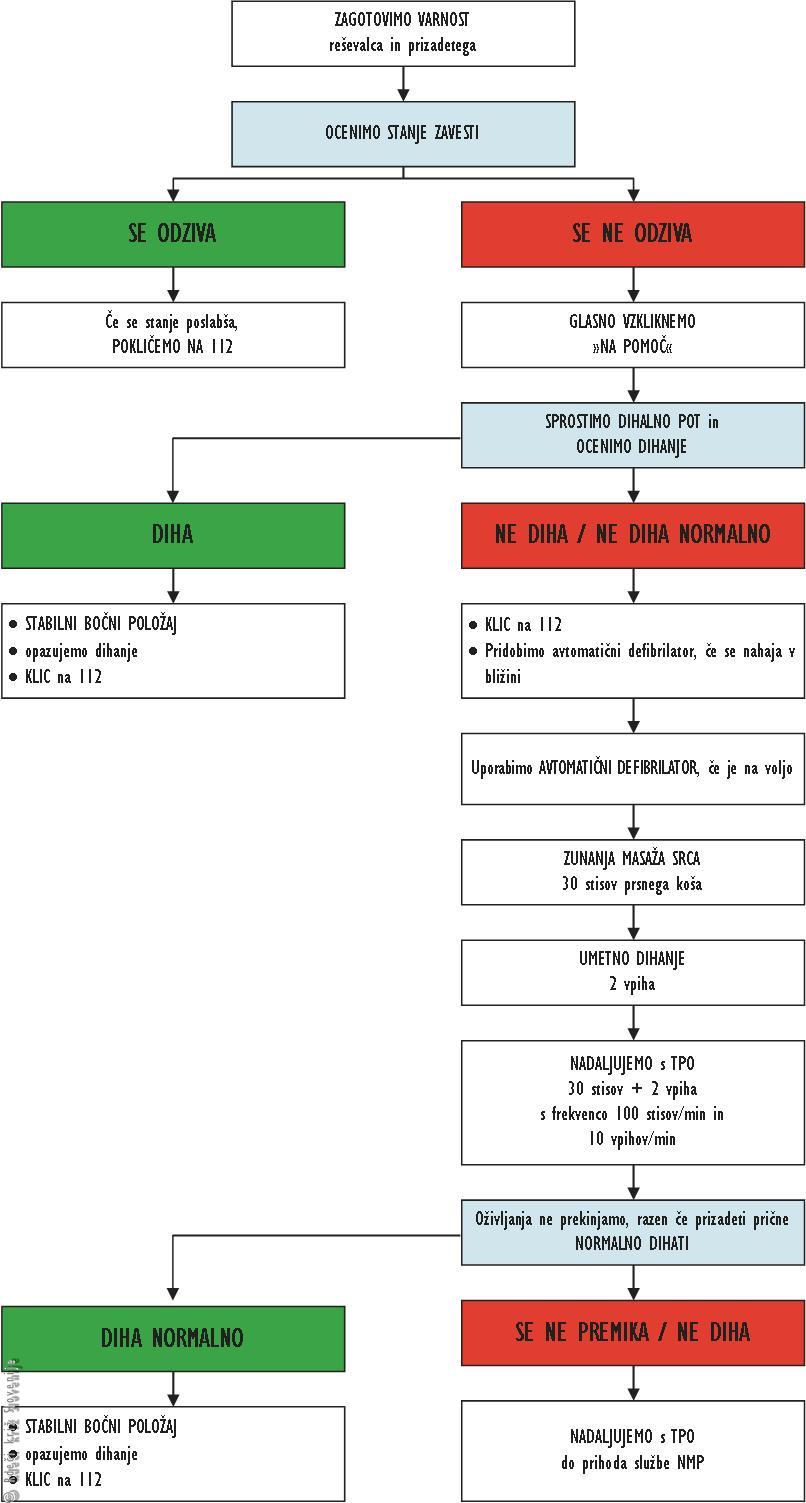
Slika 2
Algoritem TPO.
Vrstni red TPO
1 Zagotovimo varnost reševalca in prizadetega.
2 Ocenimo stanje zavesti:
· prizadetega nežno stresemo za ramena in glasno vprašamo »Ali ste v redu?«.

Slika 3
Prizadetega stresemo za ramena in vprašamo »Ali ste v redu?«.
3A Če na vprašanje odgovori ali se premakne:
· ga pustimo v obstoječem položaju (če ne grozi nevarnost iz okolice);
· povprašamo, kaj je se je zgodilo in kako se počuti, po potrebi pokličemo na tel. 112;
· v rednih presledkih preverjamo stanje prizadetega.
3B Če se prizadeti NE odziva:
· poskušamo priklicati pomoč, glasno vzkliknemo »Na pomoč«.

Slika 4
Poskušamo priklicati pomoč.
· obrnemo ga na hrbet in razpremo zgornji del oblačil;
· sprostimo dihalno pot tako, da zvrnemo glavo nazaj in dvignemo brado:
· dlan položimo na čelo in s pritiskom zvrnemo glavo;
· s konicama dveh prstov dvignemo brado, izogibamo se pritisku na mehke dele vratu;
· odstranimo samo vidne tujke iz ustne votline (tudi slabo prilegajočo se zobno protezo).
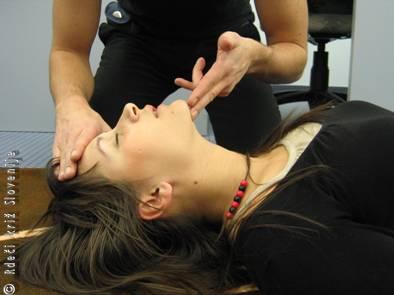
Slika 5
Sprostitev dihalne poti: zvrnitev glave nazaj in dvig brade.
OPOMBA: Najpogostejši vzrok za zaporo dihalne poti pri nezavestnem so ohlapne mišice žrela (mehko nebo, poklopec), kar posledično zapre zraku pot v pljuča. Prijem za sprostitev dihalne poti pogosto omogoči, da prizadeti sam zadiha, v nasprotnem primeru preidemo na točko 4.
Če obstaja sum na poškodbo vratne hrbtenice (padec z vičine, prometna nesreča, poškodba glave, utopitev), poskušamo sprostiti dihalno pot s t.i. prilagojenim trojnim manevrom.
· s komolci se upremo ob podlago za poškodovančevo glavo;
· dlani položimo na lica in s konicami prstov obojestransko primemo kot spodnje čeljusti ob ušesu;
· z obema rokama dvignemo spodnjo čeljust naprej in navzgor tako, da spodnji sekalci pridejo nad zgornje;
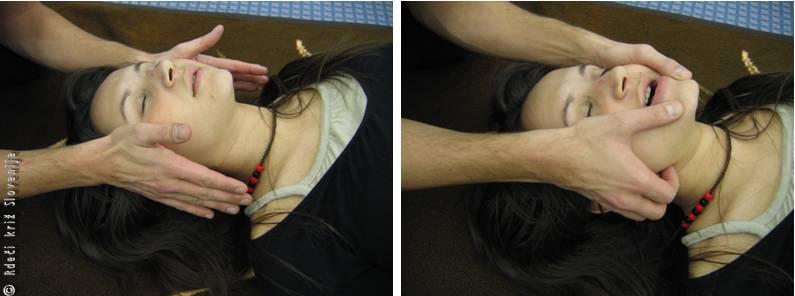
Slika 6
Sprostitev dihalne poti pri sumu na poškodbo vratne hrbtenice – prilagojeni trojni manever.
 Prilagojen trojni manever pri sumu na poškodbo hrbtenice.
Prilagojen trojni manever pri sumu na poškodbo hrbtenice.
Če kljub opisanemu postopku ne uspemo sprostiti dihalne poti, je v izjemnih primerih, ko grozi življenjsko nevarna zapora, dovoljeno nekoliko zvrniti glavo nazaj; vzpostavitev proste dihalne poti in morebitno kasnejše umetno dihanje ima prednost pred potencialno poškodbo vratne hrbtenice.
4 Poskrbimo, da je dihalna pot prosta in ugotavljamo prisotnost normalnega dihanja:
· opazujemo gibanje prsnega koša;
· pri ustih poslušamo dihalne šume;
· na svojem licu poskušamo občutiti izdihani zrak prizadetega;
· do 10 sekund opazujemo, poslušamo in čutimo, preden se odločimo, da prizadeti ne diha oz. ne diha normalno; če smo v dvomih, ravnamo kot da NE diha.
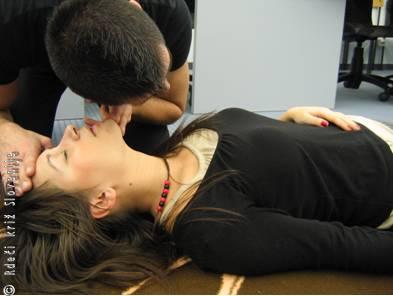
Slika 7
Ocena dihanja.
 Sprostitev dihalne poti in ocena dihanja.
Sprostitev dihalne poti in ocena dihanja.
POMEMBNO: Nekaj minut po nenadni smrti zaradi zastoja srca lahko prizadeti še »lovi« sapo. To opazimo kot občasno, neredno in glasno dihanje, t. i. »agonalno« ali »predsmrtno« dihanje, česar NE smemo zamenjati z normalnim dihanjem.
5A Če prizadeti diha normalno (ne le posamezni vdihi):
· ga namestimo v položaj za nezavestnega (NE pri sumu na poškodbo hrbtenice, glej naprej);
· pokličemo na tel. 112 ali pošljemo nekoga po pomoč, medtem pa nadzorujemo dihanje.
5B Če prizadeti NE diha oz. ne diha normalno:
· kličemo službo NMP na tel. 112 in pridobimo avtomatični defibrilator, če se nahaja v bližini:
· če je reševalcev več: pošljemo nekoga, da pokliče;
· če smo sami: zapustimo prizadetega za čas klica.
· uporabimo avtomatični defibrilator takoj, ko je na voljo;

Slika 8
· pričnemo z zunanjo masažo srca:
· pokleknemo na stran prizadetega;
· dlan dominantne roke položimo na sredino prsnega koša;
· dlan druge roke položimo nad prvo roko in prepletemo prste, da ne pritiskamo na sosednja rebra;
· nagnemo se nad prizadetega in z iztegnjenimi komolci pritiskamo pravokotno na prsni koš, tako da se vda za 4–5 cm;
· popustimo pritisk, vendar rok ne odmikamo od prsnega koša ter ponovno pritisnemo;
· poskušamo porabiti enak čas za pritisk na prsni koš in za popuščanje pritiska;
· izvedemo 30 stisov prsnega koša;
· med masažo lahko glasno štejemo, da zagotovimo potrebno frekvenco masaže, ki je 100 stisov/min (tj. nekoliko manj kot 2 stisa v sekundi).
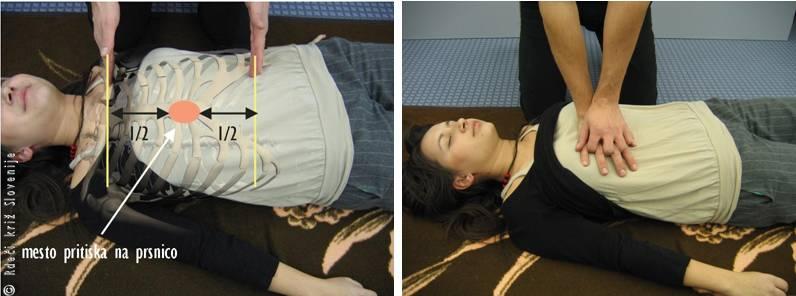
Slika 9
Določanje mesta zunanje masaže srca in pravilni položaj rok.
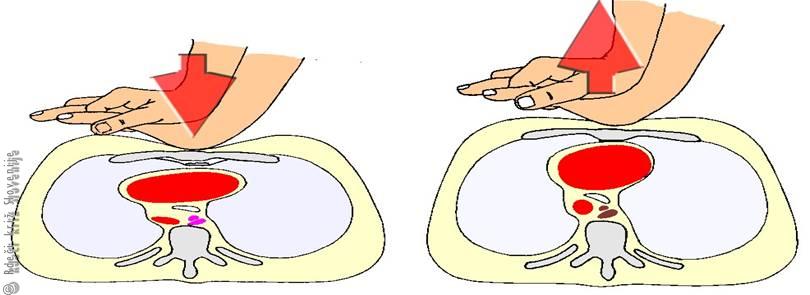
Slika 10
Z zunanjo masažo srca nadomestimo delovanje srca kot črpalke. S pravilno tehniko masaže uspemo zagotoviti zadosten pretok krvi, ki omogoča preživetje dveh najbolj pomembnih organov (srca in možganov).
OPOMBA: Izšolani reševalci (zdravstveno osebje, reševalci iz vode ipd.) ocenjujejo prisotnost krvnega obtoka s tipanjem in sočasnim opazovanjem morebitnih znakov življenja (kakršnokoli premikanje, tudi požiranje, kašljanje, ali dihanje – razen občasnih vdihov). Omenjeni pokazatelji krvnega obtoka so včasih zavajajoči, zato laiki pričnejo z zunanjo masažo srca TAKOJ, ko ugotovijo, da je oseba neodzivna, ne diha oz. ne diha normalno in se ne premika.

Slika 11
Izšolani reševalci ocenjujejo prisotnost krvnega obtoka s tipanjem utripa na vratni arteriji in opazovanjrm znakov življenja.
6A Povežemo zunanjo masažo srca z umetnim dihanjem:
· po 30 stisih prsnega koša damo 2 umetna vpiha;
· tehnika umetnega dihanja:
· sprostimo dihalno pot tako, da zvrnemo glavo nazaj in dvignemo brado;
· s palcem in kazalcem roke, ki jo imamo na čelu stisnemo mehki del nosu;
· narahlo odpremo usta in ob tem dvigujemo brado;
· normalno vdihnemo in zaobjamemo ustnice prizadetega tako, da dobro tesnijo;
· enakomerno vpihujemo zrak v usta prizadetega in opazujemo dvigovanje prsnega koša, vpih naj traja 1 sekundo (količina vpihnjenega zraka naj bo približno 0.5–0.6 litra oz. tolikšna, da opazimo viden dvig prsnega koša);
· odmaknemo svoja usta, vzdržujemo prosto dihalno pot in opazujemo spuščanje prsnega koša;
· ponovno normalno vdihnemo in izvedemo drugi vpih, enako kot prvega;
· pri sumu na poškodbo vratne hrbtenice sprostimo dihalno pot z že opisanim prilagojenim trojnim manevrom, umetno dihanje pa dajemo tako, da stisnemo nos z robovi obeh dlani ob palcih.
OPOMBA: Če se po prvem vpihu prsni koš prizadetega ne dvigne tako kot pri normalnem dihanju, pred drugim vpihom preverimo:
· ali je glava pomaknjena dovolj nazaj in brada zadosti dvignjena;
· ustno votlino in odstranimo vsako vidno oviro;
· Če je bil tudi drugi vpih neuspešen nadaljujemo z zunanjo masažo srca.
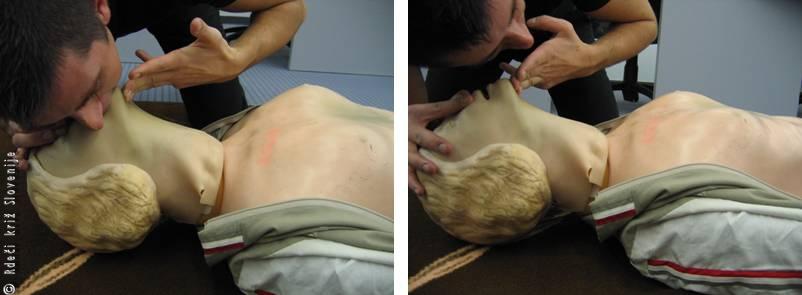
Slika 12
Umetno dihanje imenujemo predihavanje pljuč prizadetega z lastnim izdihanim zrakom, s čimer zagotovimo zadostno količino kisika za osnovne potrebe organizma.
NEVARNOST OKUŽBE! Smiselna je uporaba zaščitnih sredstev od katerih samo maska z enosmernim ventilom zagotavlja ustrezno zaščito pred prenosom okužbe (glej poglavje 9).

Slika 13
Žepna obrazna maska z enosmernim ventilom.
6B Nadaljujemo z zunanjo masažo srca in umetnim dihanjem (v razmerju 30 : 2):
· zunanjo masažo srca in umetno dihanje v razmerju 30 : 2 izvajamo neprekinjeno dokler:
· ne pride služba NMP,
· prizadeti ne prične normalno dihati,
· smo fizično zmožni,
· ni na voljo avtomatičnega defibrilatorja, nato nadaljujemo glede na navodila defibrilatorja.
OPOMBA: Pravilno izvajanje TPO je zelo utrujajoče. V primeru, da je prisotnih več laikov, vsak izvaja TPO 1–2 minuti. TPO v paru lahko izvajata samo 2 izšolana reševalca, sicer laiki v paru NE oživljajo. Prvi reševalec naj nudi umetno dihanje in preverja znake življenja, drugi pa izvaja zunanjo masažo srca. Razmerje med zunanjo masažo srca in umetnim dihanjem je vedno 30 : 2, če oživlja eden ali dva reševalca.

Slika 14
A – Položaj reševalcev, ko oživljata dva reševalca.
B – Položaj reševalcev, ko oživlja en sam reševalec.
6C TPO samo z zunanjo masažo srca:
· če predihavanje prizadetega ni možno (obsežna poškodba obraza, strupi, slabo tesnjenje, nezmožnost odprtja ust) ali v primeru subjektivnih zadržkov do umetnega dihanja, lahko izvajamo samo zunanjo masažo srca s frekvenco 100 stisov/minuto;
· vzdrževanje proste dihalne poti med zunanjo masažo srca omogoči vsaj delno izmenjavo zraka v pljučih;
· opisan način TPO je sprejemljiv za laike, ne pa za izšolane reševalce, saj so na voljo številni pripomočki, ki ščitijo pred prenosom okužbe med umetnim dihanjem.
POMNI: Optimalno ukrepanje pri nenadni smrti zaradi zastoja srca pri odraslem je zgodnja defibrilacija in takojšen začetek TPO (kombinacija zunanje masaže srca in umetnega dihanja). Pri poškodovancih, zastrupljencih, utopljencihin otrocih je vzrok za srčni zastoj pomanjkanje kisika, zato je umetno dihanje pri opisanih skupinah odločujočega pomena.
Stabilni bočni položaj za nezavestnega
Če prizadeti po oživljanju kaže znake življenja (prične normalno dihati, se premika, kašlja ipd.) ga je potrebno namestiti v stabilni bočni položaj. Enako namestimo v ta položaj človeka, ki je nezavesten in še normalno diha.
V tem položaju:
· vzdržujemo dihalno pot odprto;
· preprečimo možnost vdihavanja želodčne vsebine, sline ali krvi;
· dalje nadzorujemo prisotnost normalnega dihanja.
Postopek nameščanja:
1. prizadetemu odstranimo očala in trde predmete;
2. pokleknemo ob njega in mu poravnamo obe nogi;
3. bližnjo roko odročimo v pravem kotu tako, da je z dlanjo obrnjena navzgor in v pravem kotu upognjena v komolcu;
4. drugo roko potegnemo preko prsi in položimo dlan na bližnje lice;
5. primemo bolj oddaljeno nogo tik nad kolenom in jo potegnemo kvišku tako, da ostane stopalo na tleh;
6. z drugo roko na oddaljeni rami potegnemo nezavestnemu ramo in nogo proti sebi in ga tako obrnemo na bok;
7. zgornjo nogo premaknemo tako, da sta kolk in koleno pokrčena v pravem kotu;
8. potisnemo glavo nazaj, da ostane dihalna pot odprta;
9. v rednih časovnih presledkih preverjamo prisotnost normalnega dihanja.
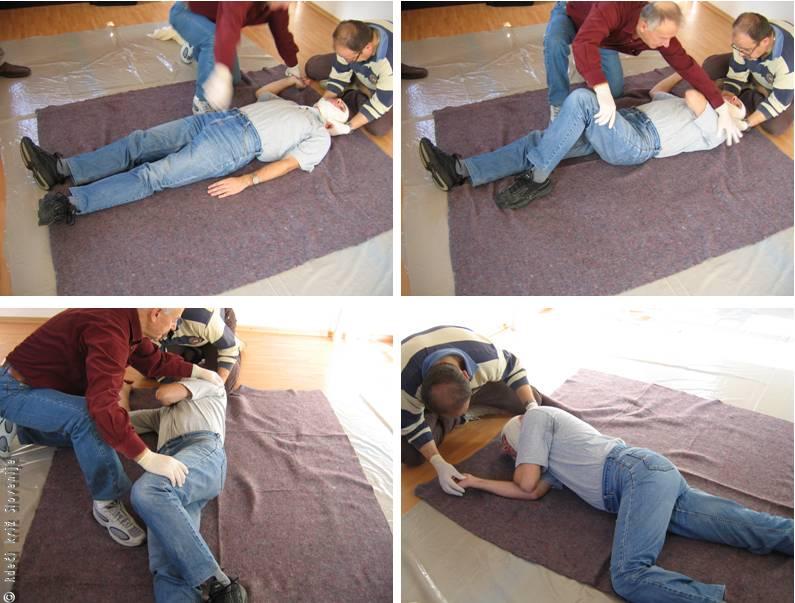
Slika 15
Nameščanje v stabilni bočni položaj.
V stabilni položaj NE nameščamo poškodovanca s sumom na poškodbo vratne hrbtenice. Ta naj leži na hrbtu, prosto dihalno pot pa vzdržujemo s prilagojenim trojnim manevrom (glej nazaj).
 Obračanje v stabilni bočni položaj.
Obračanje v stabilni bočni položaj.
Ravnanje pri zapori dihalne poti s tujkom
Zapora dihalne poti s tujkom je redek, vendar dramatičen zaplet, ki ima brez takojšnjega ukrepanja lahko zelo hude posledice. Nenadna smrt zaradi zadušitve s tujkom je v naših krajih, v primerjavi z ZDA, redka. Pogostejša je pri otrocih.
O nenadni zapori dihalne poti s tujkom govorimo, ko se npr. med jedjo zatakne večji kos slabo prežvečene hrane globoko v ustih, žrelu ali ob vhodu v sapnik. Tujki lahko povzročijo blago zaporo ali življenjsko nevarno zaporo dihalne poti.
Smrtnost je nizka (manj kot en odstotek), saj je dogodek pogosto opazovan. Ključna je hitra prepoznava znakov zapore dihalne poti, ki jih ne smemo zamenjati za znake in simptome pri srčnem napadu, krčih ali z drugimi vzroki težkega dihanja. Hitro ter učinkovito ukrepanje je mogoče brez posebnih pripomočkov.
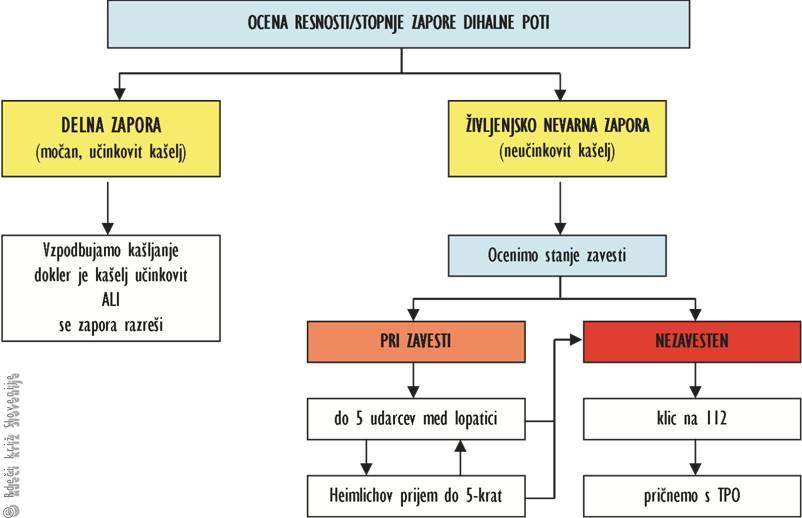
Slika 16
Algoritem ukrepanja pri zapori dihalne poti s tujkom za odrasle in otroke starejše od enega leta.
Delna zapora dihalne poti
Znaki:
· prizadeti na vprašanje »Ali se dušite?« odgovori z »DA«;
· prizadeti lahko govori, kašlja in diha.
Ukrepi:
· vzpodbujamo prizadetega, da še naprej kašlja.
Življenjsko nevarna zapora dihalne poti
Znaki:
· prizadeti na vprašanje »Ali se dušite?« NE odgovori, lahko samo prikima;
· prizadeti NE more govoriti ali močno kašljati;
· poskusi dihanja so energični, a neučinkoviti;
· med poskusi vdiha slišimo piske;
· prizadeti je poten, bled ali modrikast v obraz.
Ukrepi so odvisni od stanja zavesti:
Pri zavestnem:
· Udarci med lopatice
· postavimo se na stran prizadetega in ga nagnemo nekoliko naprej;
· izvedemo do 5 udarcev z dlanjo med lopatice;
· po vsakem udarcu preverimo ali se je zapora dihalne poti razrešila.
· Heimlichov prijem
· postavimo se za prizadetega, ga nagnemo nekoliko naprej in sklenemo roke okoli zgornjega dela trebuha;
· stisnemo dlan v pest, s palcema proti trebušni steni in jo položimo v predel med popkom in žličko;
· izvedemo močan sunek, usmerjen proti sebi in navzgor ter ga do 5-krat ponovimo.
Če zapore dihalne poti ne uspemo razrešiti, izmenično nadaljujemo z udarci med lopatice in Heimlichovim prijemom. V primeru, da prizadeti izgubi zavest, ukrepamo kot sledi v nadaljevanju.
Pri nezavestnem:
· previdno ga položimo na tla;
· pokličemo na tel. 112;
· pričnemo s TPO.

Slika 17
A – Življenjsko nevarna zapora »znak za dušenje«.
B – Heimlichov prijem.
Splošna navodila in posebnosti pri oživljanju
Kdaj kličemo Nujno medicinsko pomoč (NMP) na tel. 112
Če je reševalec en sam, naj pokliče TAKOJ, ko ugotovi neodzivnost in odsotno ali nenormalno dihanje. Navodilo ima 2 izjemi. Če en sam reševalec oživlja:
· OTROKA ali
· UTOPLJENCA
naj 1 minuto izvaja TPO preden pokliče NMP. V primeru, da je otrok znan srčni bolnik, naj pokliče TAKOJ, ko ugotovi neodzivnost in odsotno ali nenormalno dihanje.
V primeru dveh ali več prisotnih reševalcev, naj eden pokliče TAKOJ, ko ugotovi neodzivnost in odsotno ali nenormalno dihanje odrasle osebe ali otroka, drugi pa prične izvajati TPO.
Prilagoditev TPO za otroke in utopljence
Otrok
Laikom je po novem dovoljeno oživljati otroke po algoritmu za odrasle z majhnimi popravki:
· najprej pričnemo s 5 umetnimi vpihi, nato nadaljujemo z zunanjo masažo srca in umetnim dihanjem v razmerju 30 : 2;
· če smo ob otroku sami, izvajamo TPO 1 minuto preden pokličemo NMP;
· zunanjo masažo srca izvajamo tako, da stiskamo prsni koš približno za tretjino debeline in sicer pri otroku pod enim letom z dvema prstoma, nad enim letom pa z eno ali obema rokama.
Utopljenec
· najprej damo 5 začetnih umetnih vpihov, nato nadaljujemo z zunanjo masažo srca in umetnim dihanjem v razmerju 30 : 2;
· če smo sami, izvajamo TPO 1 minuto preden pokličemo NMP.
Posebnosti pri umetnem dihanju
Tehnika USTA NA NOS je primernejša:
· kadar je umetno dihanje usta na usta oteženo (brezzoba čeljust, poškodbe ustne votline, utopljenec, nezmožnost odprtja ust);
· če oživlja otrok odraslo osebo.
Tehnika umetnega dihanja USTA NA NOS IN USTA je primernejša pri oživljanju novorojenčka in otroka pod 1 letom starosti.
Nevarnosti pri izvajanju TPO
Okolica
Preden pristopimo do prizadetega, se moramo prepričati, da nam, njemu in okoli prisotnim ne grozi nevarnost iz okolja (promet, električni tok, plin, nevarnost vžiga oz. eksplozije ipd.).
Zastrupitve
V primeru, da je bil prizadeti izpostavljen strupenim plinom (vodikov cianid, vodikov sulfid), korozivom (močne kisline, lugi), parakvatu ali organofosfatom, lahko pride do absorpcije škodljivih substanc preko reševalčeve kože ali dihal. Postopamo tako, da si zaščitimo kožo z rokavicami, pri nudenju umetnega dihanja pa obvezno uporabimo žepno obrazno masko z enosmernim ventilom (glej poglavje 13). Laiki, ki delajo v industrijskih obratih, naj bi za umetno predihavanje uporabljali ročni dihalni balon z obrazno masko.
Okužbe
Primer 1
38-letna gospodinja je med čiščenjem stanovanja začutila zelo močan glavobol (še nikoli doslej glavobol ni bil tako močan). Ob tem jo je obšla slabost, sililo jo je na bruhanje. Ker jo je dnevna svetloba pričela motiti, je zatemnila prostor ter popila kozarec soka z Aspirinom. Upajoča, da se bo mož kmalu vrnil iz trgovine, se je posedla na zofo. Ko je mož vstopil v stanovanje, je zagledal ženo ležati na hrbtu s sledovi bruhanja (izbruhana vsebina na zofi in po obrazu).
Glasno jo je poklical in nežno stresel za ramena, vendar se gospa ni odzvala. Mož je panično zgrabil telefonsko slušalko in poklical številko 112. Služba nujne medicinske pomoči je bila na poti. Medtem je odhitel do žene, ji obrisal obraz ter jo večkrat omočil s hladno vodo. Kljub temu se gospa ni ovedla. Pričel je z umetnim dihanjem usta na usta, vendar je med vsakim vpihom zraka začutil upor, zato je z vpihovanjem prenehal. V paniki je še enkrat poklical številko 112. Potem so v stanovanje vstopili reševalci, vendar tudi po pol ure trajajočih temeljnih in dodatnih postopkih oživljanja gospe niso uspeli oživiti.
Primer 2
55-letni delavec je med opravljanjem srednje težkega fizičnega dela na gradbišču začutil močno tiščočo bolečino v spodnjem delu prsnega koša in v žlički. Ob tem mu je bilo slabo, postal je poten in prestrašen. Do sedaj še nikoli ni imel podobnih težav zato je upal, da bo bolečina sama popustila. Prenehal je z delom, sedel na bližnji stol ter popil kozarec mineralne vode, vendar tiščanje tudi po nekaj minutah ni ponehalo. Njegovi sodelavci se zanj niso kaj prida menili, saj so bili že navajeni njegovih pogostih počitkov. Naenkrat je nekdo na gradbišču opazil, da gospod negibno leži nedaleč stran. Na glas je zavpil »na pomoč«, se približal prizadetemu in ugotovil, da je nezavesten ter modrikast v obraz. Takoj je pričel izvajati zunanjo masažo srca. Ker so bili po minuti masaže znaki življenja še vedno odsotni, je sodelavcu naročil naj pokliče na telefon 112, sam pa do prihoda reševalcev nadaljeval z zunanjo masažo srca. Ekipa nujne medicinske pomoči je uporabila defibrilator in po 15 minutah uspela vzpostaviti spontani krvni obtok, delavec je bil prepeljan v bolnišnico na nadaljnje zdravljenje.
Literatura
1. Handley AJ, Koster R, Monsieurs K, et al. European Resuscitation Council Guidelines for Resuscitation 2005. Section 2 Adult basic life support and use of automated external defibrillators. Resuscitation 2005; 67 (Supp 1): S7–23.
2. Nolan J. European Resuscitation Council Guidelines for Resuscitation 2005: Section 1. Introduction. Resuscitation 2005; 67 (Supp 1): S3–6.
3. International Liaison Committee on Resuscitation. Part 2. Adult Basic Life Support. 2005 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science with Treatment Recommendations. Resuscitation 2005; 67:187–201.
4. Handley AJ, Monsieurs KG, Bossaert LL. European Resuscitation Council Guidelines 2000 for Adult Basic Life Support. Resuscitation 2001; 48:199–205.
5. Nolan J, Baskett P, Gabbott D, et al. Advanced life support course. Provider manual. London: Resuscitation Council (UK) & ERC; 2000.
6. Hribar-Habinc M: Novosti v temeljnih postopkih oživljanja odraslih ljudi. V: Bručan A, Gričar M, ur. Urgentna medicina - izbrana poglavja 7. Osmi mednarodni simpozij o urgentni medicini. Portorož; 2001.
7. Volkar-Cedilnik S. Zdravstveni statististični letopis 2003. Ljubljana: Inštitut za varovanje zdravja Republike Slovenije, Ljubljana; 2003.
8. Spletna stran Evropskega sveta za reanimacijo: http://www.erc.edu/
Zahvala
Za posredovano bogato znanje, prepleteno z dolgoletnimi izkušnjami na področju oživljanja gre zahvala učiteljem Kliničnega oddelka za anesteziologijo in intenzivno terapijo, še posebej pa prim. spec. akad. st. Miši Hribar-Habinc, dr. med. ter as. mag. Dušanu Vlahoviču, dr. med. Najlepša hvala za strokovne nasvete, pomoč in spodbudo pri nastajanju pričujočega prispevka.