Uvod
Temeljni postopki oživljanja so pri otroku drugačni v primerjavi z odraslimi zaradi drugačne patologije (bolezenski vzroki in poškodbe, zaradi katerih je potrebno otroka oživljati, niso enaki kot pri odraslih) in anatomije ter fiziologije, ki imajo v različnih starostnih obdobjih otroka svoje posebnosti.
Tako so pri otroku največji problem dihalne težave. Prav dihalna stiska je vzrok, zaradi katerega je potrebno otroka največkrat oživljati. Pri odraslih je to primarni zastoj srca, ki ga v pediatriji srečamo le redko pri bolnikih s prirojeno srčno napako ali še bolj redkimi pridobljenimi boleznimi srca. To se zrcali že v osnovnem pristopu, kako oživljati otroka. Medtem ko pri odraslih velja t. i. pravilo »call first«, najprej pokliči, v pediatriji velja pravilo »call fast«, kar pomeni pokliči kmalu ali z drugimi besedami, če smo sami, je potrebno otroku nuditi najmanj eno minuto kardio-pulmonalno oživljanje (KPO), preden po telefonu pokličemo tel. št. 112 ali tel. Št. konkretne enote nujne medicinski pomoči, če jo poznamo. Če je reševalcev več, to lahko nekdo iz skupine naredi takoj. Natančno moramo opisati, kje se nahajamo in jasno povedati, da otroka oživljamo. Pri poškodbah moramo vedeti, da so nekatere pogostejše pri otrocih, oz. imajo svoje značilnosti (zapora dihalnih poti s tujkom, utapljanje, opekline, poškodba glave ipd.).
Anatomske in fiziološke posebnosti otroka se vidijo: na mestu, kjer iščemo in preverjamo srčni utrip; pri številu vpihov in razmerju med masažami srca ter umetnim dihanjem; pri različnem mestu pritiska in različnih tehnikah zunanje masaže srca.
Te posebnosti so različne tudi pri otrocih različnih starostnih skupin:
· novorojenčki neposredno po rojstvu,
· dojenčki do prvega leta starosti,
· otroci od enega leta do pubertete,
· mladostniki; tj. skupina za katero veljajo enaka navodila kot za oživljanje odraslih.
Temeljni postopki oživljanja
Temeljni postopki oživljanja (TPO) so osnova, na kateri so zgrajeni tudi dodatni postopki oživljanja otroka. Zaradi poenostavitve so temeljni postopki oživljanja predstavljeni v osmih točkah.
1. Odstranitev nevarnosti
Ko zagledamo otroka v stanju, ki ga ocenjujemo, da bo morda potrebno oživljanje, se previdno približamo in odstranimo nevarnosti, ki dodatno ogrožajo otroka ali pa reševalce.
2. Ocena stanja
Zavest ocenjujemo tako, da otroka z besedo in dotikom stimuliramo. Vprašamo ga, kako mu je ime, če je v redu, če ga kaj boli oz. ga nežno stresemo za ramena. Dojenčki se odzovejo na glasno govorjenje oz. na stresanje. Če je otrok poškodovan, se moramo lotiti tudi imobilizacije vratne hrbtenice tako, da se pri stresanju ne premika vrat in glava. Če se otrok ne odziva, zakričimo, da nam kdo od mimoidočih oz. iz okolice pride pomagat.
3. Sprostitev dihalnih poti
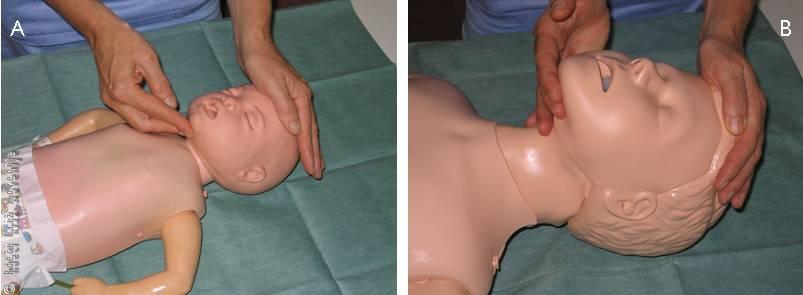
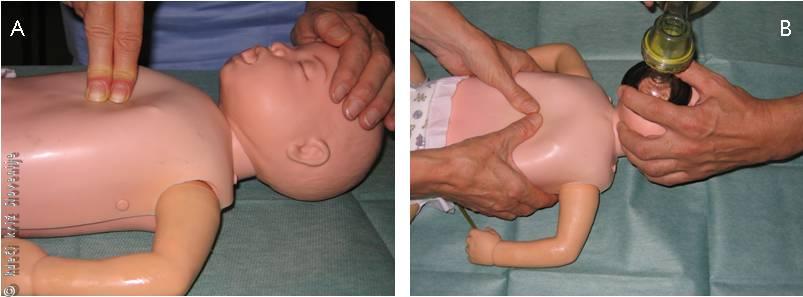
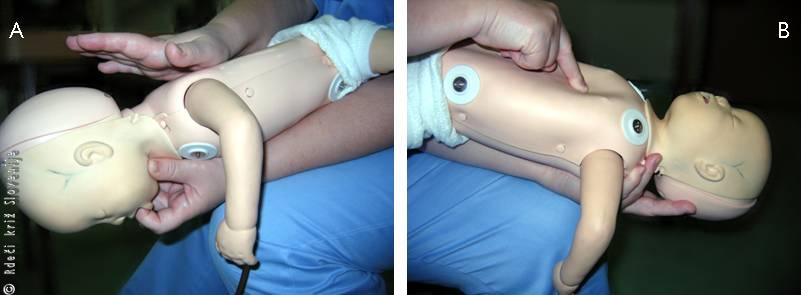
Pri otrocih je zapora dihalnih poti često primarni problem, sprostitev te zapore vodi v izboljšanje stanja brez dodatnih posegov. Če ima otrok težave z dihanjem, vendar je pri zavesti, moramo čim prej organizirati primeren prevoz v ustrezno bolnišnico. Otrok pogosto sam najde položaj telesa, ki mu najbolj odgovarja in najbolj sprošča njegove dihalne poti, zato tega položaja ni potrebno spreminjati v manj ugoden položaj. Če je dihalna pot samo delno zaprta, poseg za sprostitev delne zapore v okolju, ki ne omogoča nadaljevanja dodatnih postopkov oživljanja, ni potreben. Če otrok ne diha, je morda to zato, ker je jezik padel navzad in zaprl dovod zraka po žrelu. Zato moramo napraviti manever »zvrnjena glava, dvignjena brada«, da sprostimo dihalno pot v žrelu. Reševalec mora položiti eno roko na otrokovo čelo in zvrniti glavo nazaj, s prsti druge roke, ki naj bodo nameščeni pod brado, pa brado privzdignemo navzgor. Pri dojenčku mora biti glava v t. i. nevtralnem položaju (Slika 1A), medtem ko je pri otroku potrebna večja retrofleksija glave v t. i. vohljajočem položaju (Slika 1B). Seveda je potrebno biti pozoren na prste roke, ki potiskajo brado navzgor, da ne bi pritiskali na mehka tkiva in tako z zunanje strani zapirali žrela.
Slika 1
A – Nevtralni položaj glave pri dojenčku.
B – Vohljajoči položaj glave pri otroku.
4. Ugotavljanje prehodnosti dihalnih poti
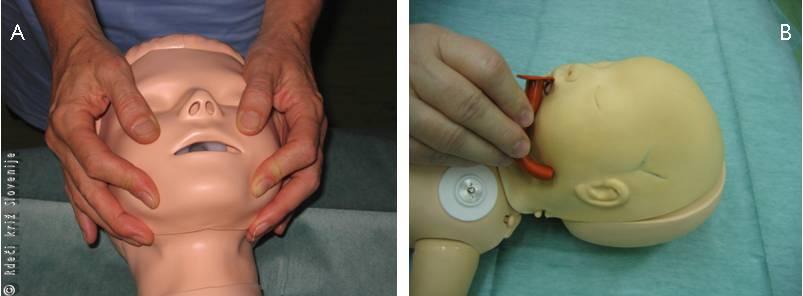
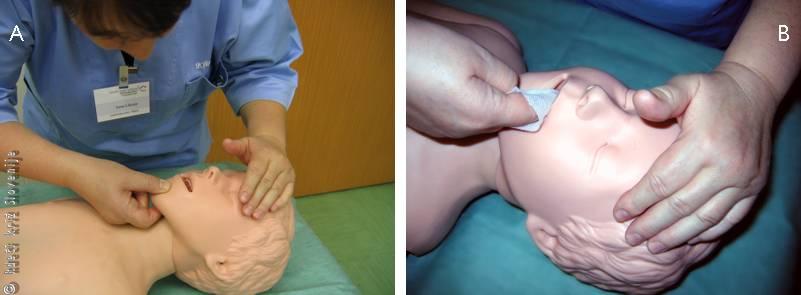
To naredimo s preiskavo, ki jo imenujemo »poglej, poslušaj, občuti«. Z ušesom se približamo otrokovemu nosu in ustom ter poslušamo, ali prihaja kaj zraka in s kožo na svojem obrazu čutimo, če prihaja kaj sape iz njegovih ust in nosu. Hkrati pa opazujemo gibanje njegovega prsnega koša. Ta preiskava traja 10 sekund. Pri tem manevru je seveda potrebno biti pozoren, da so sproščene dihalne poti, da je torej zvrnjena glava in dvignjena brada. Pri sumu na poškodbo vratne hrbtenice glave ne smemo zvrniti navzad. Potrebno je napraviti t. i. trojni manever (Slika 2A), tj. brado dvignemo tako, da damo dva ali tri prste pod spodnječeljustni kot (angulus mandibulae) na obeh straneh in dvignemo spodnjo čeljust navzgor. To najlažje naredimo tako, da so naše roke v isti črti s trupom otroka. Če sumimo na tujek v dihalih, si moramo dobro ogledati ustno votlino in odstraniti tujek, če je le-ta viden. Tehnika otipavanja se v pediatriji ne priporoča, ker je sluznica zelo ranljiva. Lahko povzročimo dodatne krvavitve ali poškodbe tega področja.
Slika 2
A – Sprostitev dihalnih poti pri otroku, s sumom na
poškodbo vratne hrbtenice.
B – Ocena primerne dolžine ustnika (»airway«).
5. Umetno dihanje
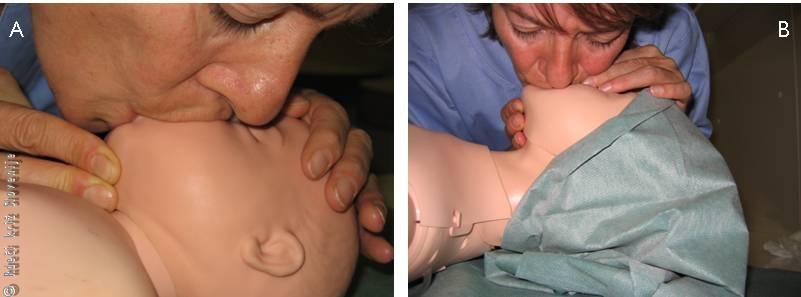
Ko ugotovimo odsotnost spontanega dihanja, otroku damo pet vpihov. Zelo pomembno je, da so učinkoviti, to pomeni, da se prsni koš dvigne. Pri dojenčku je tehnika »usta na usta in nos« (Slika 3A), pri otroku pa se uporablja tehnika »usta na usta« s tem, da hkrati nos zapremo (Slika 3B). Če pri dajanju umetnega dihanja dojenčku naša usta niso dovolj velika, da bi zaobjela usta in nos, potem izberemo tehniko »usta na nos«. Pomembno je, da sta prva dva vpiha počasna, ker tako pride do manjšega napihnjenja (insuflacije) želodca z zrakom. Če se prsni koš ne dvigne, to pomeni, da dihalna pot ni prehodna. Najbolj pogosto je vzrok temu naše nepravilno ravnanje pri sproščanju dihalnih poti in neustrezna uporaba opisanih tehnik. V takšnem primeru moramo ponoviti postopek sprostitve dihalnih poti: zvrnemo glavo in dvignemo brado. Če tudi tokrat nismo uspešni, je potrebno privzdigniti čeljust s trojnim manevrom (Slika 2A). Če je samo en reševalec, je pogosto težko držati glavo v primernem položaju in izvajati umetno dihanje. Če pa sta reševalca dva, naj se eden osredotoči na primerno vzdrževanje odprtih zgornjih dihalnih poti, drugi pa začne z dvema začetnima vpihoma umetnega dihanja. Če tudi pri ponovnem poskusu sprostitve dihalnih poti (ko smo ponovno zvrnili glavo in dvignili glavo ter poskusili tudi s t. i. dvigom brade) nismo bili uspešni, obstaja utemeljen sum, da gre za zaporo dihalne poti s tujkom, zato moramo slediti protokolu za odstranitev tujka.
Slika 3
A – Umetno dihanje »usta na usta in nos« pri dojenčku.
B – Umetno dihanje »usta na usta« pri otroku.
6. Ocena krvnega obtoka
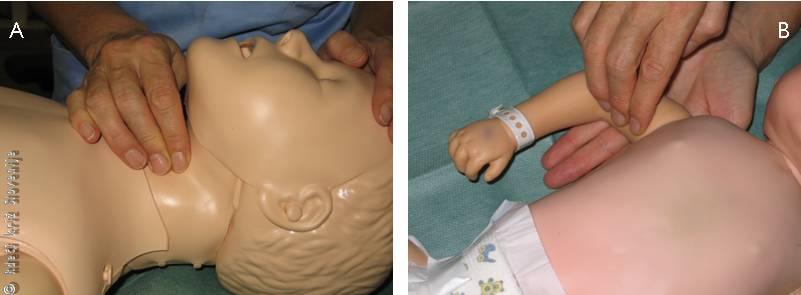
Če smo ugotovili dvigovanje prsnega koša pri umetnih vpihih, v nadaljevanju TPO ocenimo stanje krvnega obtoka. Ocenjujemo ga s posrednimi znaki, tj. s spontanim gibanjem otroka, spontanim dihanjem in kašljanjem. Zdravnik in zdravstveni delavci pa morajo tudi otipati utrip na žili (10 sekund). Pri otrocih nad enim letom starosti, tako kot pri odraslih, otipljemo vratno (karotidno) arterijo. Če stojimo ob strani otroka, otipljemo najprej izboklino v sprednjem delu vratu, ki nastane z združitvijo leve in desne lamine ščitastega hrustanca grla (Adamovo jabolko), nato dva ali tri prste, običajno kazalec in sredinec premaknemo na stran do mišice obračalke glave, pred katero poteka karotidna arterija (Slika 4A). Pri dojenčku otipljemo brahialno arterijo (Slika 4B).
Slika 4
A – Tipanje pulza vratne arterije pri otroku.
B – Tipanje pulza brahialne arterije pri dojenčku.
Zunanjo masažo srca pričnemo takrat, ko ni znakov obtoka, ko ne tipamo pulza ali pa je prisoten počasen pulz (manj kot 60/minuto) ob hudi prizadetosti perifernega obtoka (krvni povratek 3 sekunde ali več, oslabljena odzivnost in zmanjšan mišični tonus). Za uspešno izvajanje masaže srca mora otrok ležati s hrbtom na trdi podlagi. Načeloma priporočamo za zunanjo masažo srca dojenčka t. i. tehniko »dveh prstov« (Slika 5A). Z dvema prstoma, običajno kazalcem in sredincem ene roke, pritiskamo na prsni koš v srednji liniji, in sicer v spodnji tretjini prsnice. Zelo pomembno je, da ne pritiskamo distalno od ksifoida, zato si označimo točko, kjer se stikata rebrna loka (ksifoid) in pritisnemo na prsnico tako, da smo za širino svojega prsta nad to točko. Obstajajo podatki, da je zunanja masaža srca uspešna tudi, če z obema rokama reševalec obkroži prsni koš dojenčka in s palcema pritiska na označeno mesto na prsnici (Slika 5B). Ta metoda se priporoča samo takrat, če je reševalcev več in je reševalna ekipa profesionalna. Če je prisoten samo en reševalec ali pa je reševalcev več, vendar niso strokovno usposobljeni, se zaradi lažje kombinacije umetnega dihanja in zunanje masaže srca priporoča izključno tehnika »dveh prstov«. Pomembno je, da se prsni koš ugrezne najmanj za tretjino svoje globine.
Slika 5
A – Zunanja masaža srca pri dojenčku – tehnika »dveh prstov«.
B – Zunanja masaža srca s palcema.
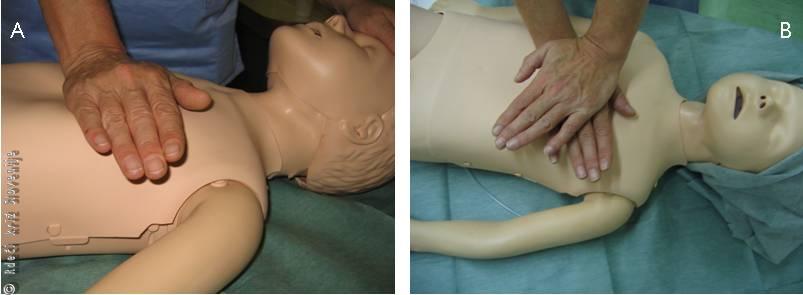
Zunanja masaža srca pri manjših otrocih se izvaja tako, da z zgornjim delom dlani (»peto«) ene roke ob iztegnjenem komolcu pritiskamo na spodnjo tretjino ali spodnjo polovico prsnice, vsaj 1 cm nad ksifoidom (Slika 6A). Pri večjih otrocih in mladostnikih pa uporabljamo enako tehniko kot pri odraslih (Slika 6B).
Slika 6
A – Zunanja masaža srca pri manjših otrocih.
B – Zunanja masaža srca pri večjih otrocih in mladostnikih.
7. Razmerja umetnega dihanja in zunanje masaže srca pri otrocih
Razmerje med masažo srca in umetnim dihanjem je 30 : 2, če oživlja posameznik, ali 15 : 2, če je reševalcev več. To razmerje velja za vse starostne skupine, razen za novorojenčke neposredno po rojstvu (3 : 1). Masaža in umetno dihanje morata biti sinhronizirana tako, da z masažo pričnemo na koncu vdiha in s tem pospešimo izdih. Če smo sami, ko oživljamo otroka ali dojenčka, je prosta roka takrat, ko izvajamo zunanjo masažo srca, na čelu oz. glavi otroka ali dojenčka. Ko pa ob vsakem umetnem vdihu ponovno začnemo masirati srce, ni potrebno znova označevati mesta pritiska prstov ali dlani.
8. Klic na 112
Po eni minuti kardio-pulmonalnega oživljanja (tj. 20 ciklih zunanje masaže srca in umetnega dihanja) pokličemo nujno medicinsko pomoč (tel. št. 112).
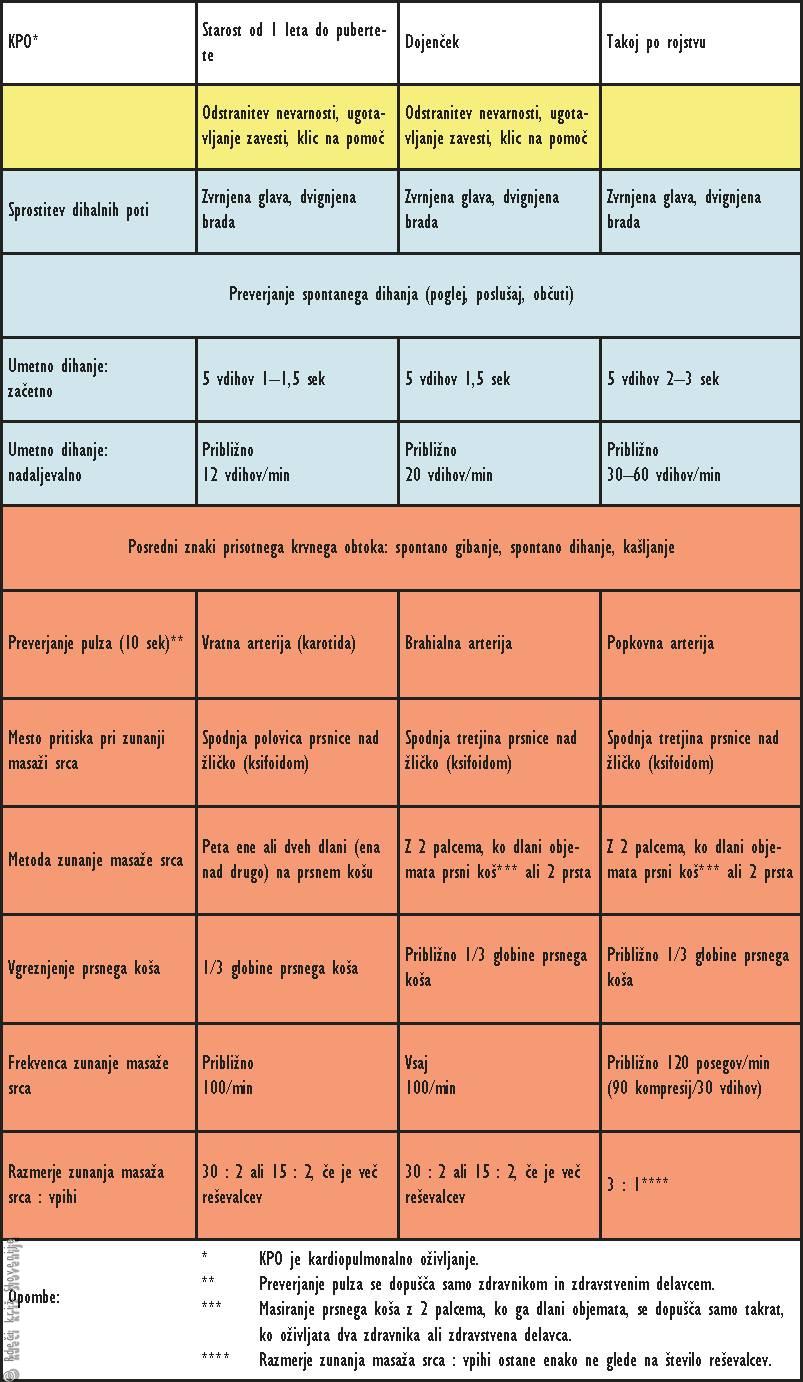
Tabela 1
Pregled posegov pri temeljnih postopkih oživljanja.
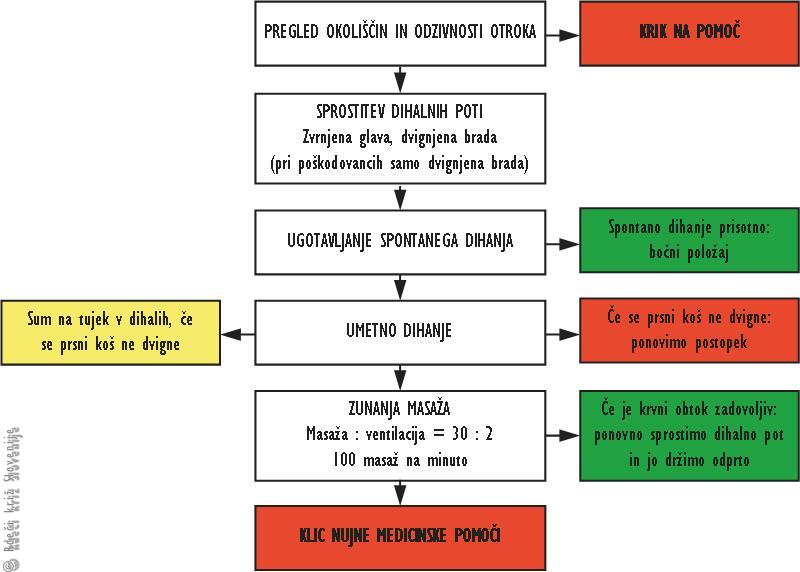
Tabela 2
Pediatrični algoritem temeljnih postopkov oživljanja.
 Preverjanje dihanja.
Preverjanje dihanja.
 Oživljanje otroka
Oživljanje otroka
Zapora (obstrukcija) dihalnih poti
Večina smrti zaradi vdihnjenja (aspiracije) tujka se zgodi v predšolskem obdobju. Anamneza je redkokdaj popolnoma jasna, vendar na vdihnjenje tujka posumimo vedno, kadar se pričnejo dihalne težave nenadoma in so združene s kašljanjem, davljenjem in težkim, piskajočim dihanjem (stridorjem). Zapora dihalnih poti je lahko tudi posledica okužbe (infekcijskega vzroka) in jo povzročajo različni bolezenski procesi (laringitisi in akutni epiglotitis). V teh primerih seveda ne uporabljamo tehnik za odstranjevanje tujka, lahko so namreč zelo nevarne. Otrok ima lahko zaporo dihal, vendar je dihanje še zadostno. Pri takem otroku ne pričnemo z nobenim postopkom, temveč ga umirimo v materinem naročju, mu morebiti dovajamo kisik in ga čim prej prepeljemo v bolnišnico.
Metodo odstranjevanja tujka, ki jo bomo opisali, lahko torej uporabljamo samo pri tistih dojenčkih in otrocih, pri katerih je bilo vdihnjenje tujka jasno, smo mu bili priča, ali je zelo verjetno, ki neučinkovito kašlja, težko diha (dispneja) in pri katerem se stanje slabša. Pri otroku opazimo spremembo zavesti in pojavi se celo zastoj dihanja (apneja). V drugi skupini pa so neodzivni otroci, ki jih je potrebno oživljati, pri sproščanju dihalnih poti pa nismo bili uspešni, zato utemeljeno sumimo, da je otrok vdihnil tujek.
Če pa otrok še kašlja in je torej še pri zavesti, potem je potrebno kašelj spodbujati. Noben poseg ni na mestu, dokler je kašelj še učinkovit. Ukrepamo šele, ko postane kašelj neučinkovit, ko je tih in otrok prične zgubljati zavest. Vedeti moramo namreč, da je spontani kašelj mnogo bolj učinkovit kot kakršenkoli manever. Najpogosteje je zapora dihalnih poti zaradi tujka delna.
Dojenčki
Pritiski na trebuh lahko pri dojenčkih povzročijo poškodbo zaradi sorazmerno večjih jeter in bolj ranljive jetrne ovojnice. Zato pri tej starostni skupini priporočamo kombinacijo udarcev po hrbtu in pritiskov na prsni koš, da bi tako odstranili tujek iz dihal. Dojenčka namestimo tako, da je s trupom na reševalčevi podlahti z glavo navzdol. Z zgornjim delom dlani druge roke reševalec nato petkrat udari po hrbtu med lopaticama (Slika 7A). Če tujek ne izleti iz dihal, je potrebno dojenčka obrniti tako, da je sedaj hrbet na reševalčevi podlahti, vendar zopet z glavo navzdol. Reševalec potem izvaja pritisk na prsni koš na istem mestu kot zunanjo masažo srca s hitrostjo en pritisk v sekundi (Slika 7B). Če je dojenček že tako velik, da ne more biti na reševalčevi podlahti, lahko to tehniko, z enakim principom uporabimo tako, da otrok leži v reševalčevem naročju.
Slika 7
A – Odstranjevanje tujka pri dojenčku (udarci med lopaticama).
B – Odstranjevanje tujka pri dojenčku (pritisk na prsni koš).
Otroci
Pri otrocih lahko uporabljamo udarce po hrbtu in pritiske na prsni koš kot pri dojenčku. Pri otroku lahko uporabljamo tudi Heimlichov prijem v vseh oblikah: v stoječem, sedečem, klečečem ali ležečem položaju otroka. V stoječem, klečečem ali sedečem položaju se reševalec postavi za otroka in z rokama objame otrokovo telo. Reševalec mora svojo lego prilagoditi velikosti otroka ali pa otroka dvigniti na višjo podlago. Naredimo pest na eni roki in jo namestimo na otrokov trebuh med popkom in spodnjim robom prsnice. Z dlanjo druge roke objamemo pest prve roke in tako nameščeni obe roki hitro potegnemo navzgor in navzad. To ponovimo petkrat, oz. dokler se tujek ne izloči.
Če otrok ali dojenček postane (je že) nezavesten, ga je treba položiti na ravno podlago, mu odpreti usta in narediti pet vpihov. Če se prsni koš ne dvigne, pričnemo z zunanjo masažo srca, ne da bi prej preverjali znake krvnega obtoka. Po eni minuti zopet odpremo otrokova usta in pogledamo, če je tujek morda v ustni votlini (Slika 8A). Če ga vidimo s prostim očesom, ga s prstom odstranimo (Slika 8B), sicer nadaljujemo s kardio-pulmonalnim oživljanjem.
Slika 8
A – Pregledovanje ustne votline.
B – Odstranjevanje tujka.
Otrok mora med jedjo mirno sedeti za mizo, naj ne teka naokoli in se ne igra. Zanimivo, da v vrtcih, kjer upoptevajo ta navodila nikdar ne pride do zapore dihalnih poti zaradi tujka, ampak vedno doma. Potrebno je upoštevati tudi jasna navodila, priložena vsem igračam, sestavljenim iz drobnih delov.
Primer 1
3-letni deček se je igral z bratrancem v dnevni sobi. Med igro je vzel iz klubske mizice arašid. V tistem trenutku se je bratranec zaletel vanj in otrok je pričel loviti sapo, kriliti z rokami, poskušal je kašljati, kašelj je bil sprva močan, nato vedno bolj šibak. Otrok je bil silno vznemirjen, opletal je z udi, težko je dihal in v obraz je pomodrel. Starši so pravilno ukrepali in otroka skušali pomiriti. Mama ga je vzela v naročje in ga namestila v najbolj primeren položaj. Ko se je pomiril, je pomodrelost izzvenela (zopet je postal rožnate ali bledorožnate barve) in na srečo je bila zapora dihal delna. Nato je oče poklical št.112 in tel. številko najbližje službe nujne medicinske pomoči. Brez drugih ukrepov so počakali na prihod ekipe nujne medicinske pomoči, ki je otroka prepeljala v zdravstveni zavod, kjer je možna bronhoskopija s togim bronhoskopom. Otrok je bil tudi med vožnjo v naročju enega od staršev, da je bi bil čim bolj miren. Če bi se ob prevozu ponovno vznemiril in pomodrel, bi mu bilo potrebno dovajati kisik. V bolnišnici smo tujek v celoti odstranili in dečka odpustili v domačo oskrbo.
Primer 2
Starši 5-letne deklice ob prihodu na v zdravstveno ustanovo povedo, da se je deklica s prijatelji igrala pirate. Pri tem je v usta vzela 5-tolarski kovanec, da bi »preverila« njegovo pristnost. Kovanec ji je zdrsnil v grlo in tam obtičal. Pričela je kašljati in loviti sapo ter mahati z rokami. Ko sta v sobo prihitela starša, je bila modra v obraz, hip za tem pa se je stanje izboljšalo. Povedala je lahko kaj se je zgodilo, vendar je imela hripav glas. Tožila je za hudo bolečino v grlu, ki se je stopnjevala. Ker ni vedela, če je kovanec izkašljala, sta jo starša nemudoma odpeljala v bližnjo zdravstveno ustanovo.
Ob pregledu je bila deklica nekoliko vznemirjena, vendar je dihala normalno. RTG posnetek prsnega koša je pokazal kovinski tujek. Deklica je bila sprejeta na oddelek za otroško kirurgijo, kjer so odstranili kovanec, ki se je zagozdil v zgornjem delu požiralnika. Naslednji dan je bila odpuščena v domačo oskrbo.
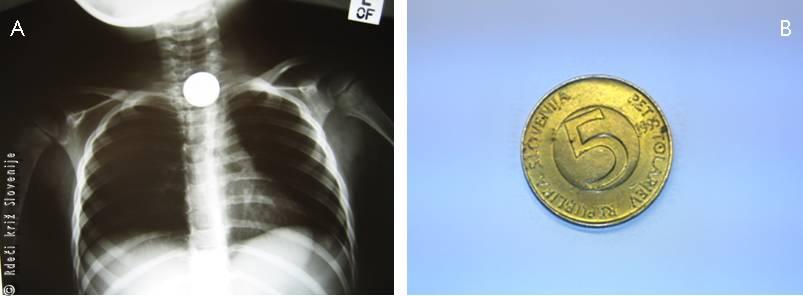
Slika 9
A – RTG slika prsnega koša, kjer je viden kovinski tujek.
B – 5-tolarski kovanec.
Najpogostejša nujna stanja v pediatriji
Grozeča dihalna odpoved
Najpogostejša stanja so: hude okužbe zgornjih in spodnjih dihal, astma.
Prepoznamo jih po dihalnem naporu, ugrezanju medrebrnih prostorov, dihanju s pomožnimi dihalnimi mišicami, plapolanjem nosnih kril.
Prva pomoč
· Otroka namestimo v takšen položaj, ki mu najbolj ustreza.
· Dojenčkovo vzglavje naj bo dvignjeno.
· Preprečiti je potrebno vsako nadaljnje vzburjenje otroka.
· Sprostimo dihalno pot in pričnemo z umetnim dihanjem, če je stanje kritično.
· Pokličemo tel. št. 112.
Pripraviti moramo dihalni balon z masko in respirator. Dovajamo kisik.
Hudo poslabšanje astme
Starši navadno dobro poznajo otrokovo stanje in imajo s strani lečega zdravnika jasna navodila, kaj storiti v primeru nenadnega poslabšanja. Pomembno je, da imajo doma na znanem mestu vsa zdravila in jasna navodila tudi za skrbnike (babice in dedka, varuške ipd.).
Prva pomoč
Če je otrok znan astmatik, se držimo navodil o vpihih bronhodilatatorja s pršilnikom ali inhalaciji. Če ni učinka, poiščemo zdravniško pomoč.
Nujna medicinska pomoč
V pediatrični ambulanti ali bolnišnici bodo vzpostavili visok pretok kisika preko maske (10–15 l/min) ali kisik preko nosnega katetra. Če otrok doma ni dobil specifičnega zdravljenja, bo na tem mestu dobil inhalacije bronhodilatatorja (salbutamol): 5 mg (za otroke do 3. leta 2,5 mg) v 3 ml fiziološke raztopine preko nebulizatorja ali 20 vpihov iz pršilnika (10 vpihov za otroke pod 3. letom), v presledku 1 minute preko podaljška z ustnikom ali masko.
Pri otroku, ki se kljub zdravljenju z bronhodilatorjem očitno utruja, potrebuje vedno več kisika in če postajajo dihalni gibi šibkejši, je potrebna podpora dihanja s predihavanjem. Od zdravil lahko uporabimo še sistemsko dajanje adrenalina 0,01 mg/kg in metilprednizolona 1 mg/kg.
Vročinski krči
Vročinske krče prepoznamo po značilnih krčih udov in mišic na obrazu z izgubo zavesti. Najpogosteje se pojavljajo ob okužbah zgornjih dihal.
Otroku, ki ima vročinske krče manj kot 5 minut, je potrebno predvsem znižati telesno temperaturo. Najboljši način za to je fizikalni: umivanje ali tuširanje z mlačno vodo, dajanje mlačnih obkladkov. Sledi uporaba enega od zdravil za zniževanje povišane telesne temperatue (antipiretikov oz. nesteroidnih analgetikov). Če otrok bruha, uporabimo zdravilo v obliki svečke, npr. paracetamol 20 (do 40) mg/kg ali diklofenak 1 mg/kg.
Vsakega otroka s krči naj pregleda pediater ali dežurni zdravnik, ki nato presodi, ali je potreben sprejem v bolnišnico ali ne.
Če krči trajajo dlje kot 5 minut, uporabimo sredstva proti krčem (diazepam 0,5 mg/kg v črevo ali midazolam skozi usta 0,3 mg/kg (pri otrocih, ki tehtajo manj kot 20 kg: 0,4 mg/kg)).
Anafilaktična reakcija in šok
Gre za preobčutljivost na pik žuželke, zdravilo ali katero koli tujo snov, ki pride v organizem. Pogostnost anafilaktičnih reakcij je vedno večja in se kaže v različnih kliničnih slikah (prizadetost kože, dihal ali celo krvnega obtoka).
Prva pomoč
· Odstranimo alergen (povzročitelja), če je to mogoče.
· Pokličemo tel. št. 112 ali otroka odpeljemo v najbližjo pediatrično ali dežurno ambulanto, kjer bodo oskrbeli dihalne poti, ocenili dihanje in krvni obtok.
Oskrba dihalnih poti:
· če so proste, opazovanje;
· če je zapora delna, adrenalin 0.01 mg/kg v mišico, nato v obliki inahalcije (5 mg v neredčeni obliki);
· če je popolna zapora, intubacija ali krikotirotomija.
Ocena dihanja:
· če je normalno, ocenimo krvni obtok;
· če je prisotno piskanje in otrok še ni dobil adrenalina, dajemo adrenalin 0.01 mg/kg v mišico, nato salbutamol v obliki inhalacij (5 mg na 15 minut do izboljšanja);
· če ni izboljšanja, ponovimo adrenalin 0,15 mg v mišico.
Ocena krvnega obtoka:
· če je primerna (krvni povratek je največ 2 sekundi), naredimo razširjen klinični pregled;
· če je prisotna le urtikarija, je na mestu antihistaminik (npr. loratadin 5 mg skozi usta za otroke do 12 let, za starejše pa 10 mg) in oralni steroid (npr. hidrokortizon 4–8 mg/kg);
· če je otrok šokiran in še ni dobil adrenalina, dajemo adrenalin 0.01 mg/kg v mišico, antihistaminik klemastin v veno (od 1.–7. leta 0,25–0,5 mg, za starejše 0,5–1 mg/kg) in tekočinsko reanimiramo (npr. fiziološka raztopina 20 ml/kg).
Pripomočki pri dodatnih postopkih oživljanja
Za vzdrževanje dihalnih poti potrebujemo naslednje pripomočke: aspirator z različnim pogonom in cevke za aspiracijo, faringealni tubusi ali dušniki (ocena pravilne velikosti je prikazana na Sliki 2B), laringoskopi, trahealni tubusi ali cevke, McGilove klešče, katetri za trahealno sukcijo, kanila za krikotiroidektomijo, ventilatorji.
Literatura
1. Nolan JP, et al. European Resuscitation Council Guidelines for Resuscitation 2005. Section 4. Adult advanced life support. Resuscitation 2005; 67 (Suppl 1): S39–S86.
2. Mackway-Jones K, Molyneux E, Phillips B, et al. Advanced Paediatric Life Support. The Practical Approach. Fourth edition. BMJ; 2005.
3. Vidmar I. Pristop k ogroženemu otroku v predbolnišničnem okolju. V: Posavec A, ur. Zbornik predavanj. Ljubljana: Zbornica zdravstvene in babiške nege Slovenije - ZDMSBZTS, Sekcija reševalcev v zdravstvu; 2005. p. 19–24.
4. Vidmar I. Temeljni in dodatni postopki oživljanja otrok ter odstranitev tujka iz dihal. V: Vidmar I, Derganc M, ur. Kritično bolan in poškodovan otrok - razpoznava, zdravljenje in prevoz. IX. izobraževalni seminar. Klinični center
5. Ljubljana; 2005. p. 6–9.
6. Vidmar I. Analgezija pri otrocih. V: Posavec A, ur. Predbolnišnična obravnava nujnih stanj pri otrocih. Bovec; 2005. p. 79–80.
7. Vidmar I. Oživljanje otrok. V: Jeretin S, ur. Izbrana poglavja iz urgentne in intenzivne medicine. Ljubljana: Slovensko farmacevtsko društvo; 2005. p. 57–71.