Uvod
Živčevje pomeni skupek celic, ki prenašajo dražljaje in jih predelujejo v pomembne informacije za delovanje celotnega organizma. Ločimo možgane in hrbtenjačo, ki sta osrednji živčni sistem, in periferno živčevje, ki izvira iz osrednjega živčevja in vodi informacije od vsakega organa v telesu in k organu. Periferno živčevje skrbi, da možgani pridobijo vse informacije, potrebne za pravilno delovanje. Iz možganov prenašajo ukaze v tarčne organe (slišimo, vidimo, čutimo toploto, dotik, zavestno premaknemo prst ipd.). Možgani poskrbijo, da vse te informacije tudi razumemo in jih pravilno tolmačimo. Vsaka motnja v delovanju se kaže z različnimi posledicami. V tem poglavju bomo obravnavali tudi nujna stanja, ki so posledica nepravilnega delovanja na stiku med perifernimi živci in mišicami, in nujna stanja zaradi bolezni samih mišic.
Za pravilno delovanje celotnega osrednjega in perifernega živčevja ter mišic je potrebna pravočasna in pravilna oskrba s hranili in kisikom. Za to skrbijo krvne žile, ki v organe dovajajo hrano in kisik (arterije) in odvajajo snovi, ki nastanejo pri presnovi (vene), in se nato izločijo prek kože, pljuč, urina in blata kot plini in izločki. Kakršna koli motnja v obtoku, predelavi hrane in kisika, vnosu strupov ter odvajanju in izločanju presnovkov, je bolezensko stanje. Nastanek takih stanj lahko tudi neposredno ogroža življenje bolnika.
Z nekaterimi nujnimi stanji se lahko srečamo pogosto (npr. možganska kap, epileptični napad, sinkopa, bolezni perifernega živčevja), z nekaterimi občasno (npr. motnje v živčno-mišičnem prenosu), ali pa so takšna stanja zelo redka (npr. motnja v delovanju mišic zaradi prenizke ravni kalija v krvi).
Možganska kap je po vzroku invalidnosti na prvem mestu, po vzroku smrtnosti na tretjem in v nekaterih državah celo na drugem mestu. V Sloveniji vsako leto okoli 0,25 % prebivalcev utrpi možgansko kap, od katerih umre več kot petina bolnikov. Nevrologi se v Sloveniji v enem letu srečajo s približno 4700 bolniki z akutno možgansko kapjo, 2350 bolniki s sindromom ukleščenja živca v zapestnem prehodu, 1175 bolniki z epileptičnim napadom, 564 bolniki s tresenjem rok, 47 bolniki s Parkinsonovo boleznijo, 23 bolniki z bolezensko motnjo prenosa na živčno-mišičnem stiku in 2 bolnikoma s Creutzfeld-Jacobovo boleznijo (bolezen, ki je podobna bolezni norih krav).
Zdravnik splošne medicine/družinski zdravnik, ki obravnava npr. populacijo 2000 bolnikov, pa bo v svoji ambulanti obravnaval novega bolnika z akutno možgansko kapjo vsake 4 mesece, z novo nastalo Parkinsonovo boleznijo vsake 2,5 leti in bolnika z boleznijo na živčno-mišičnem stiku vsakih 50 let. S temi številkami želimo poudariti, da so nekatere bolezni pogoste. Možnost, da se laik ali drugo medicinsko osebje sreča z njimi, je torej večja. Nekatere bolezni pa so tako redke, da se z njimi niti zdravnik v svojem poklicnem delu življenja najverjetneje ne bo srečal.
Živčevje sestavlja osrednji ali centralni živčni sistem (možgani in hrbtenjača), periferni živčni sistem in avtonomni (vegetativni) živčni sistem. Periferni živci prevajajo informacije iz možganov in hrbtenjače v vse organe v telesu (npr. za izvedbo nekega giba) in iz organov (npr. iz kože) nazaj v hrbtenjačo in možgane (Slika 1).
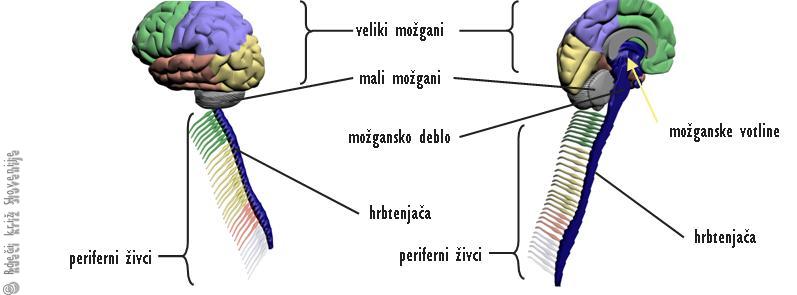
Slika 1
Shematični prikaz osrednjega in perifernega živčnega sistema.
Osrednje živčevje
Osrednje živčevje delimo na velike možgane, ki jih sestavljata dve polobli, male možgane, možgansko deblo in hrbtenjačo (Slika 2B, C).
Možgani
Možgani so del osrednjega živčnega sistema in se nahajajo v lobanji, ki jih varuje. Ovijajo jih tri ovojnice (opne). Možganom najbližja je mehka opna (pia mater), nato pajčevnica (arachnoidea), najbližje lobanji pa je trda možganska opna (dura mater) (Slika 2A). Vnetje možganskih ovojnic imenujemo meningitis. Osrednje živčevje v lobanji uravnava duševne dejavnosti in premike, ki so odvisni od naše volje, in omogoči, da se zavemo sporočil, ki prihajajo od čutil. V samih možganih so med seboj povezane votline, ki jih izpolnjuje bistra tekočina, imenovana likvor, ki stalno kroži in se nahaja tudi pod možganskimi opnami. Ker je lobanja trda, lahko udarec v glavo povzroči udarnino možganov ali pa nastane krvavitev, zaradi katere se poveča prostornina vsebine v lobanji in pritisne določene možganske strukture. To lahko nastopi zelo hitro, saj lobanja povečane prostornine ne more uravnovesiti. Zato pride do stisnjenja možganov. (Izjemoma se to lahko zgodi pri novorojenčku in dojenčku, pri katerih kostni šivi na lobanji še niso zraščeni.)
Možgane prehranjujejo 4 arterije, ki pridejo v glavo preko kosti in se prve odcepijo iz aorte (takoj za manjšima žilama, ki skrbita za arterijski obtok v srcu) (Slika 2D). Možgani porabijo povprečno 1/5 krvi, ki jo vsako minuto izčrpa srce, hkrati pa organizem poskrbi, da v nekaterih primerih hudega padca krvnega tlaka šele zadnji odpove obtok, ki skrbi za oskrbo možganov (takšno stanje je npr. sinkopa, ko organizem ni več sposoben pokončnega položaja in pride do nezadostne oskrbe možganov s krvjo, zato pademo na tla, da se vzpostavi vsaj minimalni obtok. Takoj nato se tudi zbudimo, čeprav smo še povsem bledi in hladni, ker se ves obtok preusmeri na zadovoljevanje potreb možganov).
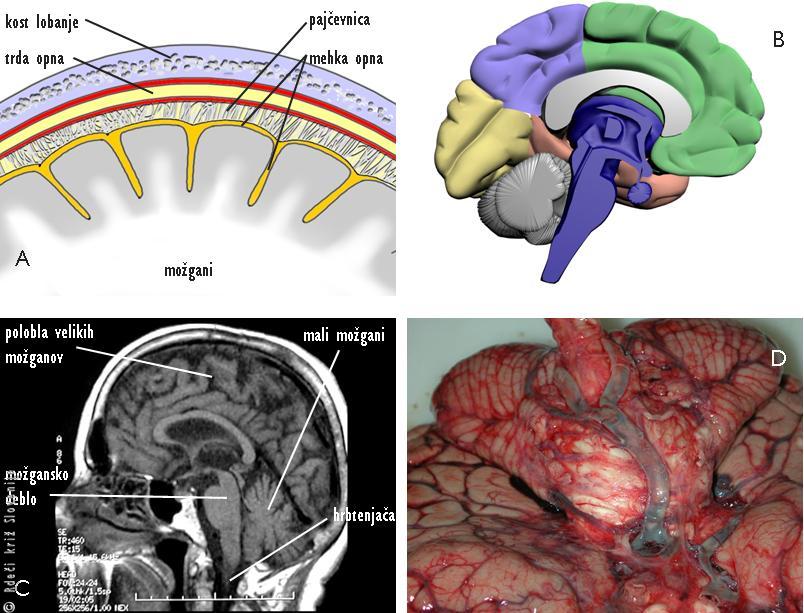
Slika 2
Strukture v lobanji:
A – Shematski prikaz možganskih ovojnic.
B – Shematski prikaz osrednjega živčevja v lobanji.
C – Presek možganov.
D – Najpomembnejše žile v možganih.
Hrbtenjača
Hrbtenjača se nahaja v hrbtenici. Sega od prehoda med glavo in vratom navzdol do približno drugega ledvenega vretenca (Slika 3A). Tudi hrbtenjača vsebuje lastne živčne centre. Po njej potekajo pomembne živčne poti, ki povezujejo možgane s preostalim telesom. Poleg tega, da vodi različne živčne poti, omogoča tudi snovanje refleksov. Iz nje izhajajo tudi periferni živci. Tudi hrbtenjačo ovijajo tri ovojnice (mehka opna, pajčevnica in trda opna). Popolna okvara hrbtenjače ima za posledico, da od poškodbe navzdol ne čutimo, in ne moremo premikati udov. Če je okvara dovolj visoko v vratnem delu (npr. poškodbe ob skokih v vodo, padcih s strehe ipd.), pa nikoli več ne bomo mogli samostojno dihati in bomo odvisni od umetnega predihavanja.
Tudi hrbtenjača potrebuje hrano in kisik za svoje pravilno delovanje. Prekinitev oskrbe pomeni kap hrbtenjače in posledično hudo invalidnost. Iz hrbtenjače potekajo živci na periferijo v različnih ravneh. V spodnjem delu hrbtenjače se združijo v t. i. konjski rep (cauda equina – Slika 3B). Živec, ki izhaja iz hrbtenjače, gre skozi posebno odprtino v hrbtenici (Slika 3C).
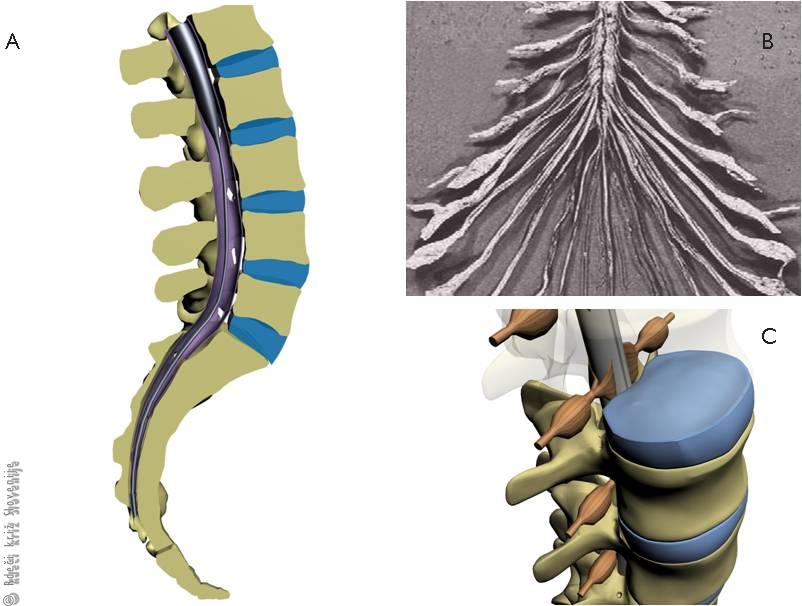
Slika 3
Prečni prerez hrbtenjače:
A – Spodnji del hrbtenice in hrbtenjače.
B – Konjski rep.
C – Prehod živca skozi hrbtenico.
Periferno živčevje in vegetativni živčni sistem
Periferno živčevje je obsežna in razvejana mreža živcev, ki izhajajo iz možganskega debla ali pa iz hrbtenjače. Njihova naloga je prenašati informacije iz mišic in nazaj v mišice ter iz čutilnih telesc in prostih živčnih končičev za bolečino, dotik, toploto, tresenje, položaj sklepov itd. v možgane. Določene informacije se prenašajo samo preko perifernih živcev in hrbtenjače (če npr. nezavestnega udarite s preiskovalnim kladivcem po kiti v komolcu, povzročite refleksno pokrčenje mišice podlahti). Okvara perifernih živcev povzroči nemoč v določeni skupini mišic, ki jih oživčuje okvarjeni živec. Če npr. predolgo sedimo s prekrižanimi nogami, se lahko zgodi, da za nekaj časa ne bomo mogli stopiti na peto na strani bolnega živca. Za razliko od možganov in hrbtenjače pa taka okvara ponavadi ne povzroči trajne invalidnosti, če bolnik pravočasno obišče zdravnika oz. se pritisk pravočasno sprosti.
Vegetativni živčni sistem deluje od naše volje neodvisno in avtonomno. Ta sistem ureja za življenje potrebne dejavnosti notranjih organov (srce, pljuča, želodec, črevo itd.), pri katerih zavest in volja nista potrebni. Pri tem delujeta njegovi sestavini kot simpatični in parasimpatični živčni sistem druga drugi nasprotno, vendar usklajeno (npr. simpatik pospeši srčno akcijo, parasimpatik pa jo upočasni). Vegetativno živčevje sestavljajo centri v osrednjem živčevju, številni živci in živčni pleteži v slehernem organu v telesu.
Živčni impulzi, ki se prenašajo po živcih v mišice ali pa se ustvarijo npr. v bolečinskih receptorjih in se po živcih prenašajo v skorjo možganov, potekajo tudi preko sinaps (stikov), kjer se električni impulzi za kratek čas spremenijo v kemične (Slika 4A). Motnje lahko nastanejo kjer koli na poti električnih impulzov ali pa pri delovanju telesnih kemičnih impulzov. Motnja je lahko posledica strukturne okvare, ki nastopi zaradi premalo hranil in kisika (npr. po delno zamašeni ali povsem zamašeni možganski arteriji prispe premalo ali nič hrane in kisika, zato nastane hitra, nepopravljiva okvara živčnih celic možganov) ali pa mehanske prekinitve kot posledica poškodbe (npr. pretrganje živca, poškodba mišice ipd.). Potovanje živčnih impulzov je zelo hitro, saj morajo informacije doseči možgansko skorjo v trenutku ne glede na to, ali gre za miselni dogodek ali pa za načrtovani gib. Ko možgani preverijo informacijo, ukažejo organizmu, da npr. izvede gib ali pa, da npr. povemo besedo. Vendar pa morajo ves čas izvajanja nekega giba preverjati, ali ta poteka načrtovano. Poskrbeti morajo, da mišice, ki bodo izvajale ali izvajajo gib, delujejo v trenutku s pravo močjo, in hkrati tudi skrbeti, da mišice, ki temu gibu nasprotujejo, mirujejo. Če je v določenem trenutku pri izvajanju giba potrebna dodatna pomoč, aktivirajo možgani tudi mišice, ki pri gibu lahko pomagajo. Iz tega lahko sklepamo, da so možgani nenadomestljiv računalnik. Vsako bolezensko stanje, ki ga okvari, povzroči nenadomestljivo okvaro.
Živčno-mišični stik
Bolezni, ki so posledica motnje v prenosu živčnih impulzov iz perifernega živca v mišico (Slika 4A), povzroče čedalje hujšo utrudljivost mišic. Najpogosteje nastopijo dvojne slike zaradi utrudljivosti očesnih mišic, zaprtje enega očesa zaradi utrudljivosti mišice, ki dviga veko, ali pa npr. motnja požiranja. Lahko pa so prizadete tudi mišice, ki skrbe za dihanje, zaradi česar lahko hitro nastopi zastoj dihanja in posledična smrt. Te bolezni so posledica premajhnega števila receptorjev na mišici, na katere se veže kemična snov, ki sproži mišično kontrakcijo in pri npr. ponavljajočih se gibih prihaja do čedalje večje utrudljivosti.

Slika 4
A – Shematski prikaz prenosa impulza iz perifernega živca na mišico.
B – Shematski prikaz bicepsove mišice.
Mišice
Mišice so del človeškega telesa, ki s krčenjem posredujejo gibanje. Sestavljene so iz mišičnih vlaken. Ločimo prečnoprogaste mišice, ki so podrejene naši volji in gladke mišice, ki delujejo neodvisno od volje in urejajo gibanje notranjih organov. Srčna mišica je po sestavi sicer prečnoprogasta, vendar pa ni podrejena naši volji. Obolenja, ki povzroče okvaro prečnoprogastih mišic, ima za posledico oteženo gibanje, utrudljivost, včasih sušenje mišic. Redko so prizadete dihalne mišice. Npr. pri obolenju mišice, ki se imenuje biceps (dvoglava mišica), imamo manjšo moč pri poskusu pokrčenja podlahti (Slika 4B).
Kratka fiziologija živčevja in mišic
Živčni impulzi, ki se prenašajo po živcih in nato nadaljujejo svojo pot v mišice ali pa se ustvarijo npr. v bolečinskih receptorjih in se po živcih prenašajo v skorjo možganov, potekajo tudi preko sinaps (stikov), kjer se električni impulzi za kratko spremenijo v kemične. Potovanje živčnih impulzov je zelo hitro, saj morajo informacije doseči možgansko skorjo v trenutku ne glede na to ali gre za miselni dogodek ali pa načrtovani gib. Ko možgani preverijo informacijo, ukažejo organizmu, da npr. izvede gib ali pa, da povemo besedo. Vendar pa morajo ves čas izvajanja nekega giba preverjati, ali ta poteka načrtovano. Poskrbeti morajo, da mišice, ki bodo ali izvajajo gib, delujejo v trenutku s pravo močjo in istočasno skrbeti, da mišice, ki temu gibu nasprotujejo, mirujejo. Če je v določenem trenutku izvajanja giba potrebna dodatna pomoč, aktivirajo možgani tudi mišice, ki pri gibu lahko pomagajo. Iz tega lahko sklepamo, da so možgani računalnik, ki ga ne more nadomestiti noben najmodernejši mehanski računalnik, ki ga lahko ta trenutek dobimo na trgu. Vsako bolezensko stanje, ki okvari ta računalnik, povzroči nenadomestljivo okvaro.
Pristop k nevrološkemu bolniku
Tako kot pri vsaki poškodbi ali bolezni moramo tudi pri soočenju z nevrološkim bolnikom ravnati skrbno in preudarno. Laiki so ob soočenju z nevrološkim bolnikom zaradi izrazitih simptomov in znakov pogosto prestrašeni. Glavobol, vrtoglavost, nespečnost, bolečina v križu, slabost in utrujenost nas verjetno ne bodo prestrašili, vendar pa vsak od teh znakov lahko pomeni resno bolezen in le od hitrega ukrepanja bo odvisno, kako uspešno bomo pozdravili bolnika. Čim bolj bomo poznali znake, ki kažejo na okvaro živčnega sistema, tem hitreje in pravilneje bomo ukrepali. Na tleh ležečo in umazano osebo ne bomo npr. takoj razglasili za vinjeno, pač pa bomo pomislili na zaplet pri sladkornem bolniku, ki ima v krvi premalo sladkorja. Pravilna laična presoja mu bo zanesljivo rešila življenje ali preprečila dodatno škodo. Prav tako pa bomo ravnali preudarno, ko se bomo srečali z osebo, ki se je razburila in nato neprevidno padla po tleh in kazala znake nezavesti. Prepoznali bomo histerični napad in primerno ukrepali. Tudi za osebo, pri kateri opazimo nenavadno zvijanje mišic ne bomo klicali urgentnega vozila, ker bi menili, da gre za epileptični napad in nasprotno. Prepoznali bomo tudi takšen epileptični napad, ko se bolnik zastrmi in gleda v neko točko v daljavi, ob tem pa z nami ni v stiku. Tukaj bomo ukrepali drugače in poskrbeli, da bo takšen bolnik prišel do strokovne oskrbe čim prej.
Anamneza/heteroanamneza
Anamneza pomeni podatek o stanju pred boleznijo in načinu nastanka bolezni, ki jo s svojimi besedami pove bolnik ali poškodovanec. Heteroanamneza pomeni navajanje podatkov o bolniku ali poškodovancu o dogodkih, ki so privedli do tega stanja ali prejšnjih bolezni, ki jih poda svojec, sorodnik ali pa očividec. Tudi pri nevrološkem bolniku so ti podatki najpomembnejši in pripomorejo k hitri diagnozi in ustreznem zdravljenju. Bolnika ali poškodovanca tudi usmerjeno izprašamo o načinu nastopa bolezni, trajanju in intenziteti simptomov, ki jih bolnik ali poškodovanec navaja, razporeditvi in pogostnosti pojavljanja simptomov. Že na podlagi takih vprašanj si lahko ustvarimo razpored ukrepov. Pomembno je tudi, da ves čas spraševanja bolnika ali poškodovanca natančno opazujemo in tudi pregledamo okolico dogodka. Nikoli pa ne smemo pozabiti, da pri bolniku, ki ne diha ali mu ne bije srce, ti podatki ne pomenijo nič in moramo nemudoma začeti z oživljanjem.
Možganska kap
Možganska kap pomeni nenaden nastanek nevroloških simptomov (kar nam bolnik ali svojci povedo) in znakov (kar opazimo sami), in sicer zaradi:
· zamašitve ene izmed možganskih žil (ishemična možganska kap – Slika 5),
· razpoka arterije in posledične znotrajmožganske krvavitve (Slika 6),
· krvavitve v možganske ovojnice (subarahnoidna krvavitev – Slika 7).
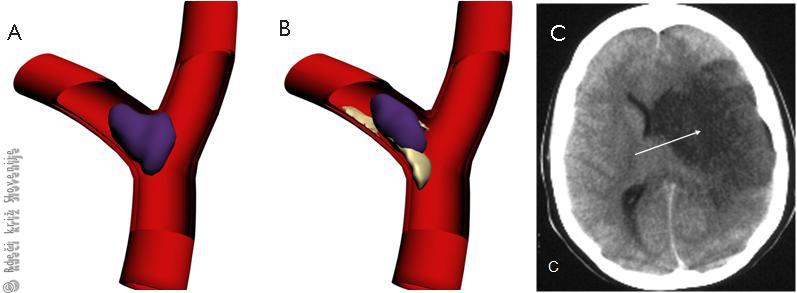
Slika 5
Ishemična možganska kap. Vzrok je lahko:
A – krvni strdek, ki se naredi v srcu in odleti v možgansko arterijo;
B – zamašitev arterije zaradi nalaganja oblog na stene arterije v možganih;
C – računalniška tomografija ishemične možganske kapi.

Slika 6
A – Shematski prikaz mesta nastanka možganske krvavitve.
B – Vzrok za nastanek možganske krvavitve – razpok arterije v možganih, ki ima spremenjeno steno žile (mikroanevrizma) zaradi povišanega krvnega tlaka.
C – Računalniška tomografija možganske krvavitve.
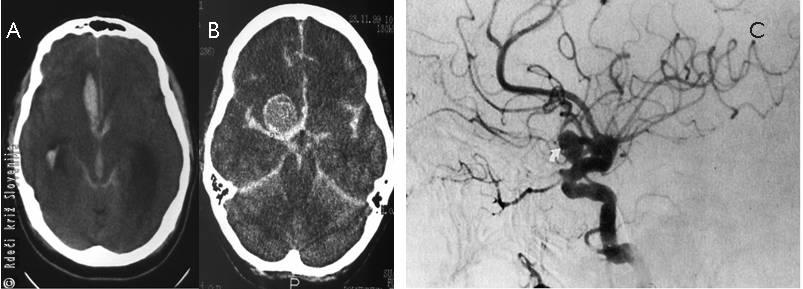
Slika 7
A, B – Računalniško tomografska slika subarahnoidne krvavitve.
C – Vzrok za nastanek subarahnoidne krvavitve – anevrizma.
Če traja stanje prenehanja dotoka kisika in hrane, ki prihajata po krvi v možganske celice predolgo, pride do nepopravljive okvare. Tako pomanjkanje pa možganske celice poškoduje in nato ubije že v nekaj minutah (Slika 8).
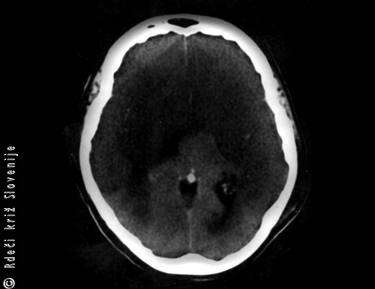
Slika 8
Ishemična okvara možganov (ob hudi poškodbi glave ali pa zaradi padca krvnega tlaka in pomanjkanja kisika in hrane v možganih).
Ishemična možganska kap – zamašitev žile
Možganska kap, ki nastane zaradi zamašitve možganske žile, je najpogostejša (> 80 %) oblika možganske kapi. Uspešno zdravljenje možganske kapi se začne s prepoznavo simptomov in znakov bolezni in pomeni stanje medicinske nujnosti, podobno kot je to pri srčnem infarktu ali hudi poškodbi. Simptomi in znaki možganske kapi so odvisni od mesta okvare.
Znaki možganske kapi so:
· delna ali popolna ohromelost polovice telesa;
· motnja občutka po eni polovici telesa;
· govorne motnje (izražanja in razumevanja govora, motnje pisanja, računanja ipd.);
· motnje vida, dvojni vid;
· motnje ravnotežja in koordinacije;
· težave pri požiranju;
· omotičnost, zmedenost;
· motnje zadrževanja vode in blata;
· redko glavobol;
· lahko nezavest.
Vzrok za to, da ljudje do zdravnika ne pridejo prej, je slabo prepoznavanje bolezni. Ljudje ne poznajo znakov možganske kapi. Ob prvih znakih možganske kapi je potrebno takoj poklicati nujno medicinsko pomoč (112). Zdravnik ali reševalec bosta poskušala z nekaterimi vprašanji ugotoviti, ali je pri bolniku morda možno zdraviti možgansko kap s topljenjem strdka zamašene žile (Slika 9A, B). Uspešnost zdravljenja ishemične možganske kapi je odvisna od hitrega ukrepanja. Časovno okno za zdravljenje z zdravili, ki strdek lahko raztopijo (postopek se imenuje tromboliza), je omejeno le na prve tri ure po nastanku možganske kapi (Slika 10). Da je tako zdravljenje možno, pa morajo biti izpolnjeni nekateri pogoji (Tabela 1). Najpomembnejši je čas nastanka kapi. Od nastanka znakov in simptomov pa do začetka topljenja strdka ne sme miniti več kot tri ure. Če se bolnik zjutraj zbudi in so že prisotni znaki možganske kapi, ne smemo zdraviti na tak način, saj ni znano, kdaj je nastopila možganska kap.
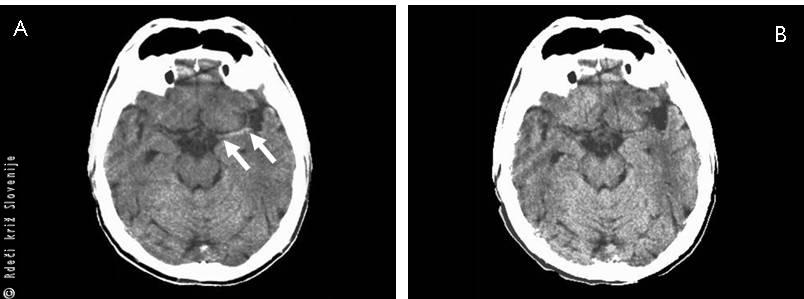
Slika 9
A – Trombolitično zdravljenje ishemične možganske kapi (pred topljenjem strdka). Puščice kažejo na zamašeno arterijo.
B – Trombolitično zdravljenje ishemične možganske kapi (po topljenju strdka). Zamašene arterije ni več videti.
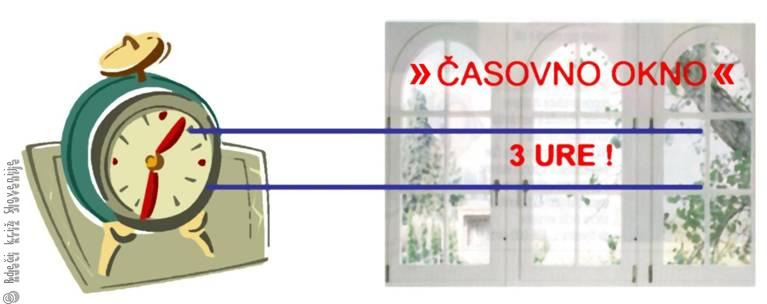
Slika 10
Čas, ki je na razpolago za trombolizo (topljenje strdka).
Poizvemo in zapišimo si:
· kdaj je nastopila možganska kap;
· ali je imel ob nastanku znakov morda krče v udih in je bil nezavesten;
· kateri udi so prizadeti;
· katere bolezni je imel bolnik pred nastopom možganske kapi;
· ali je imel kdaj poškodbo glave, možgansko kap;
· ali je bil v zadnjem času operiran;
· katera zdravila prejema;
· koliko je bolnik star;
· ali se je stanje že morda izboljšalo.
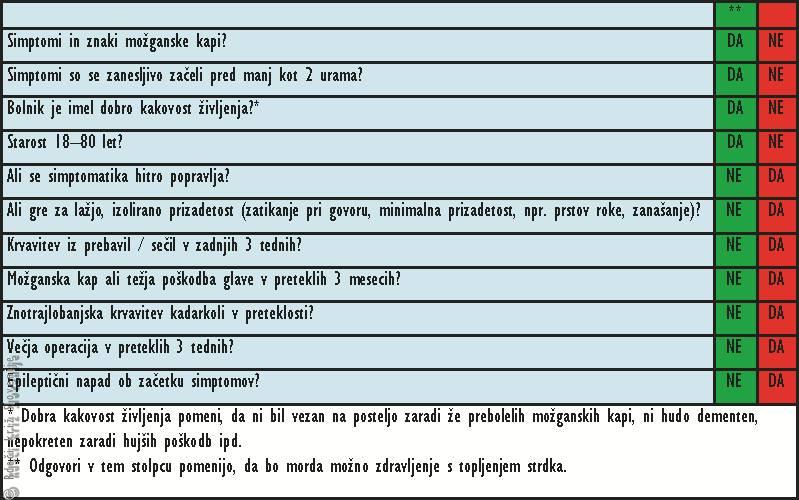
Tabela 1
Protokol pri možganski kapi, ki ga uporabljajo reševalci, dispečer na reševalni postaji ali urgentni zdravnik nujne medicinske pomoči.
Primer 1
47-letni kadilec je opazil, da mu desna uda naenkrat ne služita več. Poklical je ženo, ki je menila, da je moža prizadela možganska kap. Klicala je na številko 112 in povedala, da je moža zadela kap. Bila je razburjena. Izkušeni dispečer je gospo pomiril in ji zastavil kratka vprašanja. Gospa je povedala, da je pred 10 minutami mož pil kavo in kadil, nato pa je začel tožiti, da sta desna roka in noga mravljinčasti. Kmalu je pričel tudi težje govoriti. Do sedaj nikoli ni bil bolan, občasno jemlje Apsirin, ker ga boli glava. Pred 5 leti je bil operiran zaradi slepiča. Krčev ni opazila, pač pa, da je mož za mizo nagnjen na desno stran in ne govori. Bil je pri zavesti in hotel je nekaj povedati sinu, ki je pravkar prišel v sobo.
Dispečer je naročil naj s sinom gospoda položita na posteljo, mu odpneta srajco in rahlo podložita vzglavje z blazino in da mu ne smeta dati nič piti ali jesti, in da bodo reševalci prišli čez 10 minut. Svetoval je še, naj ostaneta mirna in pripravita zdravstveno izkaznico in medicinsko dokumentacijo. Reševalca sta ugotovila, da je gospod utrpel možgansko kap in da bi bilo primerno zdravljenje ishemične možganske kapi s topljenjem strdka. Ukrepala sta po dogovorjenem protokolu in poklicala najbližjo bolnišnico, kjer je tako zdravljenje možno. Bolnika sta po navodilu prepeljala v ambulanto, kjer so takoj opravili globinsko slikanje glave. Po približno 45 minutah po nastanku možganske kapi se je dežurni zdravnik odločil, da gospoda lahko zdravi z zdravilom, ki bo strdek raztopil. Zdravljenje je potekalo eno uro in na koncu je gospod že lahko govoril in premikal desna uda. Naslednji dan je gospod samostojno hodil in jedel. Zdravnik ni ugotovil posledic možganske kapi. Bolnik se je odločil, da bo prenehal kaditi. Do smrti bo moral jemati Aspirin.
Primer 2
65-letni gospod je ob 7. uri zjutraj poskušal vstati, vendar mu leva uda nista služila. Poklical je ženo, ki mu je rekla, da je verjetno »zaležal« nogo in roko in, da bo že bolje. Šla je pomolst kravo. Ko se je ob 8. uri vrnila, je gospod ležal v postelji. Bila je nejevoljna, ker ni skuhal kave, kar je običajno vedno storil. Povedal je, da še vedno ne čuti leve roke in noge. Gospa se je odločila, da bo poklicala zdravnika, da ga pride pogledat. Zdravnik je po nekaj vprašanjih ugotovil, da je gospoda najverjetneje zadela kap in svetoval, naj gospa pokliče 112. Dispečer ji je zastavil nekaj vprašanj in iz heteroanamneze ugotovil, da je gospa gospoda nazadnje videla, ko je šel na stranišče ob 3. uri zjutraj, saj je slišala tri udarce iz cerkvenega zvonika. »Tudi sama slabo spim«, je še pripomnila. Dispečer je naročil, naj gospod ostane v postelji, naj mu ne dajo nič piti ali jesti in, da pripravijo zdravstveno izkaznico in medicinsko dokumentacijo, ker je gospod že bil v bolnišnici. Pripravijo naj tudi zdravila. Dispečer je naročil prevoz čez dve uri, ko je imel na voljo ustrezno vozilo, kajti gospod ni bil primeren za urgentno zdravljenje, pač pa je potreboval nujni pregled nevrologa.
Gospod je bil v spremstvu reševalcev napoten v najbližjo ustanovo, kjer je ostal na zdravljenju 2 meseca. Potem je bil premeščen v zdravilišče. Samostojno je jedel, ni pa mogel hoditi in je bil vezan na invalidski voziček.
Primer 3
18-letna dijakinja srednje glasbene šole je imela prvi javni nastop. Igrala je violino. Tudi njena mati je bila glasbenica in je igrala violino v orkestru. Dan po nastopu zjutraj se je deklica zbudila in šla v kopalnico. Mati ji je povedala, da z njenim igranjem ni zadovoljna. Pol ure kasneje je deklica čutila mravljince okoli ust. Prestrašila se je in pričela hitro dihati. Mati se je tudi ustrašila in takoj poklicala 112. Povedala je, da ima njena hči možgansko kap, da ima mravljince okoli ust, da ima sedaj mravljince tudi v rokah, da se stanje slabša in da nujno potrebuje takojšnjo pomoč. Dispečer je poskušal razburjeno mater pomiriti, priporočil je, kaj naj naredi, vendar brez uspeha. Še naslov, kamor je bilo potrebno poslati reševalce, je komaj izvedel. Reševalci so bili na kraju dogodka v 8 minutah. Reševalca sta takoj opazila, da hči hitro in globoko diha, je rdeča v obraz, poskušala sta jo pomiriti, prav tako mater, vendar se ni dalo. Imela je pokrčeni roki v zapestju na obeh straneh, tožila je o mravljincih. Izkušena reševalca sta deklici na usta namestila papirnato vrečko in po nekaj minutah so krči popustili. Odpeljali so jo na internistično prvo pomoč, kjer so potrdili diagnozo hiperventilacijski sindrom.
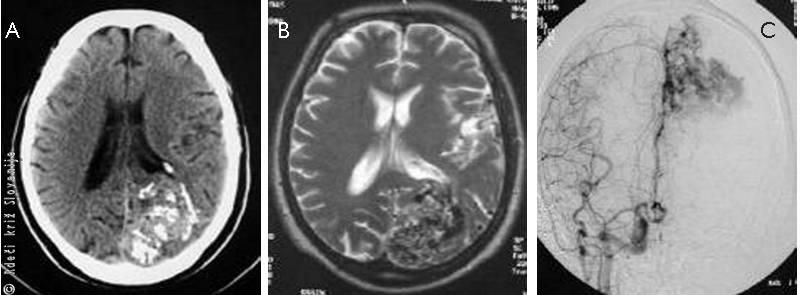
Znotrajmožganska krvavitev – razpok žile
Znotrajmožganska krvavitev (Slika 6) je za bolnika pogosteje usodna kot ishemična možganska kap. Najpogosteje je posledica bolezni manjših znotrajmožganskih žil, navadno zaradi povišanega in nezdravljenega krvnega tlaka. Najpogosteje nastopi pri bolnikih srednjih let in starejših. Tudi pri mladih lahko ugotovimo znotrajmožgansko krvavitev, ki je vse pogosteje posledica zlorabe drog, še posebej amfetaminov in kokaina. Nastop znotrajmožganske krvavitve je nenaden, simptomi in znaki bolezni pa naglo napredujejo v nekaj minutah ali urah in jih ponavadi spremlja glavobol, slabost, bruhanje, zožanje zavesti in običajno povišan krvni tlak. Kljub nekaterim razlikam ob nastopu in poteku bolezni, pa klinično pogosto ne moremo ločiti krvavitve in ishemije, zato je potrebna slikovna diagnostika (računalniška tomografija ali magnetnoresonančno slikanje), s katero lahko jasno ločimo krvavitev od ishemije in ugotovimo mesto ter velikost okvare.
Primer 4
54-letni moški je sedel pri sosedu in pil kavo. Nenadoma je pričel tožiti o glavobolu. Redno je jemal tri vrste zdravil proti visokemu tlaku in še zdravila proti strjevanju krvi. Po nekaj minutah mu je »potegnilo« desni ustni kot. Ni mogel več govoriti. Sosed je še opazil, da sta po nekaj minutah tudi desna uda postala ohlapna in gospod se je zvrnil po tleh. Sosed je bil prestrašen in je takoj poklical dežurno zdravnico in ji opisal, kaj se je zgodilo. Zdravnica mu je naročila, naj gospoda namesti v položaj za nezavestnega, ker je pričel bruhati. Ob prihodu je ugotovila, da gospod ne more govoriti in tudi ne razume, kaj ga sprašuje, bruhal je, desna uda sta bila ohlapna, na bolečino jih ni odmaknil, niti jih ni spontano premikal. Glavo in zrkli je imel obrnjene v levo. V bolnišnici so ugotovili, da ima gospod obsežno znotrajmožgansko krvavitev, ki je bila posledica spontanega razpoka arterije v možganih. Žile so bile okvarjene zaradi dolgoletnega povišanja krvnega tlaka. Po nekaj dneh je gospod v bolnišnici umrl.
Primer 5
43-letna gospa je pričela v službi tožiti za nenadnim in čedalje hujšim glavobolom. Bruhala je, nato ni mogla več premikati leve roke in noge. Sodelavka, ki je ravnokar opravila tečaj prve pomoči za vozniški izpit, je preprečila, da bi ji kolegica dala za piti. Namestili so jo na bok, ker je bruhala. Bila je pri zavesti. Sodelavka je ocenila, da gre za možgansko kap, najverjetneje krvavitev. Vedela je, da se zdravi zaradi povišanega krvnega tlaka. Tako je tudi poročala dispečerju na reševalni postaji. Reševalci so prišli po 10 minutah. Krvni tlak je imela zelo povišan, 260/140 mmHg. Bolnica je bila prepeljana neposredno v ambulanto, kjer so opravili globinsko slikanje glave (CT). Brez takšnega slikanja bi težko odgovorili ali gre res za možgansko krvavitev ali pa je morda zamašena ena izmed možganskih žil in je nastala ishemična možganska kap. Slikanje glave je prikazalo krvavitev.
Subarahnoidna krvavitev – krvavitev v možganske ovojnice zaradi razpoka patološke žilne spremembe
Spontana subarahnoidna krvavitev nastopi najpogosteje kot posledica razpoka bolezensko razširjene žile – anevrizme ene ali več možganskih arterij. Vzrok je lahko tudi druga vrsta patološko spremenjenih žil (npr. arterio-venska malformacija – Slika 11).
Slika 11
Subarahnoidna krvavitev:
A – Nastala zaradi arterio-venske malformacije – bolezensko spremenjene arterije in vene prikazane na računalniški kontrastni žilni preiskavi možganskih žil.
B – Prikaz z magnetnoresonančnim tomografskim slikanjem.
C – Prikaz s kontrastno žilno preiskavo možganov.
Razpok anevrizme povzroči nenaden izliv krvi v ovojnice, posledično pa nastopi močan, nenaden glavobol, bolnik ponavadi bruha, je prizadet, prehodno lahko izgubi zavest ali ostane nezavesten. Pogosto ugotovimo otrpel tilnik.
Če nam bolnik že sam ne pove, ga vprašamo:
1. Ali imate sicer glavobol, ali ste že kdaj imeli glavobol?
2. Ali je ta drugačen? (odgovor praviloma: »Kot da me je nekdo nenadoma udaril po glavi!«)
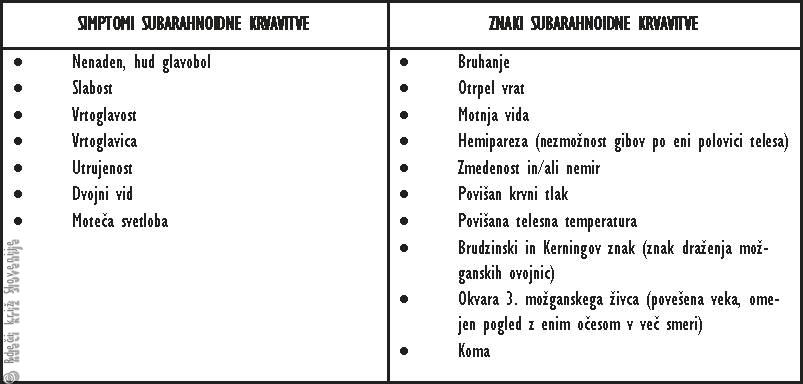
Tabela 2
Simptomi in znaki subarahnoidne krvavitve.
Ob omenjenih znakih in simptomih nikoli ne dviguj bolnika, vedno naj ob sumu na subarahnoidno krvavitev leži.
Primer 6
55-letna bolnica, ki je bila vedno zdrava, je začutila nenaden glavobol v zatilju. Bruhala je. Mož jo je polegel na posteljo in ji rahlo dvignil vzglavje, ker ji je to ustrezalo. Še večkrat je nato bruhala in tožila o neznosnem in stalnem glavobolu v zatilju. Že prej je imela glavobole, vendar nikoli tako hudega. Opisala ga je, kot da jo je nekdo udaril v glavo. Prepričana je bila, da ima migreno, zato je rekla možu, da naj počaka. Po 2 urah in potem, ko je vzela neznana zdravila proti bolečinam, je bil glavobol milejši, ni več bruhala. Mož je vseeno poklical osebnega zdravnika, ki je svetoval, naj gospo pelje zaradi migrene z osebnim avtom v bolnišnico. Mimogrede je svetoval, da naj se ustavita v ambulanti, da bo izpolnil napotnico. Gospa je po nasvetu zdravnika počakala v avtu, da se ne bi utrudila.
Preiskave v bolnišnici so pokazale, da ima subarahnoidno krvavitev, ki je nastopila zaradi razpoka žilne spremembe na arteriji v glavi. Še isti dan je bila uspešno operirana. Mož je osebnemu zdravniku povedal, da so bili v bolnišnici hudi, ker jo je sam pripeljal. Lahko bi ponovno zakrvavela, kar bi bilo usodno.
Primer 7
40-letna bolnica je v trgovini nenadoma padla po tleh, potem ko se je razburila zaradi napake blagajničarke. Blagajničarka je reševalcem povedala, da je gospa imela, ko je ležala na tleh, krče v vseh udih. Ko so krči popustili, po kakšnih 30 sekundah, so jo dali na bok, in ji glavo podložili. Ob prihodu reševalcev je bila že pri zavesti in je tožila o hudem glavobolu. Reševalci so gospo previdno naložili na nosila in jo prepeljali na nujno medicinsko pomoč. Zaradi suma, da ima znotrajlobanjsko krvavitev, je bila napotena na nevrološko kliniko. Slikanje glave je prikazalo subarahnoidno krvavitev. Žilnih sprememb, ki bi krvavitev lahko povzročile, pa preiskave niso dokazale. Gospa je bila po 4 tednih odpuščena domov brez težav.
Bolnika položimo na ležišče z rahlo dvignjenim vzglavjem in odstranimo vse, kar bi ga lahko tiščalo ali stiskalo. Če je bolnik nezavesten ali bruha, ga obrnemo na bok (Slika 12). Odstranimo mu zobno protezo, če jo ima, in vzdržujemo proste dihalne poti. Bolnik naj ne pije in ne je. Kličemo številko 112. Pripravimo medicinsko dokumentacijo ter zdravila, ki jih je prejemal, in vse to izročimo reševalcem ali zdravniku nujne medicinske pomoči (Slika 13).
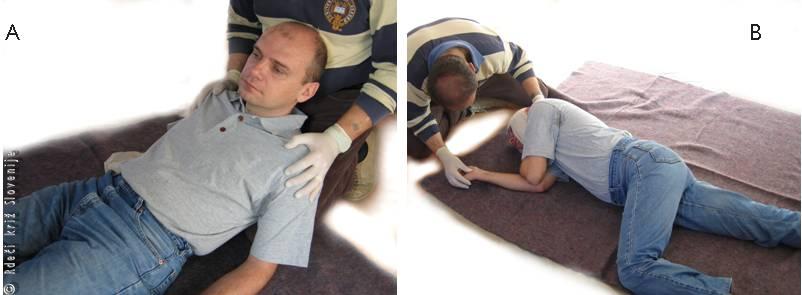
Slika 12
A – Kako oskrbimo bolnika, ki je utrpel možgansko kap in je pri zavesti.
B – Kako oskrbimo bolnika, če diha sam in je nezavesten.

Slika 13
Priprava za prevoz v bolnišnico (medicinska dokumentacija, zdravstvena izkaznica, zdravila, ki jih je bolnik prejemal).
Popoškodbena krvavitev
Po poškodbi glave se lahko pojavijo tudi različne oblike krvavitev.
Subduralna krvavitev
Vzrok je razpok vene znotraj lobanje pod trdo možgansko opno (Slika 14). Motnja zavesti lahko nastopi hitro, pogosteje pa nastane zožana zavest počasi. Ugotovimo lahko podobne znake kot pri možganski kapi, lahko pa samo zmedenost (za natančnejši opis glej poglavje 16). Na takšno obliko krvavitve lahko pomislimo (v akutnem primeru), če je sprva bolnik pri zavesti, kasneje pa postaja vse bolj zmeden in zaspan. Pri subakutni in kronični krvavitvi pa se kri nabira počasi. Motnje zavesti lahko nastopijo šele čez nekaj ur, dni ali celo tednov.
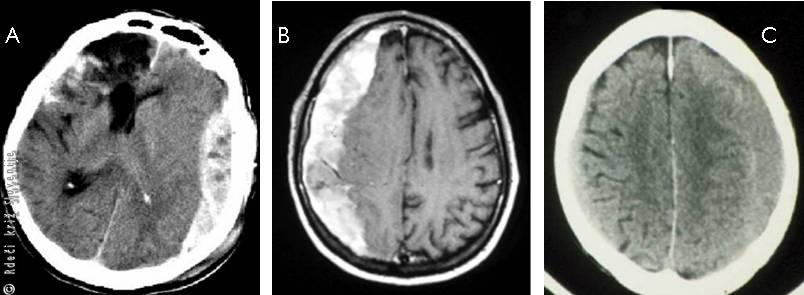
Slika 14
A – Subduralna krvavitev (izliv krvi pod trdo možgansko opno - računalniška tomografija sveže krvavitve.
B – Nekaj dni stara krvavitev.
C – Kronična krvavitev
Primer 8
70-letnega gospoda je žena pripeljala v bolnišnico, ker se je pričel čudno obnašati. Zelo rad je za zajtrk pojedel med, vendar pa ga je zjutraj namesto na kruh, namazal na čevlje. Nikoli ni bil resneje bolan, tudi pri zdravniku je bil malo krat. Popil je kakšen kozarec vina, vendar nikoli ni bil vinjen. Ne ve, ali je imel kakšno poškodbo, zanesljivo pa se ni udaril v glavo. Pred 14 dnevi je bil pri sosedu na strehi, ker so menjali strešnike. Pomagal je tudi dvigovati trame. Bili so povsem zanič in jih je bilo potrebno zamenjati. Gospa je menila, da ga je zadela kap. Glava ga nikoli ni bolela, vendar pa je zjutraj vzel Aspirin, ki ga je sicer jemala gospa, ker je prebolela manjšo možgansko kap. Najprej se je potožila sosedu, kjer je pomagal pred 14 dnevi. Sosed ga je prišel obiskat in se mu je zdel čuden. Nikoli ni govoril neumnosti, bil je prijeten in gostobeseden, danes pa molčeč. Sosed, ki je že videl tako obnašanje, je rekel, da je gospoda zadela kap in videl je, da je ena zenica širša. Ne spomni se katera. Ponudil je tudi prevoz v bolnišnico. Sosed je še povedal, da gospod ni vedel, kje se nahaja, ni znal sešteti 2 + 2, ni se znal podpisati.
Slikanje glave je prikazalo kroničen subduralni hematom. Po operaciji se je bolnik spomnil, da je pred 14 dnevi, ko je pomagal pri sosedu, udaril z glavo v tram. Ni bil nezavesten, malo ga je tisti dan bolela glava. Alkohola ni pil, ker sicer ne bi šel delat na streho.
Primer 9
18-letni motorist, ki ni uporabljal čelade, je padel po tleh z motorjem. Prijatelj, ki je vozil za njim, je videl, kako je drsel po tleh in z glavo udaril v obcestni kamen. Bil je nezavesten, bruhal je. Ni vedel, kaj naj stori. Za njim je pripeljal voznik osebnega vozila, ki je nezavestnemu oskrbel rano na čelu, ugotovil je tudi, da ima buško na desni strani. Ni se odzival na klice, bil je negiben, na stisk mišic nad ključnicama in Ahilovih kit je odmaknil vse štiri ude. Zenici sta bili sprva enaki, nato pa je leva postala široka, po 10 minutah, ko so prišli reševalci, pa še desna. Potrebno je bilo umetno predihavanje.
Slikanje glave v bolnišnici je prikazalo obsežno akutno subduralno krvavitev in udarnine možganov. Kljub operaciji je poškodovanec čez 3 dni v bolnišnici umrl.
Epiduralna krvavitev
Vzrok je ponavadi pretrganje arterije, ki oskrbuje možganske ovojnice (Slika 15). Krvavitev je arterijska, stanje zavesti se hitro slabša (za natančnejši opis glej poglavje 16). Na takšno obliko krvavitve lahko pomislimo, če je bil sprva bolnik, ki je imel poškodbo glave, sicer pri zavesti in se je smiselno odzival, kasneje pa postajal čedalje bolj zmeden in zaspan in hitro nezavesten.
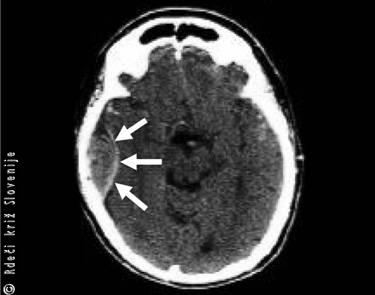
Slika 15
Epiduralna krvavitev (krvavitev pod kostjo lobanje).
Primer 10
30-letni moški se je z avtom zaletel v drevo. Voznik, ki je ustavil za njim, je ugotovil, da je pri zavesti. S pomočjo sovoznika mu je pomagal iz vozila. Na desni strani glave, bolj zadaj, je imel buško. Čakali so na policijo, ki jo je poškodovanec sam poklical. Ni se spomnil, zakaj je zapeljal s ceste. Po 20 minutah je pričel zmedeno govoriti, nato se je ulegel na tla. Po 10 minutah je postal skoraj neodziven, dihal je normalno, vendar je laik, ki mu je nudil prvo pomoč, opazil, da je desna zenica širša. Namestil ga je v položaj za nezavestnega, sovoznik pa je poklical reševalno vozilo. Ob prihodu nujne medicinske pomoči je poškodovanec že plitko dihal, obe zenici sta bili široki in se na svetlobo nista odzivali. Potrebno je bilo umetno predihavanje. Slikanje glave je prikazalo obsežno epiduralno krvavitev. Po operaciji se je poškodovanec kmalu ovedel in je bil brez težav odpuščen iz bolnišnice čez 3 tedne.
Prva pomoč
Glej Prva pomoč pri bolniku z možgansko kapjo ali subarahnoidno krvavitvijo.
Vnetje možganov in možganskih ovojnic (meningitis in encefalitis)
Vzrok za vnetje je prodor virusov, bakterij ali glivic skozi krvno-možgansko pregrado. Pri encefalitisu (vnetju možganov) pogosto najprej nastopi epileptični napad. Sledijo znaki vnetja osrednjega živčevja (glavobol, povišana telesna temperatura, bruhanje, motnja zavesti, otrpel tilnik).
Primer 11
50-letna gospa je postala zmedena, tožila je o glavobolu. Mož je ugotovil, da ima trd vrat in visoko telesno temperaturo, 41 °C, ki je narasla v zadnji uri. Dva dni se je počutila bolj utrujeno. Dal ji je Aspirin® in jo pokril z mokrimi rjuhami. Poklical je reševalno vozilo. Do prihoda reševalcev, 5 minut po klicu, je gospa postala povsem odsotna, zato jo je mož obrnil na bok, v položaj za nezavestnega. Piti ji ni dal ničesar. Temperatura je padla na 39 °C. Mož je povedal reševalcem, da je pred 14 dnevi imela na podlakti klopa, ki je bil že precej velik. Pri odstranitvi se je »zatrgala« klopova glava v koži. Sicer je bila zdrava in ni prejemala nobenih zdravil. V bolnišnici je bila napravljena punkcija možganske tekočine (likvorja), slikovna preiskava možganov (magnetna resonanca) in elektroencefalogram. Potrjena je bila diagnoza klopni meningoencefalitis (vnetje možganov in možganskih ovojnic).
Prva pomoč
Ukrepamo enako kot pri možganski kapi ali popoškodbeni krvavitvi. Bolniku po navodilu zdravnika damo tudi zdravilo proti povišani telesni temperaturi in ga hladimo.
Epilepsija, epileptični napad in epileptični status
Epilepsija je bolezen z različnimi vzroki, vendar pa so posledični napadi enaki za vse vzroke. Po podatkih v literaturi ima okoli 2 % ljudi v življenju vsaj en epileptični napad, kronične oblike epilepsije pa so redkejše (pri okoli 0,5 % prebivalcev). Večinoma so napadi z izgubo zavesti in krči (t. i. napad grand mal – okoli 90 %), v 10 % so epileptični napadi brez krčev.
Epileptični napad je lahko en sam, lahko brez izgube zavesti, lahko omejen na predel, v najhujši obliki pa z izgubo zavesti in hudimi krči. Če napad spremljajo krči, ga imenujemo konvulzivni, brez spremljajočih krčev (npr. zgolj odsotnost in cmokanje) pa napad imenujemo nekonvulzivni epileptični napad.
Pojavijo se lahko tudi psihogeni epileptični napadi ali zgibki, ki jih težko ločimo od pravih epileptičnih napadov ali pa neupravičeno zgibke pripišemo epileptičnim napadom (npr. pri nakaterih oblikah motenj gibanja, kot je npr. Parkinsonova bolezen). Tudi nekatere motnje spanja lahko spominjajo na epileptične napade (npr. narkolepsija, stanje nenadnega napada spanca in izguba mišičnega tonusa ter znaki bizarnega gibanja udov ali pa prenehanje dihanja med spanjem, kar lahko traja tudi več kot 10 sekund in se lahko včasih pojavi tudi več kot 300-krat na noč, kar je lahko posledica prebolele možganske kapi ali pa mehanske ovire pri zelo debelih ljudeh ipd).
Epileptični status pomeni stanje ponavljajočih se epileptičnih napadov, ki trajajo vsaj 30 minut brez vmesnega izboljšanja zavesti.
Vzroki za nastanek epileptičnega statusa:
- poškodba glave,
- tumorji,
- vnetje možganov (encefalitis),
- žilni (možganska kap, krvavitev),
- odtegnitev alkohola ali drog in nekaterih zdravil,
- nejasni.
Prva pomoč
Ko napad mine in se bolnik še ni ovedel, ga namestimo v pravilen položaj za nezavestnega (Slika 12). Poskrbimo, da se ne duši. Laik in zdravstveni delavec (ne zdravnik):
· Iz bolnikove bližine odstrani vse predmete, ki bi ga lahko med napadom poškodovali!
· Glavo mu podpri z mehko in ravno podlago!
· Odpni ovratnik srajce, odveži krvato, ruto, odpni pas na hlačah!
· Ko napad mine, počakaj ob bolniku, dokler si ne opomore in pokliči strokovno pomoč!
Ne stoj in ne čakaj, da bo pomagal kdo drug. Ponovnega napada na terenu ne morete preprečiti ali ustaviti brez zdravil, lahko pa poskrbite, da bo minil brez hujših posledic.
Ne tlačimo bolniku ničesar v usta in mu nasilno ne odpiramo ust!
Primer 12
30-letni moški je nakupoval v trgovini. Nenadoma je zakrilil z rokami in se zgrudil po tleh. Sprva je bil pomodrel v obraz, v vseh udih je imel krče. Z glavo je med napadom večkrat udaril v rob police. Po 30 sekundah so krči popustili, začel je hropsti in hitro dihati. Trgovka, ki je bila najbližje, je s pomočjo gospoda, ki je bil v bližini, bolnika potegnila stran od polic in ga namestila v položaj za nezavestnega, ko je napad minil. Po izgledu je bil urejen fant, imel je kravato. Predno sta ga namestila v položaj za nezavestnega, sta mu odstranila kravato in odpela srajco. Ob napadu se je pomočil, iz ust mu je tekla kri, jezik je imel še vedno med zobmi. Ko je krč popustil, sta sprostila dihalne poti. Po nekaj minutah se je napad ponovil, vendar je bil kratek, le nekaj sekund. Ob prvem napadu, ko je padel, si je tudi poškodoval glavo. Na temenu je imel razpočno rano, iz katere je krvavel. Trgovka je povila razpočno rano na glavi. Dihanje se je počasi normaliziralo, fant ni bil več moder v obraz. Reševalci so ga prepeljali na nevrološko kliniko. Kasneje so izvedeli, da se že 5 let zdravi zaradi epilepije in ima napade večkrat letno, ponavadi ob polni luni. Zdravila jemlje redno.
Primer 13
18-letni fant ima po pripovedovanju matere že 2 leti epileptične napade. Ni še bil pri zdravniku. Povedala je, da se mu je nazadnje to zgodilo, ko je vozil avto. Zastrmel se je predse, pred tem je začel cmokati. Krčev ni opažala. Ta napad naj bi trajal 20 sekund. Bil je tudi pregledan pri psihologu, ker je »vase zaprt fant«. Tudi psiholog je opisal enak napad. Mati je povedala, da nikoli ni imel poškodbe glave in da je vesela, da ni zapeljal s ceste. Ker so bili napadi kratki, ga do sedaj ni peljala k zdravniku. Zanimalo jo je le, kako naj ukrepa, če se bo napad ponovil.
Okvara hrbtenjače
Vzroki za nastanek okvare hrbtenjače so podobni kot pri okvarah/poškodbah možganov, in sicer so okvare zaradi stiskanja hrbtenjače (kompresivne okvare (Slika 16A, B)) ali pa so okvare nekompresivne (Slika 16C).
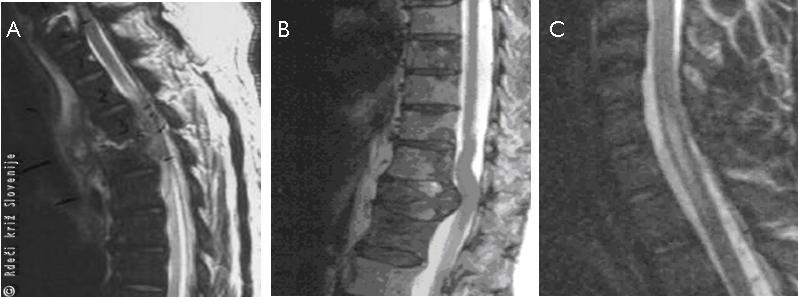
Slika 16
Utesnitvenana okvara hrbtenjače (okvara zaradi zunanjega pritiska):
A – Magnetnoresonančna slika hrbtenjače – gnojno, omejeno vnetje hrbtenjače.
B – Magnetnoresonančna slika zasevka karcinoma prostate v hrbtenici.
C – Neutesnitvena okvara hrbtenjače (okvara hrbtenjače zaradi vnetja, razširjenega osrednjega kanala itd.). Siringomielija – razširjen kanal znotraj hrbtenjače.
Prva pomoč
Pri izbočenju medvretenčne ploščice in pa akutno nastali ohromelosti udov bolnika namestimo v položaj, ki bo povzročal najmanj bolečin. Ničesar mu ne damo piti ali jesti. Če je vzrok poškodba, je potrebna ustrezna imobilizacija (glej poglavje 20). Pokličemo strokovno pomoč.
Nenadne bolezni živcev, prenosa med živci in mišicami ter mišic
Te bolezni se pojavijo redko, vendar pa je včasih potrebno naglo ukrepanje, da ne pride do življenjsko ogrožajočega stanja.
Poliradikulonevrtitis
Na to bolezen, ki je sicer redka (0,5 bolnikov/100.000 prebivalcev), pomislimo, kadar se bolniku postopno in hitro prične slabšati mišična moč, najpogosteje v spodnjih udih, in je pred nekaj dnevi, lahko tudi do tri tedne nazaj, prebolel blago vnetje zgornjih dihal (npr. običajen prehlad). Vzrok je lahko tudi cepljenje ali pa pik insekta, včasih tudi tumor. Natančnega mehanizma nastanka bolezni ne poznamo, telo prične proizvajati protitelesa, ki se vežejo na določena, nezaželena mesta v perifernih živcih in preprečijo prenos impulzov po živcih. Prizadeti so tudi živci, ki skrbijo za dihalne mišice in bolnik lahko zelo hitro preneha dihati. Lahko so okvarjeni tudi možganski živci. Prizadetost avtonomnega živčevja je lahko vzrok za zastoj srca, vendar je to zelo redko.
Prva pomoč
Potrebna je nujna obravnava v bolnišnici. Če nastopi naglo poslabšanje in motnja dihanja, bolnika umetno predihavamo, drugi posebni ukrepi pa niso potrebni.
Primer 14
69-letna bolnica je bila s sestro na potovanju po Evropi s klimatiziranim avtobusom. Stalno je smrkala. Razen povišanega krvnega tlaka ni imela težav.
Teden dni po potovanju je začutila mravljince v nogah in počutila se je neobičajno utrujeno. Napotena je bila na pregled v nevrološko ambulanto, kjer je bila takoj pregledana, saj je še komaj hodila. Napotena je bila na slikanje glave, ker je nevrolog posumil na možgansko kap v področju možganskega debla. Na preiskavo je čakala pol ure, v tem času pa se je nemoč v nogah tako poslabšala, da ni mogla več hoditi. Na poti do rentgenskega oddelka je pričela čedalje težje dihati in postala je močno zaspana. Tudi z rokami skoraj ni mogla več gibati. Uro po sprejemu je prenehala dihati in potrebno je bilo umetno predihavanje. Na aparatu za umetno predihavanje je bila skoraj dva meseca. Popolnoma pa se je bolnica pozdravila šele po letu dni, ko je bila nato še v bolnišnici za rehabilitacijo.
Miastenija gravis
Vzrok za nastanek te redke, vendar kronične bolezni (v Sloveniji se letno pojavi pri 10 osebah) ni jasen, motnja pa nastopi zaradi motenega prenosa električnih impulzov na živčno-mišičnem stiku. Osnovni simptom je utrudljivost mišic pri ponavljajočih se gibih. Občasno lahko nastane tudi motnja dihanja zaradi utrudljivosti dihalnih mišic. Najpogosteje se bolezen pojavi v starosti med 20 in 40 let, pogosteje pri ženskah. Najhujše oblike, pri katerih so prizadete tudi dihalne mišice, so redke. Odpoved dihanja ponavadi sledi kasneje pri tistih bolnikih, pri katerih je diagnoza že poznana in se jim stanje postopno slabša. Pri dotlej neodkritih bolnikih najhujših oblik ne zasledimo, ko se pojavijo šele prvi simptomi. Pri takih bolnikih tudi ni potrebno urgentno ukrepanje. Bolniki z novonastalo boleznijo največkrat tožijo o utrudljivosti, imajo dvojne slike, včasih motnje požiranja, kar pa se izboljša, če počivajo. Zdravimo z zdravili, ki preprečujejo hujšo utrudljivost mišic.
Prva pomoč
Potrebna je nujna obravnava v bolnišnici.
Če nastopi naglo poslabšanje in motnje dihanja, bolnika umetno predihavamo, drugih posebnih ukrepov ni.
Primer 15
30-letna bolnica je opravila že veliko preiskav, ker je pri pogledu v desno, npr. ko je vozila avto, imela dvojni vid. Ko se je odpočila, so dvojne slike izginile. Pri pregledu niso ugotovili posebnosti, tudi dvojnih slik ne. Na ukaz, da dalj časa gleda v smer, kjer so se ji običajno pojavile dvojne slike, pa so opazili, da je bolnica pričela škiliti. Posumili so na lokalizirano obliko bolezni živčno-mišičnega prenosa. Po preiskavah so bolezen potrdili, zdravila, ki jih sedaj prejema, zadoščajo, da je brez težav.
Primer 16
20-letna bolnica je opazila, da se je vsakič, ko je obešala perilo, utrudila. Roki sta ji kar padli, če ju je poskušala zadržati v zraku. Ko se je odpočila, je bilo bolje in je spet za krajši čas lahko nadaljevala z obešanjem perila. Vendar pa je zadnje dni tudi težje požirala. Če je dalj časa gledala, je imela »težki« veki, ki sta ji »padali«. Občasno je imela dvojni vid. Zjutraj, če je bila spočita, pa ni imela težav. Ponavadi so bile te težave popoldne in proti večeru.
S preiskavami so ugotovili, da ima bolnica miastenijo gravis. Sprva so zdravila zadoščala, vendar pa je ob blažjem prehladu kljub zdravilom prišlo do poslabšanja. Ni mogla več požirati, z dihanjem ni imela težav, z rokami pa je bila nemočna. Tudi hodila je z velikim naporom. Sprejeta je bila v bolnišnico in po nekaj urah se je stanje tako poslabšalo, da ni mogla več samostojno dihati. Potrebno je bilo kratkotrajno umetno predihavnje (nekaj dni). Po zamenjavi zdravil se je bolezensko stanje umirilo, vendar pa se je hitro utrudila. Po 10-letnem spremljanju in ob sedanjih zdravilih se bolnici motnja dihanja ni več ponovila.
Nenadne bolezni mišic
Polimiozitis – obolenje mišic se ponavadi začne sorazmerno naglo. Bolnik opazi, da ne more vstati s stola ali hoditi po stopnicah, pojavi pa se lahko tudi motnja požiranja. Včasih je prisoten tudi izpuščaj (dermatomiozitis). Bolezen lahko postopno napreduje in je v 25–30 % tudi smrtna, največkrat zaradi motnje dihanja.
Prva pomoč pri bolniku s polimiozitisom/dermatomiozitisom
Potrebna je nujna obravnava v bolnišnici.
Če nastopi naglo poslabšanje in motnja dihanja, bolnika umetno predihavamo, drugih posebnih ukrepov pa ni.
Bolezni mišic so lahko tudi posledica motenega delovanja ščitnice ali pa spremenjene ravni kalija v krvi, kar tudi lahko privede do mišične nemoči, redko do motnje dihanja. Ukrepamo enako kot pri polimiozitisu/dermatomiozitisu.
Vrtoglavica
Tudi s stanjem, ki ga opišemo kot nenadno vrtenje osebe v prostoru ali prostora okoli osebe, se bomo srečali pogosto, podobno kot s sinkopo. Pojavi se lahko kadar koli, običajno pri nagli spremembi položaja telesa. Osebi se začne nenadoma močno vrteti, pogosto tudi bruha. Ustreza ji samo, če na miru leži. Takoj, ko poskuša vstati, se vrtoglavica v začetku ponovi. Včasih bolniki povedo, da so pred kratkim preboleli prehlad. Okvarjene so lahko strukture 8. možganskega živca, ki skrbi za sluh in ravnotežje ali pa možgansko deblo, mali možgani ali del velikih možganov.
Vrtoglavica se deli na:
· otogeno (zaradi okvare ravnotežnega organa v ušesu);
· toksično (motnja zaradi vinjenega stanja, pri prevelikem odmerku prepovedanih drog, nekaterih zdravil itd.);
· morsko bolezen;
· psihogeno (histerični napadi vrtoglavice);
· očesno (zaradi dvojnega vida);
· obtočilno (zaradi motnje v krvnem obtoku, npr. pri prehodni možganski kapi);
· neoplastično (tumorske spremembe v področju možganskega debla);
· nevrološko (pri multipli sklerozi, poškodbah baze lobanje, epileptičnih napadih, vnetju možganov);
· hematogene (pri tumorjih krvnih telesc, ki prizadenejo ravnotežni organ).
Pri osebi, ki se ji močno vrti, opažamo spontano beganje zrkel sem ter tja, lahko tudi vrtenje zrkel.
Prva pomoč
Nikakor osebe ne smemo dvigovati, ker sprožimo poslabšanje in še hujšo vrtoglavico. Bolnika poskušamo pomiriti, saj je ponavadi vznemirjen. Če bruha, ga obrnemo na bok. Pokličemo zdravnika ali pa naročimo reševalni prevoz. Bolnika morata pregledati otorinolaringolog ali nevrolog.
Primer 17
77-letna gospa se je zdravila zaradi srčnega popuščanja in visokega krvnega tlaka. Hčerka jo je pogosto poklicala po telefonu in povprašala, kako se počuti. Tega dne je klic zamudila in gospa je zaspala na fotelju. Ko je zazvonil telefon, je naglo vstala, takrat pa se ji je močno zavrtelo. Padla je po tleh, večkrat je bruhala. Ker se mati ni javila na telefon, so prišli v njeno stanovanje reševalci. Gasilci so morali razbiti ključavnico. Gospa je ležala na tleh, bila je pobruhana, vendar pri zavesti. Hčerka je opazila, da se ji zrkli sami od sebe vrtita. Reševalci so gospo previdno preložili na nosila. Po nekaj dneh je bila gospa ponovno sposobna samostojno hoditi.
Literatura
1. Kalinšek I. Nujna medicinska pomoč. Ljubljana: Dopisna delavska univerza Univerzum; 1984.
2. Grad A, Mesec A, Meglič B, ur. Urgentna nevrologija. Združenje nevrologov Slovenije in Klinični oddelek za nevrologijo, Klinični center Ljubljana; 2003.
3. Adams HP jr, Del Zoppo GJ, von Kummer R. Management of stroke: a practical guide for prevention, evaluation and treatment of acute stroke. 2nd ed. Proffesional communications, Inc; 2002.
4. Švigelj V. Resuscitation in neurological and neursourgical patients. V: Bručan A, Gričar M, ur. Urgentna medicina: izbrana poglavja. 2. Slovensko združenje za urgentno medicino, Portorož; 1996. p. 5–28.
5. Švigelj V. Obravnavanje bolnikov z možgansko kapjo na terenu. Med Razgl 2002; 41: 201–10.
6. Švigelj V, Meglič B, Grad A. Možganska kap in tromboliza - vloga urgentne službe. V: Bručan A, Gričar M, Klančar S, et al, ur. Urgentna medicina: izbrana poglavja 4. Slovensko združenje za urgentno medicino; 1998. 253–63.
7. Švigelj V. Možganska kap. V: Bručan A, Gričar M, Klančar S, et al, ur. Urgentna medicina: izbrana poglavja 7. Slovensko združenje za urgentno medicino; 2001. 127–34.
8. Švigelj V. Fibrinolitično zdravljenje akutne ishemične možganskožilne kapi. V: Tetičkovič E, Žvan B, ur. Sodobni pogledi na možganskožilne bolezni. Maribor: Obzorja; 2003. p. 111–8.
9. Švigelj V. Zdravljenje spontane znotrajmožganske krvavitve z rekombinantnim aktiviranim faktorjem VII. V: Tetičkovič E, Žvan B, ur. Sodobni pogledi na možganskožilne bolezni. Maribor: Obzorja; 2003. p. 119–25.
