Uvod
Urgentna stanja, ki sodijo na področje otorinolaringologije, so nevarna in zahtevajo hitro in pravilno ukrepanje. Čeprav je potrebno naglo ukrepati, si vseeno vzemimo najprej nekaj trenutkov za razmislek.
Zaradi didaktičnih razlogov in večje razumljivosti ta učbenik obravnavana samo urgentna otorinolaringološka stanja, razdeljena po področjih in vzrokih, ki so jih povzročili.
Uho
Uho delimo na zunanje uho, ki ga sestavljata uhelj in zunanji sluhovod, na srednje uho, ki ga tvorita bobnič in votlina srednjega ušesa ter tri slušne koščice, in notranje uho. Notranje uho je sestavljeno iz slušnega dela – polžka ter ravnotežnega dela, ki ga tvorijo trije polkrožni kanalčki. Obrazni živec poteka skupaj s slušnoravnotežnim živcem v notranjem sluhovodu, po izstopu iz njega pa potuje po medialni steni srednjega ušesa in mastoida vse do izstopa na vrat skozi stilomastoidni foramen.
Zvok, valovanje zraka, se prenaša skozi sluhovod preko bobniča v srednje uho. Zaradi razlike v površini bobniča in ovalnega okenca ter gibanja slušnih koščic se zvok okrepi. Zadnja slušna koščica v verigi, imenovana stremence, prenese valovanje na tekočino v notranjem ušesu – polžku, kar je prevodni (konduktivni) del slušne poti. V notranjem ušesu – polžku je tekočina, ki preko posebno nežne opne spremeni položaj tankih odrastkov na vrhu zaznavnih – lasastih celic notranjega ušesa. Lasaste celice v svojih bazalnih delih spremenijo ta dražljaj v električne tokove, ki se nato preko slušnega živca in preko mnogih povezav v možganih prenesejo v posebno področje v možganski skorji, kjer zvok zaznamo. Ves del slušne poti od gibanja tekočine dalje, spremembe njenega gibanja v elektriko in njeno potovanje do slušnega centra imenujemo zaznavno (senzorinevralno) slušno pot.
Poškodbe
Poškodbe uhlja
Uhelj je zaradi svojega položaja izpostavljen različnim poškodbam, predvsem mehaničnim, toplotnim in redkeje kemičnim. Med mehanične poškodbe sodijo odrgnine, raztrganine, vreznine, zmečkanine ter popolna ali delna amputacija uhlja. Ugrizne in vbodne rane so na uhlju redke. Poškodbi uhlja je lahko pridružena tudi poškodba sluhovoda in/ali srednjega ušesa ter glave.
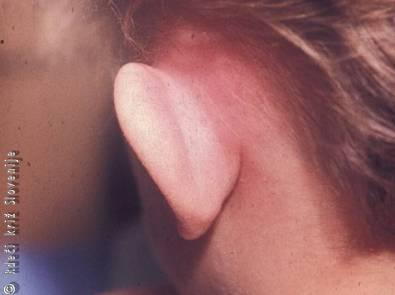
Značilna mehanična poškodba uhlja je othematom (othaemathoma (Slika 1)). Pri tej poškodbi se koža skupaj s perihondrijem, na katerega je tesno prirasla, loči od uheljnega hrustanca. V tako nastali prostor se zlije kri. Krvavkasta tekočina v othematomski votlini se lahko kasneje spremeni v otserom (othseroma) ali pa se celo zagnoji. Kljub temu, da uhelj ne sodi med vitalne organe, je njegov izgled zelo opazen in za bolnike pomemben. Še posebej moramo biti pozorni na vhod v sluhovod, saj poškodbe uhlja nemalokrat vodijo do stenoz ali celo obliteracij sluhovoda, s tem pa do naglušnosti prevodnega tipa, in na sekundarne holesteatome sluhovoda, ki jih lahko kasneje odpravimo le z večjim operativnim posegom.
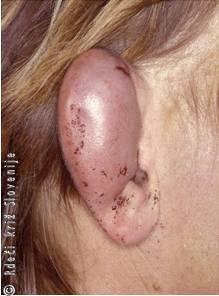
Slika 1
Othematom.
Prva pomoč
Prva pomoč pri poškodbah uhlja je enaka kot pri poškodbah kože in hrustančnih predelov drugje na telesu. Na terenu glede na mehanizem poškodb ocenimo rano in resnost poškodbe. Zaustavimo krvavitev, preprečimo širjenje in dodatno kontaminacijo s čisto (sterilno) prevezo. Zmanjšamo bolečino, poškodovancu ne damo piti in jesti. Konzervativno zdravimo le manjše rane. Rano očistimo, sterilno obvežemo in prevezujemo ter dajemo obkladke z antiseptičnimi sredstvi ali z že pripravljenimi oblogami za rane (glej poglavje 24). Robove razpočnih ranic približamo (adherentni trak, kožne sponke, šivi). Vse večje poškodbe uhljev naj bi dokončno oskrbel otorinolaringolog.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo po pregledu uhlja, sluhovoda, bobniča ter področij okoli uhlja ocenil razsežnost poškodbe in odstranil odmrlo tkivo ter rano zašil. Pri dokončni oskrbi othematoma je potrebno na mestu, kjer se je zbrala tekočina, narediti drenažni eksciziji kože in hrustanca, namestiti dren, kompresijsko povezati uhelj in dodati sistemsko antibiotično zdravljenje.
Poškodbe sluhovoda
Poškodbe sluhovoda so lahko pridružene poškodbam uhlja, srednjega ušesa in/ali glave ali pa jih najdemo kot izolirane poškodbe. Kadar jih povzroči drezanje predmetov v sluhovodu (vatirane paličice, vejice, kosi žice ipd.), so lahko združene tudi s poškodbami bobniča in koščic srednjega ušesa. Bolniki navajajo bolečine v ušesu, krvavkast iztok iz njega in izgubo sluha, ki lahko nastopi le zaradi zamašitve sluhovoda s krvjo. Če je prisotna vrtoglavica, nesimetričnost obraza, hudo šumenje v ušesu, slabost, moramo takoj posumiti na obsežnejšo poškodbo senčnice in njene vsebine. Glede na mehanizem poškodbe in bolnikove težave ter izid otoskopije se odločimo za morebitne nadaljnje diagnostične postopke, ki nam omogočijo oceno razsežnosti poškodbe. Pri oceni poškodbe kostnega dela sluhovoda je CT temporalne kosti nepogrešljiv. Ločimo poškodbe mehkih delov sluhovoda (poškodbe hrustanca in kože) ter poškodbe kostnega dela sluhovoda.
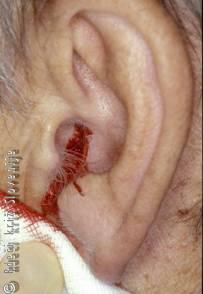
Slika 2
Krvavitev iz sluhovoda pri vzdolžnem zlomu temporalne kosti.
Prva pomoč
Če opazimo krvav iztok iz sluhovoda ali poškodovanec navaja bolečine v ušesu ter slabši sluh, uho le sterilno pokrijemo in poškodovanca napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo očistil sluhovod do bobniča, pogosto ob pomoči mikroskopa, ocenil obsežnost poškodbe, odstranil trajno poškodovane dele sluhovoda, pritrdil preostala še funkcionalna tkiva in v sluhovod vstavi trak z antibiotičnim mazilom. Na rednih kontrolnih pregledih bo opravljal toalete, menjaval trak ter tako skušal preprečiti nastanek stenoze ali atrezij sluhovoda. Pogosto se bo odločil tudi za sistemsko antibiotično zdravljenje.
Poškodbe srednjega ušesa
Na poškodbe bobniča in koščic srednjega ušesa posumimo, kadar opazimo krvavkast iztok iz ušesa ali če poškodovanec navaja bolečine v ušesih in da se mu je nenadoma poslabšal sluh. Ločimo barotravme srednjega ušesa, pri katerih pride zaradi delovanja prevelikega tlaka na bobnič do izliva krvi vanj ali celo do njegovega raztrganja, ter neposredne poškodbe, ki nastanejo zaradi delovanja sile neposredno na bobnič in/ali koščice srednjega ušesa.
Ocena poškodbe bobniča je pogosto težavna. Pomembno je, da nanjo posumimo ob anamnestičnih podatkih poškodovanca (slabši sluh, bolečine v ušesih, šumenje v ušesih), čeprav mehanizem poškodbe ni popolnoma jasen. Zgodi se, da se poškodovanci ne spomnijo v celoti dogodkov po nezgodi. Možno je, da jim je glava hitro zanihala in da so z ušesom nevede zadeli ob predmet (naslanjač, zračna blazina ipd.). Pri otoskopiji lahko vidimo cel bobnič s poudarjenimi žilicami, bobnič, pokrit s krvjo ali pa raztrganino bobniča.
Prva pomoč
Uhelj sterilno pokrijemo, odsvetujemo usekovanje obeh nosnic hkrati ter pihanje zraka v zatisnjen nos. V sluhovod ne sme vstopiti voda. Poškodovanca napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo najprej natančno pregledal bobnič, njegovo pomičnost in ocenil sluh. V primerih, ko je prišlo do raztrganine bobniča z uvihanimi robovi, bo v nekaj urah s pomočjo mikroskopa naravnal uvihane ostanke bobniča in jih utrdil. Po repoziciji bobniča je potrebno omogočiti dobro delovanje Evstahijeve cevi.
V primeru, da se bobnič ne zaceli in/ali da je prišlo tudi do poškodbe slušnih koščic, kar se lahko pokaže šele nekaj mesecev po poškodbi, sledi programska operacija (timpanoplastika z osikuloplastiko slušnih koščic).
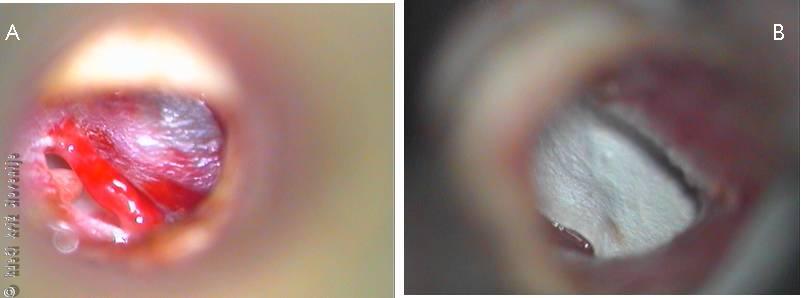
Slika 3
A – Raztrganina bobniča.
B – Stanje po reponiranju strganih robov bobniča in kritja s silastikom.
Primer 1
V urgentno otorinolaringološko ambulanto je prišel bolnik, star 21 let. Povedal je, da je med igranjem rokometa prejel močan udarec z žogo v desno uho. Močno ga je zabolelo v ušesu, opazil je malo krvavkastega iztoka iz ušesa, opaža slab sluh in šumenje v poškodovanem ušesu. Pri otoskopiji je bilo ugotovljeno, da ima nekaj krvi v sluhovodu in večjo raztrganino bobniča v njegovi zadnji polovici. Robovi preostanka bobniča so bili podpluti in uvihnjeni. Preiskava sluha je pokazala prevodno izgubo sluha. Bolnik je bil operiran v lokalni anesteziji. S pomočjo mikroskopa je bilo potrebno naravnati robove bobniča. Dobil je anemizirajoče nosne kapljice in prepoved usekovanja obeh nosnic hkrati ter močenja desnega sluhovoda. Pet tednov po poškodbi so odstranili tamponado in pri pregledu ugotovili, da je bobnič siv, v zadnji polovici še rahlo atrofičen. Sluh je bil po odstranitvi tamponade enak kot pred poškodbo.
Poškodbe notranjega ušesa
Notranje uho je zelo občutljiv, sicer anatomsko dobro zaščiten organ, ki je lahko poškodovan ob:
· prelomu senčnične kosti,
· pretresu labirinta (tudi brez pretresa možganov),
· barotravmi notranjega ušesa,
· kesonski bolezni,
· akustični travmi.
Prizadeti sta obe funkciji notranjega ušesa, sluh in ravnotežje. Tovrstne poškodbe so zaradi tesne anatomske povezanosti z obraznim živcem pogosto združene s periferno parezo ali paralizo obraznega živca.
Zlom senčnične kosti
Pri hujših poškodbah glave so pogosti zlomi senčnice, kjer lahko pride do poškodb zunanjega, srednjega in tudi notranjega ušesa. Na terenu posumimo na te vrste poškodb glede na mehanizem poškodbe, slabše celotno stanje poškodovanca, ob znakih poškodbe v okolici ušesa, krvavem ali bistrem iztoku iz ušesa, vrtoglavici, spontanem nistagmusu, bruhanju, asimetriji gibanja obraza in slabšem sluhu (lahko tudi gluhoti). Samo poškodbe temporalne kosti so redke, pogosto so združene z zlomi priležečih delov lobanje.
Zlomi senčnice so lahko:
· Vzdolžni (longitudinalni) zlomi so pogostejši. Pri njih poteka prelomna črta vzporedno z osjo piramide. Pri teh prelomih ostane koščena kapsula labirinta običajno nepoškodovana. Bobnič je najpogosteje raztrgan, vidne so raztrganine kože sluhovoda na mestih preloma kostnega dela sluhovoda. Bobnič lahko tudi modrikasto proseva zaradi izliva krvi v votlino srednjega ušesa (hematotimpanon).
· Prečni (transverzalni) zlomi, pri katerih so opazni predvsem znaki poškodbe labirinta. Pri poškodovancu najdemo oglušelost na prizadeti strani, nistagmus, vrtoglavico, bruhanje in periferno parezo obraznega živca. Znaki poškodb zunanjega sluhovoda ali bobniča v večini primerov niso vidni. Pogosto je viden izliv krvi v srednje uho (hematotimpanon).
Prva pomoč
Prelomi temporalne kosti so pogosti pri bolnikih z zlomljeno lobanjsko bazo. Redko jih najdemo samo kot edini zlom. Najpogosteje so poškodovanci nezavestni zaradi poškodb, ki ogrožajo življenje, zato jih napotimo na intenzivni travmatološki oddelek. CT slikanje glave in senčnične kosti razkrije tovrstne poškodbe. Pri oskrbi teh poškodovancev so ukrepi prve pomoči enaki kot veljajo za bolnike s hudo politravmo. Redkeje, kadar poškodovanec nima nobenih drugih poškodb, ga travmatolog takoj napoti k otorinolaringologu. Budnega bolnika pomirimo, rane sterilno prekrijemo, pomagamo mu, da izpljune izbljuvano vsebino in ga čimprej napotimo k zdravniku.
Strokovna oskrba in zdravljenje
Z otoskopskim pregledom otorinolaringolog oceni stanje sluhovoda in bobniča. Sledi pregled sluha, ravnotežja in delovanja posameznih vej obraznega živca. Pri paralizah obraznega živca, ki so nastopile neposredno po poškodbi, je potrebna operativna dekompresija obraznega živca in njegova rekonstrukcija, takoj ko to dopušča splošno stanje bolnika. Kasneje nastale pareze obraznega živca, ki naj bi bile predvsem posledica otekline ter poškodbe tkiv v neposredni okolici obraznega živca, zdravimo le konzervativno z zdravili proti vrtoglavici in otekanju ter vitamini, v primeru okužbe pa z antibiotiki. V posamičnih primerih se odločamo tudi za pozno operativno dekompresijo.
Pretres labirinta
Pretres kožnosluzničnega dela notranjega ušesa nastane zaradi močnega pretresa glave, ki povzroči mikrotravme občutljivih struktur notranjega ušesa, predvsem na drobnem žilju ter posledične funkcionalne okvare. Ob močnih poškodbah lahko pride tudi do neopaznih raztrganin kožnega labirinta. Lahko je združen s pretresom možganov ali pa ne. Če gre samo za pretres labirinta, najdemo: naglušnost ali gluhoto, šumenje v ušesu, vrtoglavico in celo spontani nistagmus. Otoskopski izvid je običajno brez posebnosti.
Prva pomoč
Poškodovanca pomirimo, če bruha mu pomagamo, da izpljune izbruhano vsebino. Pogosto mu je lažje, če leži. Bolnika pospremimo k zdravniku, kjer mora slediti rentgenska diagnostična obdelava glave zaradi izključitve poškodb kosti glave in čimprejšnji pregled v otorinolaringološki ambulanti.
Strokovna oskrba in zdravljenje
Po natančnem otorinolaringološkem pregledu s funkcionalnimi diagnostičnimi preiskavami ocenimo stanje slušnega in ravnotežnega dela notranjega ušesa, ocenimo delovanje obraznega živca in umestimo šum. Hospitaliziramo le močno prizadete bolnike s hudimi motnjami ravnotežja, s srednjo ali hudo izgubo sluha ter oglušele. Predpišemo zdravila za izboljšanje prekrvitve, preprečevanje otekanja ter vitamine.
Barotravma notranjega ušesa
Poškodba notranjega ušesa zaradi delovanja previsokega ali prenizkega pritiska je pogosto pridružena barotravmi srednjega ušesa. Spremenjen hidrostatični tlak v tekočini notranjega ušesa povzroči okvaro sten kožnega labirinta, drobnih žilic ali dlačnic v notranjem ušesu. Do tovrstnih poškodb pride pri nenadni močni spremembi tlaka (letenje, potapljanje, skoki s padalom). Težave poškodovancev, klinična slika, otorinolaringološki pregled in pražni tonski avdiogram (ADG) ter bitermalni frekvenčni vestibulogram (VTG) izvida sta podobna kot pri pretresu labirinta, prav tako prva pomoč in dokončna oskrba.
Kesonska bolezen notranjega ušesa
Tovrstna poškodba notranjega ušesa je posledica zamašitve končnih drobnih žilic v notranjem ušesu. Pri prehitri dekompresiji telesa se raztopljeni plini ne morejo izločati počasi, ampak se izločijo hitro v obliki malih mehurčkov. V klinični sliki lahko najdemo ločene okvare slušnega dela notranjega ušesa in/ali okvare ravnotežnega dela notranjega ušesa. Poškodovanec je pogosto prizadet, preplašen, bruha in mu je slabo, lahko pa so okvarjeni tudi drugi deli telesa.
Prva pomoč
Vsi potapljači morajo biti poučeni o tovrstnih poškodbah in morajo vedeti, kje se nahaja najbližja dekompresijska komora, kjer lahko, v primeru kesonske bolezni, poškodovanca ponovno umetno »potopijo« in ga nato počasi dekompresirajo. Kadar ni dekompresijske komore ali v primeru, da so po dekompresiji težave še prisotne, je potrebno bolnika napotiti v bolnišnico. V primerih, ko ima poškodovanec le znake kesonske bolezni notranjega ušesa, ga napotimo k otorinolaringologu. Kadar prevladujejo nevarnejše, obsežnejše poškodbe, poškodovanca napotimo k travmatologu, otorinolaringolog pa se bo v zdravljenje vključil kasneje.
Strokovna oskrba in zdravljenje
Tovrstne poškodbe notranjega ušesa zdravimo tako kot nenadno izgubo sluha neznanega izvora ali akustično travmo. Med hospitalizacijo poškodovanec prejema zdravila za izboljšanje prekrvitve, preprečevanje otekanja, stimulatorje osrednjega živčevja in blaga pomirjevala.
Akutna akustična travma
Akutna akustična travma je poškodba notranjega ušesa zaradi premočnih zvočnih dražljajev. Povzroči jo lahko glasen zvok ali močan pok.
Anamneza je jasna, poškodovanci po izpostavljenosti hrupu ali poku tožijo zaradi naglušnosti ali gluhote in polnega občutka v ušesu. Pridružena je lahko slabost, le redko navajajo vrtoglavico. Otoskopski izvid je običajno brez posebnosti. Pri akumetrični meritvi ugotovimo zaznavno izgubo sluha ali skoraj popolno gluhost na eno uho.
Prva pomoč
Potrebna je čimprejšnja napotitev k otorinolaringologu, ki se, predvsem glede na čas, ki je minil od poškodbe in stopnjo prizadetosti notranjega ušesa, odloči za hospitalizacijo.
Strokovna oskrba in zdravljenje
Zdravljenje in kasnejši postopki so enaki kot pri zdravljenju kesonske bolezni ali pretresu labirinta oziroma nenadni izgubi sluha neznanega izvora.
Tujki v sluhovodu in srednjem ušesu
Razen pri otrocih, ki večinoma tajijo vnos tujka v sluhovod, bolniki večinoma natančno opišejo tujek. Bolniki tožijo zaradi bolečin v sluhovodu, slabšega sluha in pogosto krvavkastega izcedka iz sluhovoda. Običajno se tujki pri otoskopiji vidijo, lahko pa se zgodi, da so pokriti s krvjo ali oteklo kožo sluhovoda. Koža sluhovoda je praktično v neposrednem stiku s perihondrijem in periostom, tako da njeno draženje s tujkom ali nepravilno drezanje pri poskusu odstranitve tujka hitro povzročijo otekanje, hude bolečine in zaprtje sluhovoda.
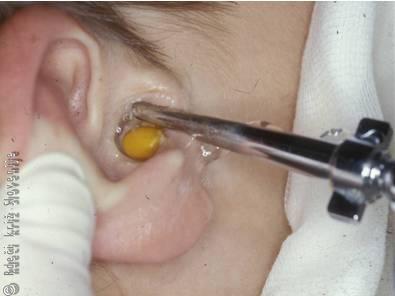
Slika 4
Spiranje tujka iz sluhovoda.
Prva pomoč
Za takojšnjo odstranitev tujka iz sluhovoda s spiranjem se odločimo le v primerih, ko bolnik ne navaja močnih bolečin in krvavitev ni vidna, ter v primerih, ko glede na anamnezo lahko sklepamo, da bo odstranitev tujka lahka. Preveriti moramo tudi, da ni drugih kontraindikacij za spiranje sluhovoda (kronična vnetja srednjega ušesa, predhodne operacije in poškodbe srednjega ušesa). Za spiranje sluhovoda uporabljamo le destilirano ali sterilno vodo, ogreto na telesno temperaturo. Paziti moramo, da s konico brizgalke ne poškodujemo stene sluhovoda, da curek vode usmerimo proti zadnji zgornji steni sluhovoda in končno, da tujka ne potisnemo še bolj v globino. Po odstranitvi tujka je potrebno bolnika otoskopirati ter oceniti stanje sluhovoda in bobniča. Če z nekaj poskusi ne uspemo odstraniti tujka in se pojavijo bolečine v sluhovodu, prenehamo s spiranjem in bolnika napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo tujek iz sluhovoda izvlekel, pogosto bo pri tem uporabil mikroskop. Če tujka ne uspemo odstraniti skozi svetlino sluhovoda, se odločimo za operativno odstranitev tujka iz sluhovoda z retroavrikularnim pristopom. Po odstranitvi tujka pregledamo še bobnič. Če je vidna poškodba bobniča in je tujek viden v srednjem ušesu, izvedemo timpanoskopijo ter odstranimo tujek.
Vnetja
Vnetja zunanjega ušesa
Vnetje pohrustančnice uhlja (perichondritis auriculare) nastane zaradi širjenja kožnega vnetja v globino. Tovrstno vnetje lahko nastane tudi po poškodbi ali po operacijah, pri katerih je rez potekal preko uhlja.
Bolezenska znamenja so izrazita. Uhelj močno oteče, izgubi svojo običajno obliko, pordi in izgubi upogljivost. Lahko se pojavijo tudi ognojki na uhlju, pridružene so močne bolečine. Bolniki imajo pogosto tudi znake sistemskega vnetja. Zaradi prizadetosti hrustanca lahko pride do hudega zmaličenja uhlja.
Prva pomoč
Uhelj sterilno pokrijemo, bolniku damo analgetike in ga napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo v področni anesteziji opravil incizije in kontraincizije kože in hrustanca, odstranil mrtvino in granulacijsko tkivo. Uhelj bo namazal z antibiotičnim mazilom in ga sterilno pokril. Dodal bo antibiotik širokega sprektra. Sledijo pogoste kontrole ter dodatne toalete vnetega uhlja.
Ognojek v sluhovodu
V hrustančnem delu sluhovoda ima koža še vse dodatne strukture (dlačice, lojnice, znojnice), zato v tem delu sluhovoda pogosto pride do nastanka ognojka (furunculus meatus acusti externi). Bolnik toži zaradi močnih bolečin v sluhovodu, tiščanja v ušesu in slabega sluha. Običajno je že poteg uhlja navzgor in navzad, kar opravimo pred otoskopijo, zelo boleč. Tudi vstavitev otoskopa v nekaterih primerih sploh ni mogoča. V primeru, da je prišlo že do spontane perforacije ognojka, je prisoten gnojno krvav iztok iz sluhovoda. Sistemski znaki vnetja so redko pridruženi.
Prva pomoč
Bolniku vhod v sluhovod sterilno pokrijemo, prejme analgetik in napotimo ga k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo v topični ali področni anesteziji opravil incizijo ognojka, odstranil gnoj in odmrlo tkivo ter v sluhovod vstavil antibiotični trak. Bolnik bo prejel sistemski antibiotik širokega spektra. Izogibati se bo moral trdi hrani in dodatnemu žvečenju. Potrebne so redne kontrole za dodatno odstranjevanje gnoja in mrtvine.
Nekrotizirajoče vnetje zunanjega sluhovoda
Hudo vnetje zunanjega sluhovoda, ki ga v večini primerov povzroča bakterija Pseudomonas aeruginosa, pri bolnikih z diabetesom ali z motnjami imunskega sistema, imenujemo maligno ali nekrotizirajoče vnetje zunanjega sluhovoda (otitis maligna externa/otitis externa necrotisans). Pri omenjeni skupini bolnikov in pri trdovratnem vnetju sluhovoda, ki se ne izboljšuje po običajnem področnem zdravljenju in je združeno s hudimi bolečinami, moramo pomisliti na tovrstno hudo vnetje sluhovoda, ki se pogosto konča s smrtjo bolnika.
Bakterija povzročiteljica ima pri manj odpornih bolnikih sposobnost izjemno hitrega širjenja skozi anatomske prostore v hrustancu sluhovoda ter skozi stik med hrustančnim in kostnim delom sluhovoda. V nekaj dnevih se lahko vnetje razširi v obžrelni prostor in na možgansko bazo.
Pri otoskopskem pregledu bo sluhovod izpolnjen z ranljivimi granulacijami. Sam pregled bo zelo boleč. Pogosto je pri palpaciji boleče področje pod uhljem in za ramusom mandibule. Skoraj vedno so prisotni sistemski znaki vnetja in splošna prizadetost bolnika.
Prva pomoč
V primeru suma na tovrstno vnetje zunanjega sluhovoda je potrebno uvesti analgetike in bolnika čimprej napotiti k otorinolaringologu.
Strokovna oskrba in zdravljenje
Nemudoma je potrebno pričeti intravensko antibiotično zdravljenje glede na pričakovanega povzročitelja. V splošni anesteziji odvzamemo bris sluhovoda, opravimo toaleto sluhovoda, odstranimo granulacije iz sluhovoda, odstranimo odmrli hrustančni in kostni del sluhovoda ter vstavimo antibiotiči trak v sluhovod. Sledi usmerjeno sistemsko in področno antibiotično zdravljenje. Z rentgenskim scintigrafskim slikanjem je potrebno izključiti osteomielitis senčnične kosti. Omenjene toalete v splošni anesteziji ponavljamo.
Vnetja srednjega in notranjega ušesa
Zapleti in širjenje akutnih in kroničnih vnetij srednjega ušesa, predvsem holesteatomskega vnetja srednjega ušesa, sodijo v takojšnjo oskrbo otorinolaringologa. V grobem ločimo zaplete širjenja vnetij srednjega ušesa na zunaj- in znotrajlobanjske.
Zunajlobanjski zapleti širjenja akutnega gnojnega vnetja srednjega ušesa
Najpogostejši zunajlobanjski zapleti širjenja vnetja srednjega ušesa so mastoiditis, periferne ohromitve obraznega živca in vnetje notranjega ušesa. Med redkejše zaplete sodijo še: Bezoldov absces in petrozitis.
Mastoiditis
Akutno vnetje mastoidnega odrastka senčnice (mastoiditis acuta) je posledica širitve vnetja s sluznice mastoidnih celic na kost. Lahko je posledica širjenja akutnega vnetja srednjega ušesa ali nacepitve akutnega vnetja na dolgotrajno kronično holesteatomsko vnetje srednjega ušesa ter na prej poškodovano uho. Pogosteje se pojavi pri manjših otrocih in pri splošno prizadetih bolnikih. V anamnezi bolniki pogosto navajajo vnetje srednjega ušesa, ki je lahko že izzvenevalo. Navajajo lahko dolgoletno iztekanje smrdljive tekočine iz sluhovoda in novonastale bolečine v in za ušesom ter »štrlenje« uhlja. Tudi predhodne poškodbe v področju ušesa niso redkost pred razvojem mastoiditisa. Bolniki tožijo tudi zaradi slabega sluha, vrtoglavice, možna pa je tudi pareza obraza na oboleli strani.
Pri zunanjem pregledu bolnika bomo našli bolečo, pordelo področje na planumu mastoida. Uhelj štrli proč od glave (Slika 5). Lahko se tipa fluktuacija v tem področju, če je že prisoten subperiostalni absces s fistulo iz mastoidne votline. Pri otoskopskem pregledu lahko najdemo zožen sluhovod, predvsem zaradi otekline zadnje in zgornje sluhovodne stene. Bobnič je pogosto težje pregleden. Če si ga lahko prikažemo, je bobnič pordel, v atiku vrečasto izbočen, lahko najdemo tudi predrtje, skozi katero bo iztekal gnoj ali holesteatomska masa. V veliko pomoč pri postavitvi diagnoze mastoiditis je ocena sluha. Gre za mešano izgubo sluha (prevodno in zaznavno). Pomemben je še pregled krvnih parametrov vnetja, saj so le-ti močno zvišani. Kljub popolnoma drugačni vrsti bolezni je klinična slika mastoiditisa podobna akutnim vnetjem sluhovoda ali ognojkom v njem.
Slika 5
Mastoiditis.
Prva pomoč
Zgolj pri sumu na mastoiditis ali ob dvomu svetujemo takojšnjo napotitev k otorinolaringologu. Bolnik naj več ne uživa hrane in pijače, saj bo najverjetneje sledila operacija v splošni anesteziji.
Strokovna oskrba in zdravljenje
Otorinolaringolog opravi toaleto sluhovoda in natančno (otomikroskopsko) oceno bobniča. Pogosto se odloči za rentgensko slikanje temporalne kosti. Preiskava sluha običajno pokaže predvsem prevodno ali pa mešano izgubo sluha srednje stopnje. Timpanogram pokaže slabo pomičnost struktur srednjega ušesa. V primeru, da je diagnoza mastoiditisa potrjena, je potrebno takojšnje operativno zdravljenje v splošni anesteziji. Že pred operacijo uvedemo intravensko antibiotično zdravljenje, kasneje ga po potrebi spremenimo glede na izvid antibiograma. Potrebno je vkapavanje anemizirajočih nosnih kapljic.
Ostali zunajlobanjski zapleti
Ostale zunajlobanjske zaplete širjenja akutnega gnojnega vnetja srednjega ušesa ter holesteatomskega vnetja srednjega ušesa v področju temporalne kosti in njene okolice bomo zaradi redkosti in enakih terapevtskih algoritmov obravnavali skupaj. Ko jih prepoznamo ali nanje le posumimo, je potrebno bolnika takoj napotiti k otorinolaringologu. Prva pomoč je skupna vsem zunajlobanjskim zapletom in je navedena na koncu.
· Periferne ohromitve obraznega živca in vnetje notranjega ušesa
Bolniki pri tej vrsti širjenja gnojnega vnetja srednjega ušesa navajajo ohromelost prizadete strani obraza, izgubo okusa in suho oko. Zaradi prizadetosti notranjega ušesa so vrtoglavi, šumi jim v ušesu, slabo jim je in bruhajo.
Strokovna oskrba in zdravljenje
Je enaka kot pri mastoiditisu, le da moramo še dodatno nadomeščati z bruhanjem izgubljeno tekočino in elektrolite. Preprečiti moramo vnetje očesa, saj veka ostaja odprta, in čim prej moramo omogočiti fizikalno zdravljenje prizadetega obraznega živca.
· Bezoldov absces
Pri širjenju gnojnega vnetja srednjega ušesa lateralno in navzad pride do nastanka ognojka ob notranjem delu vrška mastoida ob notranji ploskvi mišice obračalke glave.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo po opravljeni mastoidektomiji izpraznil še ognojek ob mišici obračalki glave in odstranil odmrle dele mišice. Vsi ostali postopki so enaki kot pri mastoiditisu.
· Petrozitis
Širjenje vnetja srednjega ušesa medialno in naprej povzroči vnetje petroznega dela temporalne kosti (petrositis). Zaradi neposrednega stika obolele kosti s trigeminalnim možganskim živcem in abducensom nastane značilna klinična slika, ki jo imenujemo Gradenigov trias. Trojica kliničnih znakov je sestavljena iz gnojnega obolenja srednjega ušesa, nevralgije trigeminusa in dvojnih slik.
Strokovna oskrba in zdravljenje
Otorinolaringološko zdravljenje bo enako kot pri mastoiditisu, le da bo pri operaciji potrebno odstraniti tudi vse zajete pnevmatizirane celice petroznega apeksa.
Prva pomoč
Ob sumu na ostale zunajlobanjske zaplete širjenja akutnega gnojnega vnetja srednjega ušesa bolnika nemudoma napotimo k otorinolaringologu. Bolnik naj več ne uživa hrane in pijače.
Znotrajlobanjski zapleti širjenja akutnega gnojnega vnetja srednjega ušesa
Znotrajlobanjski zapleti širjenja akutnega gnojnega vnetja srednjega ušesa so: ekstraduralni absces, subduralni absces, tromboza in vnetje sigmoidnega sinusa, otogeni meningitis ter otogeni možganski absces.
· Ekstraduralni absces
Je ognojek, ki nastane med kostjo lobanje in notranjo plastjo dure (abscessus extraduralis). Je najpogostejši znotrajlobanjski zaplet širjenja akutnega gnojnega vnetja srednjega ušesa ter holesteatomskega vnetja. Abscesi se pojavijo v srednji ali zadnji možganski kotanji. Nanje moramo pomisliti, kadar je vnetju srednjega ušesa pridružen glavobol, otrdelost tilnika in huda splošna prizadetost ter motnje zavesti. Pregled likvorske tekočine običajno ne bo pokazal bolezenskih sprememb.
Strokovna oskrba in zdravljenje
Za dokončno postavitev diagnoze moramo opraviti CT slikanje glave in temporalne kosti, možno pa je, da ekstraduralni absces najde otorinolaringolog med operacijo (atikoantrotomija), ko sledi oboleli temporalni kosti vse do dure, kjer najde absces. Na tem mestu je potrebno odstraniti vso obolelo kost in nežno očistiti duro. Zaradi možnosti širitve vnetja po venskem sistemu glave je potrebno med operacijo razgaliti sinusoduralni kot v mastoidu, delno razgaliti sigmoidni sinus in s punkcijo dokazati njegovo prehodnost. Ostali terapevtski postopki so enaki kot pri zdravljenju mastoiditisa.
· Subduralni absces
Je ognojek, ki nastane med notranjo plastjo dure in mehkimi možganskimi ovojnicami (abscessus subduralis). Pri bolniku opazimo močno izražene sistemske znake vnetja, likvorska tekočina je motna in vsebuje povečano število celic in beljakovin. Bolnik ima poleg znakov akutnega gnojnega vnetja srednjega ušesa še kotiščne nevrološke izpade (afazija, epileptični napadi in hemiplegija).
Strokovna oskrba in zdravljenje
Z otorinolaringološkega vidika je enaka kot pri epiduralnem abscesu. Subduralni absces včasih dreniramo s sodelovanjem nevrokirurga.
· Tromboza in vnetje sigmoidnega sinusa
Sigmoidni sinus leži neposredno za in pod mastoidom. Njegovo vnetje ob akutnih gnojnih vnetjih srednjega ušesa je drugi najpogostejši zaplet pri širjenju tovrstnega vnetja. Vneta stena venskega sinusa posledično povzroči nastanek krvnega strdka, v katerega se lahko naselijo bakterije (thrombophlebitis et thrombosis sinus sigmoidei). Del takega okuženega krvnega strdka se lahko odtrga in skupaj z vensko krvjo potuje po telesu. Hitro lahko nastane septikemija. Znamenja vnetja in tromboze sigmoidnega sinusa so burna predvsem pri razsoju zasevkov. Bolniki imajo septične temperature, močno jih boli glava, imajo trd vrat. Če se tromb širi proti jugularni veni, je na vratu vidna boleča oteklina. Potrebno je opraviti tudi rentgensko slikanje pljuč in nemudoma pričeti agresivno antibiotično zdravljenje.
Strokovna oskrba in zdravljenje
Prvi del otorinolaringološke operacije bo enak kot pri mastoiditisu. V nadaljevanju operacije je potrebno razkriti sigmoidni sinus. Če je tromboziran celoten sigmoidni sinus, je potrebno s pristopom na vratu podvezati jugularno veno in tudi preprečiti širjenje vnetja po obrazni veni v kavernozni sinus.
· Otogeni meningitis
Posledica širjenja vnetja iz srednjega ušesa je lahko tudi difuzno vnetje možganskih ovojnic. Prisotni so vsi znaki meningitisa, pridruženo pa je še akutno gnojno ali holesteatomsko vnetje srednjega ušesa. Bolniki so pogosto močno splošno prizadeti. Potrebno je čimprej opraviti mastoidektomijo in uvesti usmerjeno antibiotično zdravljenje.
· Otogeni možganski absces
Vnetje možganskih ovojnic in možganski absces zaradi širjenja akutnega gnojnega vnetja srednjega ušesa (meningitis otogenes purulenta in abscessus otogenes cerebelli et cerebri) sta najnevarnejši a k sreči zelo redki bolezni. V vseh ustanovah, ki se ukvarjajo s tovrstnim zdravljenjem, beležijo posamične primere teh dveh najhujših zapletov vnetij srednjega ušesa. Pri bolnikih poleg vseh prej naštetih znakov širjenja akutnega gnojnega vnetja srednjega ušesa najdemo še: opistotonus, bradikardijo in motnje zavesti. Slikanje glave s CT ali MRI lepo pokaže mesto abscesa in glede na oteklino okoli njega tudi prizadetost okolne možganovine.
Strokovna oskrba in zdravljenje
Pri dokončni oskrbi sodelujeta poleg otorinolaringologa običajno še infektolog in nevrokirurg. Bolniki običajno potrebujejo podporo pri dihanju. Otorinolaringološki del zdravljenja je enak kot pri mastoiditisu s sumom na trombozo sigmoidnega sinusa.
Prva pomoč
Pri sumu na znotrajlobanjske zaplete širjenja vnetij srednjega ušesa bolnika nemudoma napotimo k otorinolaringologu. Bolnik naj več ne uživa hrane in pijače. V primeru, da je bolnik nezavesten ter da je hudo splošno prizadet, bolnika napotimo k infektologu. Otorinolaringolog se bo v zdravljenje vključil kasneje.
Nenadno poslabšanje sluha ali nenadna gluhota
Tako kot nenadna izguba vida je tudi nenadna izguba sluha (hypasusis/surditas recens) diagnostičen in terapevtski problem. Bolnik toži za nenadnim močnim poslabšanjem sluha ali celo nenadno oglušelostjo, najpogosteje le enostransko. Včasih se izgubi sluha pridruži še šumenje v ušesu, občutek polnosti ušesa in le redko močnejša vrtoglavica. Bolniki velikokrat navajajo blag prehlad ob ali nekaj dni pred nastankom težav. Le maloštevilni bolniki navajajo močan telesni napor (dvig, poteg, sunek), pri katerem bi lahko ob nenadnem poslabšanju sluha sklepali na nastanek fistule med notranjim in srednjim ušesom.
Prva pomoč
Svetujemo čimprejšnjo napotitev bolnika k otorinolaringologu.
Strokovna oskrba in zdravljenje
Nenadne izgube sluha zdravimo v bolnišnici. Pričetek zdravljenja po tednu dni ima zelo slabo prognozo. Z natančno anamnezo bomo skušali odkriti vzrok izgube sluha. Opravimo funkcionalne teste za oceno obeh delov notranjega ušesa. Opravimo preiskave, s katerimi preiskujemo vse možne vzroke nenadne izgube sluha. Nemudoma pričnemo mnogotirno simptomatsko zdravljenje, ki je enako kakor pri akutni akustični travmi. Zdravljenje običajno traja 10 dni. Kasnejša izboljšanja sluha so redka.
Nos in obnosne votline
Nos, obnosne votline ter nosni del žrela tvorijo zaradi anatomske in funkcionalne povezanosti nosni organ. Neposredna bližina orbite in sprednje lobanjske kotanje pomeni nevarnost. Nosni organ ima štiri osnovne naloge: vdihani zrak mehanično očisti, ga navlaži in ogreje tako, da ne draži spodnjih dihal, v katera vstopa. Nos je tudi vohalni organ. Sestavljen je iz nosne piramide, ki je na vršku nosu iz mehkih tkiv in hrustanca, na njegovem korenu pa iz kosti. Nosna pregrada deli nosno votlino v dva nosna hodnika. Nosna pregrada (septum nasi) je sestavljena iz sprednjega membranoznega, srednjega hrustančnega in zadnjega kostnega dela. Nosni preddvor je pokrit s kožo, preostali del nosnih hodnikov, septuma in obnosnih votlin pa je pokrit s sluznico. Nosna sluznica je, razen v vohalnem predelu, ki je velik približno 5 cm2 in pokrit z vohalno sluznico, večplastna, visokoprizmatska in pokrita z migetalkami. Na migetalkah potuje plast mukusa, ki ima razen v sprednjem delu smer navzad proti epifarinksu in s seboj odnaša vse nečistoče iz zraka. Na stranskih stenah nosnih hodnikov se odpirajo ustja obnosnih votlin. Pod spodnjo nosno školjko se izliva duktus nazolakrimalis, pod srednjo nosno školjko se odpira ustje maksilarnega sinusa ter sprednjih etmoidalnih celic, pod zgornjo nosno školjko pa se odpirajo celice zadnjega etmoidalnega in sfenoidalnega sinusa.
Poškodbe nosu
Poškodbe mehkih delov nosne piramide
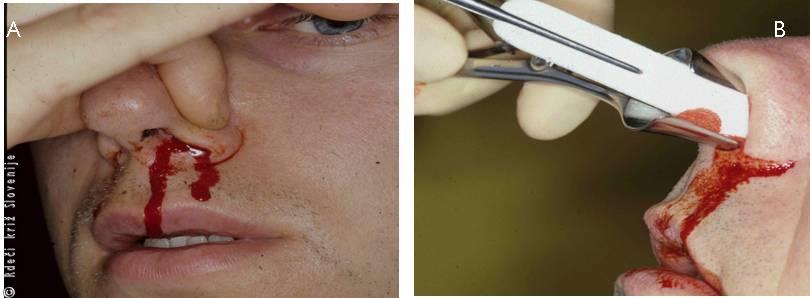
Manj obsežne poškodbe kože, podkožja in alarnih hrustancev najpogosteje ne povzročajo življenjsko ogrožajočih stanj. Njihova nepravilna oskrba, predvsem nepravilna ocena razsežnosti, pa lahko vodi do estetsko nezadovoljivih končnih izidov ter posledične neprehodnosti nosu. Anamneza je pogosto jasna, tudi pri nezavestnih poškodovancih so poškodbe nosu hitro opazne. Pogosto je prisotna tudi krvavitev iz nosnic (epistaxis). Nosnici sta slabše prehodni. Natančno moramo oceniti stanje kože nosnega pokrova. Pri sodelujočih poškodovancih moramo vprašati o spremembah vonja.
Prva pomoč
Sami lahko dokončno oskrbimo le poškodbe nosu, ki niso penetrantne. Na terenu glede na mehanizem poškodb ocenimo rano in resnost poškodbe. Zaustavimo krvavitev, preprečimo širjenje in dodatno kontaminacijo s čisto (sterilno) prevezo. Zmanjšamo bolečino, poškodovancu ne damo piti in jesti. Konzervativno zdravimo le manjše rane. Rano očistimo, sterilno obvežemo in prevezujemo ter dajemo obkladke z antiseptičnimi sredstvi ali z že pripravljenimi oblogami za rane (glej poglavje 24). Robove razpočnih ranic približamo (adherentni trak, kožne sponke, šivi). Postopki so enaki kot pri ostalih poškodbah kože in podkožja. Pri poškodbah v področju nosu se moramo zavedati, da se venska kri drenira po angularni veni neposredno v kavernozni sinus. Zato moramo med oskrbo opraviti intenzivno toaleto, po oskrbi pa predpisati antibiotično zdravljenje. Čeprav menimo, da je poškodba nosu le manjša in da smo jo dokončno oskrbeli, je potrebna napotitev na otorinolaringološki pregled.
Strokovna oskrba in zdravljenje
Otorinolaringolog s sprednjo in zadnjo rinoskopijo ter z endoskopskim pregledom nosu in epifarinksa izključi ali oceni poškodbe sluznice nosu in poškodbe nosne pregrade. Z operativno rekonstrukcijo in tamponado nosu bo vzpostavil funkcionalno stanje in preprečil nastanek zarastlin v nosu.
Poškodbe nosne pregrade
Že šibki udarci v področje nosu lahko povzroče ločitev pohrustančnice nosne pregrade od hrustanca in izliv krvi v tako nastali prostor. Nastane hematom septuma (haematoma septi nasi), ki se z vdorom in razrastom bakterij v tem področju kmalu spremeni v absces septuma (abscesus septi nasi). Zaradi že opisane venske drenaže v kavernozni sinus je možnost razsoja okužbe v možgane velika. Dlje časa trajajoča ločitev pohrustančnice od hrustanca in pritisk nanj kmalu povzročita propad hrustanca septuma in posedanje nosu ter ovirano dihanje skozi nos. Možno je, da pride tudi do subluksacije nosnega pretina iz njegovega ležišča na nosnem dnu ali do preloma hrustanca in posledično nastanka hematoma septuma in abscesa. Omenjena stanja lahko nastanejo tudi kot pooperativni zaplet v tem področju. Samo zlomi kostnega dela nosne pregrade so zelo redki.
Bolnik bo opisal udarec v nos ali prestane operacije. Tožil bo zaradi zamašenosti pogosto obeh nosnic, napetosti v nosu, bolečin, v primeru abscesa v tem področju pa bo imel zelo povišano telesno temperaturo. Kmalu bo splošno prizadet. Pri pregledu bo nosna piramida običajno nespremenjena, nosnici bosta slabo ali pa neprehodni. Pogosto vidimo, če le narahlo privzdignemo s prsti vršek nosu in pogledamo v nosnici od spodaj, močno rdečo zadebelitev nosne pregrade, ki maši eno ali obe nosnici.
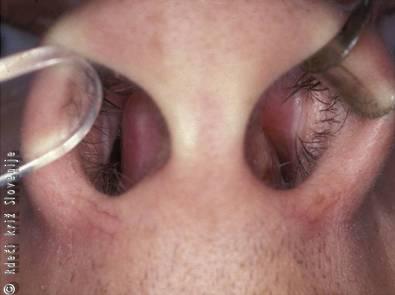
Slika 6
Hematom nosne pregrade.
Prva pomoč
Čimprejšnja prepoznava stanja in napotitev bolnika k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo dreniral hematom, votlino spral z antibiotikom, vanjo vstavil drenažo in približal plasti nosne pregrade z nosno tamponado. Predpisal bo sistemsko antibiotično zdravljenje. V primeru nastanka abscesa bo zdravljenje potekalo v bolnišnici.
Poškodbe kostnih delov nosne piramide
Samo poškodbe nosu
Zgolj na poškodbe kosti, ki tvorijo nosno piramido, moramo posumiti, kadar poškodovanec v anamnezi navaja udarce s pestjo ali trdim predmetom v nos, udarec z nosom v trd predmet, močnejšo krvavitev iz nosnic, srednje močne bolečine, zamašenost nosu in spremenjeno obliko ter neprehodnost nosu.
Običajno se opravi rentgensko slikanje nosu v stranski in prednji (AP) projekciji. Kljub temu je zelo težko oceniti stanje koščenega dela nosne piramide. V največjo pomoč nam bo ogled in iztipanje nosne piramide. Pogosto se pojavi očalna podplutba in občasno tudi podkožni emfizem. Velikokrat že v nekaj urah po poškodbi nastopi huda oteklina nosu tako, da je ocena morebitnih zlomov z ali brez premaknitve kostnih ostankov zelo težavna. Kadar glede na mehanizem poškodbe in močne otekline v področju oči ali ličnic posumimo na frontoetmoidalne poškodbe, je potrebno iztipati stabilnost področja in s CT slikanjem izključiti zlome preostalih obraznih kosti.
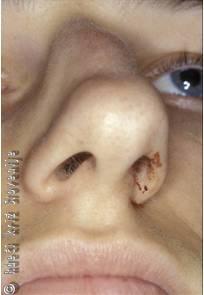
Slika 7
Zlomljena in premaknjena nosna piramida.
Prva pomoč
Poškodovanca, ki je pogosto vznemirjen in prestrašen zaradi krvavitve iz nosnic, pomirimo. Krvavitev iz nosnic naj si skuša ustaviti sam s stiskom mehkih delov nosu. Na nos položimo hladne obkladke. Če je mogoče, se izogibamo nosni tamponadi, saj ne moremo natančno oceniti stanja nosnic in nosne pregrade. Poškodovanca napotimo k otorinolaringologu.
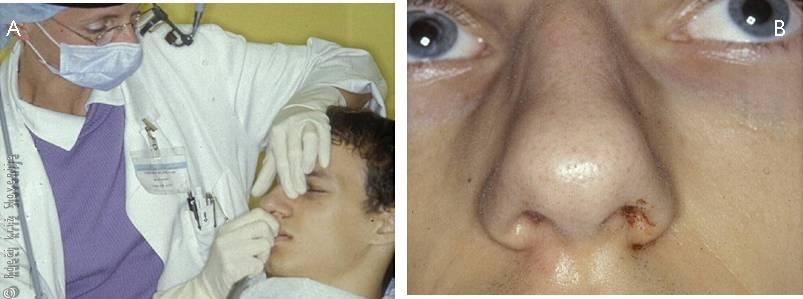
Slika 8
A – Repozicija zlomljenega nosu.
B – Stanje nosu po repoziciji.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo z iztipanjem nosnih kosti in sprednjo rinoskopijo ocenil stanje nosnih kosti in nosne pregrade. Ločil bo sveže od starih poškodb in ustavil krvavitev. Če bo prisotna sveža poškodba kostnih delov nosne piramide z motečo premaknitvijo kostnih delcev, in če bo to dopuščalo poškodovančevo splošno stanje, bo v področni anesteziji opravil repozicijo in morebitno imobilizacijo kostnih delcev.
Razširjene poškodbe kostnih delov nosu in bližnjih kosti – frontoetmoidalne poškodbe
Frontoetmoidalno področje zajema čelnico, zagozdnico in sitko s pripadajočimi obnosnimi votlinami, nosno in očnično okostje s solznimi izvodili ter zgornji del nosne votline. Posebnost in zapletenost obravnavanja frontoetmoidalnih poškodb je posledica značilnih topografsko anatomskih odnosov in predvsem povezanosti tega področja z endokranijem. Na tovrstne poškodbe posumimo, kadar glede na anamnezo ocenimo, da je bila sila, ki je delovala na to področje glave, močna (prometne nezgode, stiski, močni udarci, padci na glavo, strelne rane). Posebno pazljivi moramo biti pri oceni topih poškodb frontoetmoidalnega področja saj zaradi zraka v sinusih pride do pnevmatskega delovanja, ki pripelje do sekundarnih zlomov v najrazličnejših smereh. Pogosto opazimo le manjše poškodbe kože in podkožja ter površinskih področij, v globini pa je zlomljena lobanjska baza, lamina interna frontalnega sinusa in zaradi čvrsto narasle dure v tem področju pride do njenega raztrganja.
Velikost oziroma obseg poškodbe je zelo težko določiti zgolj na osnovi ocene klinične slike. Vidimo oteklino nosu in čela, s poškodbo kože ali brez, očalno podplutbo, podkožni emfizem, krvavitev iz nosu in ust, krepitacije kostnih delcev skupaj z rinolikvorejo.
Prva pomoč
Naloga zdravnika, ki najprej pregleda poškodovanca, ni ocenjevanje obsega poškodbe. Poskrbeti je potrebno za sprostitev dihalnih poti, aspiracijo in če je potrebno tudi intubacijo. Zaustaviti je potrebno ogrožajoče krvavitve s tamponado (izjemoma je možna namestitev Peanove prijemalke) in takoj začeti zdraviti šokovno stanje, ki je pri tovrstnih poškodbah pogosto. Poskrbeti je treba za čimprejšnji prevoz v ustanovo, kjer bo možna primarna kirurška oskrba, ki bo hkrati tudi dokončna. V primerih, kjer je tovrsten prevoz daljši, je smiselno takoj začeti antibiotično zdravljenje.
Strokovna oskrba in zdravljenje
Za oceno razsežnosti tovrstnih poškodb je poleg natančnega kliničnega pregleda nujna sodobna računalniška tomografija. Otorinolaringolog bo s sodelovanjem travmatologov, nevrokirurgov, okulistov in maksilofacialnih kirurgov zagotovil potrebno sočasno, celovito in dokončno kirurško zdravljenje. S pravilnim čim prejšnjim celovitim, multidisciplinarnim kirurškim zdravljenjem, ki temelji predvsem na rekonstrukciji, lahko v največji meri preprečimo nastanek takojšnjih in še posebej kasnih zapletov (kronični sinusitis, mukokela, mukopielokela, osteomielitis, meningitis, možganski absces, likvoreja).
Tujki v nosu
Tujki v nosu (corpora aliena cavi nasi) pridejo v nosno votlino skozi nosnico, le redko kdaj skozi hoano. Največkrat se to zgodi nehote. Otroci si pri igranju velikokrat potiskajo v nos različna semena, fižol, koruzo, kamenček, kroglice, mačice, gumb, vato in preostale manjše predmete. Le redko vstopajo tujki skozi hoane pri bruhanju ali močnem kašlju.
Navadno pride bolnik k zdravniku takoj po nezgodi in z jasno anamnezo. Diagnoza v tem primeru ni težavna, tako kot je pri otrocih, ki dejanja ne priznajo in ga celo skrivajo. Na tujke v nosu pri otrocih in tudi pri starejših, slabše orientiranih bolnikih moramo pomisliti, kadar je dlje časa prisoten gnojav iztok iz ene nosnice, zamašenost ene nosnice in pogosto tudi kmalu močan smrad iz nje. Tujek v nosu lahko draži na kihanje, lahko se pojavi tudi krvavkast izcedek iz zamašene nosnice. Pri privzdigu nosne konice s prstom in pogledom v nosnici od spodaj lahko tujek že vidimo, sicer vidimo le zamašenost ene nosnice in pogosto sluzavo-gnojav izcedek v njej.
Prva pomoč
Tujek naj skuša bolnik sam izpihati tako, da pihne z vso silo le skozi nosnico, v kateri je tujek. Tujki so pogosto zagozdeni med nosno pregrado in spodnjo ali srednjo nosno školjko. Njihova odstranitev je lahko težavna in zahteva poseben inštrument in določeno spretnost. Tudi zaradi velike nevarnosti, da bi bolnik vdihnil odstranjeni tujek ali tujek, ki smo ga potisnili v epifarinks, ga nikoli ne skušajmo sami odstranjevati. Bolnika pomirimo, mu razložimo, naj ga ne poskuša sam odstraniti, glavo naj drži rahlo nagnjeno naprej in ga napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo posesal izcedek iz vhoda v nos. Opravil bo sprednjo rinoskopijo obeh nosnic, skušal bo najti tujek in oceniti njegovo lego. Po nanosu topičnega anestetika na nosno sluznico bo s posebno ukrivljeno sondo tujek izvlekel. Pri manjših in nemirnih otrocih je potrebno tujek iz nosu odstraniti v splošni anesteziji, potem ko smo namestili tampon v epifarinks in tako preprečili zdrs tujka nižje v dihala. Po njegovi odstranitvi bo še enkrat pregledal nosnici, saj je možno, da je v nosnici več tujkov in ocenil stanje sluznice. Pogosto je potrebno nosno sluznico, ki jo je poškodoval tujek, zdraviti s fiziološkimi ali antibiotičnimi kapljicami.
Krvavitve iz nosu
Krvavitev iz nosu (epistaxis) je lahko zelo resno bolezensko stanje. Običajno mine sama od sebe. V vsakem primeru zahteva ukrepanje, saj so bolniki praviloma zelo prestrašeni že ob manjši krvavitvi iz nosu. Ločimo lažje in težje krvavitve iz nosu.
Lažje krvavitve iz nosu
Lažje krvavitve iz nosu so najpogosteje »sprednje krvavitve«, ko teče kri skozi nosnici naprej na obraz. Najpogosteje nastanejo iz razpoka razširjenih in razvejanih žilic na sprednjem delu hrustančnega dela nosne pregrade (locus Kiselbachi). Pogosto jih opazimo pri nahodu, nepravilnem čiščenju nosnic in po praskanju nosnic. Pri ponavljajočih krvavitvah iz nosu je potrebno izključiti internistične vzroke bolezni in bolnika napotiti k otorinolaringologu.
Prva pomoč
Tovrstne krvavitve pogosto po krajšem času same prenehajo ali pa jih ustavimo tako, da si bolnik pritisne nosni krili na nosni pretin (stisne mehke dele nosu skupaj, s palcem in pokrčenim kazalcem – digitalna kompresija), nagne glavo naprej, na vrat lahko položimo hladne obkladke (Slika 9A). V primerih, ko se s temi manevri krvavitev ne ustavi, napravimo s pomočjo nosnega odpirača in ukrivljene pincete sprednjo nosno tamponado. Zanjo lahko uporabimo jodoform trak ali že pripravljene nosne tampone, ki se pod vplivom vlage napnejo (Slika 9B). Tamponado vstavljamo v nosnici previdno blizu nosnega pretina, da je ne potiskamo v nosne školjke, kar je zelo boleče in lahko pozroči še dodatno krvavitev. Vedno zabeležimo, koliko kosov tamponade smo vstavili v posamezno nosnico. Bolniku glede na anamnezo in oceno njegovega splošnega stanja opravimo pregled krvi in izmerimo in uredimo krvni tlak.
Če je krvavitev ustavljena in ni znakov za anemijo, gre bolnik lahko domov, kjer mora počivati z visokim vzglavjem in se izogibati vroči hrani in pijači ter alkoholu. Nosno tamponado odstranimo po treh dneh.
V primeru, da pri tem bolnik ponovno zakrvavi iz nosu ali da se krvavitve ponavljajo, bolnika napotimo k otorinolaringologu. Vzporedno je potrebno izključiti internistične vzroke krvavitve.
Slika 9
A – Digitalna kompresija nosnih kril pri epistaksi.
B – Vstavljanje nosne tamponade pri epistaksi.
Hude krvavitve iz nosu
V skupino hudih krvavitev sodijo krvavitve, ki se s prej opisanimi postopki ne ustavijo. Pogosto so tovrstne krvavitve le eden od znakov akutne ali kronične bolezni. Pogosto jih povzroče močno povišan krvni tlak, iztirjeno antikoagulantno zdravljenje, krvne bolezni, okužbe, prirojene motnje v strjevanju krvi, jetrna ciroza in tumorji v tem področju. Med področne vzroke hudih krvavitev sodijo zelo razvejane žilice na nosnem pretinu in na nosnih školjkah ter anevrizme v področju arterije sfenopalatine. V tem primeru ustavitev krvavitve ni končni cilj temveč le nujni ukrep pred dokončno razjasnitvijo stanja. Sem sodijo močnejše sprednje krvavitve in vse zadnje nosne krvavitve, ki izvirajo iz zadnjega dela nosu ali celo epifarinksa. Bolnike, ki imajo zadnjo in močno nosno krvavitev, spoznamo po stalnem odhrkovanju in pljuvanju sline pomešane s krvjo, kri lahko izteka tudi navzpred, skozi nosnici. Bolniki kašljajo, saj jim kri zateka v sapnik. Zaradi sveže krvi, ki je tja prišla iz nosu, jim je slabo in pogosto bruhajo kri. Kmalu se pridružijo znaki splošne anemije. Če jim pogledamo v usta in potisnemo jezik navzdol, vidimo zatekanje sveže krvi po zadnji steni ustnega dela žrela.
Prva pomoč
Sprva ukrepamo kot pri lažjih krvavitvah. V primeru, da krvavitev vztraja, bolnika čimprej napotimo k otorinolaringologu in v primeru nastajanja hipovolemičnega šoka ukrepamo, da bi ga preprečili.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo s sprednjo rinoskopijo in sočasno aspiracijo krvi ter topičnimi dekongestivi skušal najti mesto krvavitve. V kolikor ne bo uspešen, bo nadaljeval iskanje krvavečega mesta s pomočjo endoskopa. Če bo krvaveče mesto manjše področje (žila), ga bo v topični anesteziji elektrokoaguliral. Če elektrokoagulacija ne bo mogoča (veliko krvaveče mesto, tumor, difuzne krvavitve), bo krvavitev skušal ustaviti s sprednjo nosno tamponado. Če tudi to ne bo mogoče, bo krvavitev oskrbel v splošni anesteziji. V kolikor bo krvavitev še vedno prisotna bo izjemoma namestil zadnjo nosno tamponado (tamponada po Belloque-ju) in nato še sprednjo nosno tamponado. V primerih, kjer je bil potreben poseg v splošni anesteziji, ali kadar je vstavljena zadnja nosna tamponada, kakor tudi ob hudi anemiji in ob sistemskih znakih bolezni, bolnik ostane v bolnišnični oskrbi.
Vnetja
Obravnavali bomo le vnetja nosu in širjenja vnetij obnosnih votlin, ki lahko vodijo do življenjsko ogrožajočih stanj.
Tvor v/na nosu
Nosni preddvor je pokrit s kožo in pogosto na tem mestu nastane akutno vnetje lojnice ali korena dlačice (furunculus vestibuli nasi). Okužba pogosto nastane zaradi praskanja vhoda v nos z nečistimi prsti ali zaradi krajšanja in puljenja dlačic. Koža na nosu nabrekne in pordi, kmalu se v središču rdečine naredi bleda lisa, ki je gnojni stržen. Sprva blage bolečine v nosu se zelo kmalu okrepijo, pogosto so pridruženi sistemski znaki vnetja.
Prva pomoč
Zaradi velike nevarnosti širjenja vnetja po angularni veni v področje kavernoznega sinusa bolnike s furunklom na nosu takoj napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo bolnika takoj pričel zdraviti z visokimi odmerki antibiotikov. Na mestu abscesa bo naredil incizijo skozi nosni vestibulum in drenažo. V primerih, pri katerih je že prišlo do spontane perforacije tvora, gnoj le posesamo. V obeh primerih nanesemo antibiotično mazilo na vneto področje. Nadaljevanje zdravljenja je v bolnišnici.
Tromboza kavernoznega sinusa
Tromboza kavernoznega sinusa (thrombosis sinus cavernosi) je še danes hudo bolezensko stanje, ki se kljub razvoju antibiotikov še dandanes najpogosteje konča s smrtjo. Najpogosteje nastane zaradi širjenja vnetja iz tvora v nosu in iz zgornje ustnice po angularni ter oftalmični veni. Zgodnja bolezenska znamenja so motnje v delovanju III., IV., in VI. možganskega živca, otekanje v področje očnice in znaki sepse. Razvita bolezenska slika tromboze kavernoznega sinusa je značilna. Začetni parezi nervus abducensa in ptozi se kmalu pridruži popolna oftalmoplegija, hemoza, eksoftalmus in oteklina vek. Ta bolezenska znamenja se hkrati pojavijo na obeh očesih. Sledijo hudi sistemski znaki sepse in ognojki v pljučih, sledi meningitis, zastajanje možganskega venskega odtoka, hud glavobol, nezavest in hemipareze.
Prva pomoč
Kakor hitro spoznamo znake bolezni, bolnika čim hitreje napotimo v ustanovo, kjer so na razpolago infektolog, otorinolaringolog in nevrokirurg.
Strokovna oskrba in zdravljenje
Tromboza kavernoznega sinusa se zdravi z velikimi odmerki antibiotikov in antikoagulantnim zdravljenjem. Za operacijo se zaradi slabih izidov redko odločajo.
Zapleti pri širjenju vnetij iz nosu in obnosnih votlin
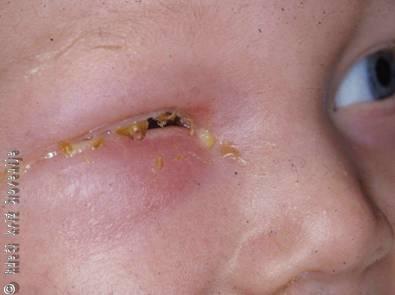
Oteklina veke in notranjega očesnega kota pri sinusitisu
Samo otekanje v področju okoli akutno vnetih obnosnih votlin še ne sodi med pravo širjenje vnetja iz obnosnih votlin, vendar zahteva takojšnjo napotitev k otorinolaringologu.
Bolniki navajajo hitro nastale težave, prehlad, slabo počutje, glavobol, bolečine in tiščanje v čelu in licih ter zamašen nos. Možno je, da so imeli obilen gnojav iztok iz nosu, ki se je ustavil, ali pa »so imeli poln nos, a niso uspeli nič izpihati«. Akutno vnetje v čelni in etmoidalni votlini lahko povzroči otekanje nad področjem sinusa, oteklino veke in notranjega očesnega kota. Predvsem pri širjenju vnetja iz etmoidalnih celic se lahko pojavi tudi hemoza in oteklina nosnega korena. Zelo podobno klinično sliko najdemo pri vnetjih solznih žlez in bolezni zgornjih zob (najpogosteje tretjega zoba). Pogosto je poklep v področju obnosnih votlin boleč, v nosnicah lahko vidimo gnoj, ki se lahko cedi tudi po zadnji steni orofarinksa navzdol. Rentgenska slika obnosnih votlin v okcipitomentalni različici P–A projekcije pri široko odprtih ustih pokaže zasenčenje v področju prizadete obnosne votline. Pogosto so prisotni sistemski znaki vnetja. Opisano bolezensko stanje je prikazano na Sliki 10.
Slika 10
Oteklina veke in notranjega očesnega kota pri sinusitisu.
Prva pomoč
Bolnika takoj pričnemo zdraviti z antibiotiki, analgetiki in anemizirajočimi kapljicami v obe nosnici. Zaradi velike možnosti širjenja akutnega vnetja obnosnih votlin bolnika napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo pregledal nosnici, področja dreniranja obnosnih votlin in ocenil možnost iztekanja gnoja iz akutno vnete obnosne votline. Z usmerjeno anemizacijo in usmerjeno aspiracijo bo skušal izprazniti prizadeto obnosno votlino. Če to ne bo mogoče, se bo odločil za računalniško tomografijo in za kirurško vzpostavitev povezave med obolelim sinusom in nosnim hodnikom ali zunanjostjo. V večini primerov je to možno narediti endoskopsko skozi nos. Nadaljeval bo z visokimi odmerki antibiotikov in vkapavanjem anemizirajočih in antibiotičnih kapljic v obe nosnici.
Zapleti širjenja akutnega vnetja obnosnih votlin
Ločimo področne zaplete, širjenje vnetja v očnico in znotrajlobanjske zaplete. Vnetje se iz obnosnih votlin lahko širi neposredno ali po žilah. Pomembno vlogo pri širjenju imajo perforantne vene, ki sluznico obnosnih votlin povezujejo s trdo možgansko ovojnico in očnico.
Področni zapleti
Med tovrstne zaplete sodijo ostitis, periostitis in osteomielitis sosednjih kosti. Velikokrat se jim pridruži tudi vnetje mehkih delov. Nastanejo fistule, skozi katere izteka gnoj. Pri otrocih, ki imajo še stalne zobe v zgornji čeljusti, torej tik ob maksilarnem sinusu, lahko pomeni širjenje vnetja dokončno uničenje stalnega zobovja. Pri širitvi vnetja v očnico vidimo oteklino veke, hemozo, manjšo gibljivost in izbuljenost zrkla. Bolnik ima hude bolečine v očesu, motnje vida in lahko celo oslepi. V notranjost lobanje se vnetje iz obnosnih votlin razširi po žilah s tromboflebitisom. Najpogostejši zapleti so: ekstraduralni absces, subduralni absces ter gnojni meningitis. Med redkejše endokranialne zaplete sodita možganski absces in tromboza kavernoznega sinusa.
Prva pomoč
Potrebna je čimprejšnja prepoznava stanja. Kadar bolnik ni hudo splošno prizadet, ga čimprej napotimo k otorinolaringologu. Nezavestne in hudo prizadete bolnike pospremimo k infektologu, ki takoj vključi v zdravljenje tudi otorinolaringologa.
Strokovna oskrba in zdravljenje
Potreben je korenit kirurški poseg na obnosnih votlinah, v zdravljenje pa se vključijo še okulist, nevrokirurg ter infektolog.
Žrelo
Žrelo je cev, ki poteka pred hrbtenico od lobanjskega dna do vhoda v požiralnik. Zadnja stena žrela je prislonjena ob prevertebralno polo vratne ovojnice, ki pokriva prevertebralno mišičje. Stena žrela je sestavljena iz adventicije, prečno progastega mišičja in sluznice, ki jo pokriva večskladen ploščat in delno tudi visokoprizmatičen epitel. Žrelo delimo v tri dele: nosni del žrela (epipharynx), ustni del žrela (oropharynx) in spodnji del žrela (hypopharynx). Mišične žrelne zažemalke (superior, medius in inferior) odeva faringealna pola vratne ovojnice. Špranjasti, z rahlim vezivom izpolnjeni prostor med prevertebralno in faringealno polo vratne ovojnice imenujemo retrofarinks (spatium retropharyngeum). Prostor levo in desno ob svetlini žrela imenujemo parafarinks (spatium parapharyngeum), ki prehaja navzdol v medpljučje. V parafaringealnem prostoru ležijo velike vratne žile in živci. Glavna naloga žrela je, da omogoči prehod zraka v trahejo in hrane ter tekočin v požiralnik.
Posebno vlogo ima ustni del žrela, kjer se nahaja Waldeyerjev limfatični obroč, ki skrbi za obrambo telesa pred klicami, ki vstopajo v telo skozi usta in nos. Spodnji del žrela obdaja grlo in se zadaj nadaljuje v požiralnik.
Poškodbe žrela
Poškodbe žrela delimo na poškodbe, ki so omejene le na žrelo, in take, ki prehajajo meje žrela in se širijo še na vrat.
Sami si težko ocenimo globino in velikost poškodbe žrela, zato se vedno odpravimo k zdravniku. Ne skušajmo si s prsti potipati poškodovanega mesta, saj lahko poškodbo še povečamo, jo okužimo in sprožimo dihalno stisko ali še močnejšo krvavitev. Pri kemičnih poškodbah si ne spirajmo ust in žrela dlje časa. Če je poškodba žrela povezana z zunanjo poškodbo vratu, s sterilno ali čisto gazo pokrijemo rano. Čimprej pokličimo pomoč in se odpravimo k zdravniku.
Zamejene poškodbe žrela
Zamejene poškodbe žrela niso redke. Nastanejo zaradi udarca, vboda, vreza, pika žuželk in trde hrane. Anamneza je pri odraslih poškodovancih jasna, pri otrocih pa pogosto nepoznana. Otroci odklanjajo hrano, se močno slinijo in so nerazpoloženi. Bolezenska znamenja so odvisna od velikosti in umestitve poškodbe.
Majhne opraskanine ali raztrganine ter ranice sluznice razen skeleče bolečine in lažje krvavitve ne delajo posebnih težav. Pri večjih in globljih ranah v področju žrela je zaradi krvavitve in otekanja nevarnost zapore dihalne poti. Pri večjih ranah se bolnik močno slini, težko požira slino, včasih opazimo tudi podsluznični emfizem. Pri poškodbah in pikih žuželk v ustnem in spodnjem delu žrela posledična oteklina hitro ovira požiranje in dihanje.
Prva pomoč
Če ocenimo, da gre le za manjšo sluznično poškodbo, priporočamo samo nekaj dni mehkejšo prekuhano hrano, redno ustno nego in počitek. K otorinolaringologu bolnika napotimo le ob slabšanju stanja. Pri večjih ranah pa je potrebna čimprejšnja napotitev k otorinolaringologu. Nastanek otekline lahko preprečujemo z visokimi odmerki kortikosteroidov (Solu Medrol od 10–30 mg/kg TT). V primeru hude krvavitve in/ali alergične reakcije ob piku žuželk zdravimo nastajajoči šok. V posebno hudih primerih je potrebna intubacija, če pa je nismo uspeli narediti, konikotomija. Zatekanje krvi v spodnja dihala preprečimo tako, da napihnemo mešiček na tubusu ali kanili.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo ocenil lego in velikost rane, zaustavil krvavitev ter odstranil tujke iz ran. Ob antibiotičnem zdravljenju bo rane zašil. Do popolne zacelitve se bolnik ne sme hraniti skozi usta.
Primer 2
Mati je pripeljala v ORL urgentno ambulanto šestletnega sina. Z zobno ščetko v ustih je tekel po stanovanju in padel ter si ščetko zapičil v usta. Po tem je nekaj časa krvavel iz ust. Ob sprejemu je bil deček neprizadet, viden je bil že nakazan tonični krč žvečnih mišic. Po pregledu ust in ustnega dela žrela je bila vidna zobna ščetka, ki je bila do ročaja zapičena v lateralno steno žrela tik ob sprednjem nebnem loku. V splošni anesteziji so odstranili zobno ščetko, iztipali mesto poškodbe in zaustavili krvavitev. Že med posegom je dobil antibiotik, s katerim se je zdravil tudi doma. Krč je izzvenel šele peti dan hospitalizacije in antibiotičnega zdravljenja ter hranjenja s tekočo hrano.
Slika 11
V steno žrela zapičena zobna ščetka.
Poškodbe žrela, ki so povezane s poškodbami vratu, grla in požiralnika
Pogosto nas že anamnestični podatki napeljejo na sum o težki, razširjeni poškodbi žrela. Nanje pomislimo ob strelnih ranah (samomor s strelom v usta), poškodbah pri delu, hudih prometnih nezgodah, eksplozijah, vbodih z noži.
Prisotne so močne krvavitve iz ust in vratu. Poškodovanci ne morejo požirati, težko govorijo, pogosto se dušijo, so tetraplegični in hitro izgubijo zavest.
Prva pomoč
Kljub takojšnji napotitvi v bolnišnico, vzpostavitvi dihalne poti z intubacijo, če ta ne uspe, pa s konikotomijo, ter ustavljanju krvavitve se tovrstne poškodbe pogosto končajo smrtno.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo sprva zagotovil stabilno dihalno pot z intubacijo ali, če ni mogoča, s traheotomijo, in zaustavil krvavitev. Sledi ocena obsega poškodbe in čimbolj natančna kirurška rekonstrukcija prizadetih tkiv ob antibiotičnem zdravljenju.
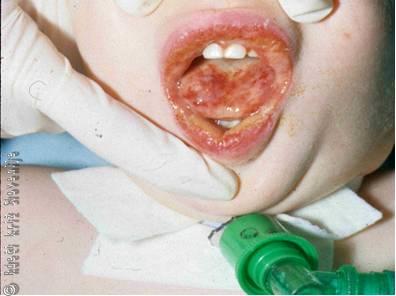
Opekline žrela
Opekline žrela (combustio pharyngis) navadno nastanejo zaradi požiranja zelo vroče hrane in pijače, redkeje zaradi vdihovanja vročih par in plinov ter požiranja jedkih snovi.
Bolezenske spremembe so enake kot pri opeklinah na drugih delih človeškega telesa. Sluznica žrela je močno pordela, otekla in včasih pokrita z mehurji. Možen je nastanek plitvih ali globokih mrtvin. Od bolezenskih znamenj so najbolj izražene bolečine v žrelu, boleče in oteženo požiranje, močno slinjenje, občutek težjega dihanja ali celo dušenje.
Prva pomoč
Blage opekline žrela lahko dokončno oskrbimo s pravilno prehrano in preprečevanjem okužb. Poškodovancu, ki nima težav z dihanjem in požiranjem sline, lahko damo piti drobne požirke vode. Poškodovancu, ki ima po zaužitju kaustičnih snovi težave s požiranjem sline, ne damo piti ničesar. Pomagamo mu, da izpljune slino, ga pomirimo. Spremljamo ga na poti do zdravnika. Poškodovance s hujšimi in obsežnejšimi opeklinami žrela napotimo ob antibiotičnem zdravljenju v bolnišnico. Vloga otorinolaringologa je sprva oceniti globino in površino opekline žrela in zagotoviti dihalno pot (Slika 12). Hranjenje dlje časa poteka le parenteralno. Skrbeti je treba za natančno nego ustnega žrela in ust. Če je poškodovanec spil ali vdihnil jedke snovi, sodi na internistični intenzivni oddelek zaradi težavne korekcije elektrolitskega ravnotežja ter težav s spodnjimi dihali. Pogosto so težje poškodbe žrela in hujše opekline žrela združene s poškodbami požiralnika, ki ima lahko za posledico smrtno nevarno vnetje mediastinuma.
Slika 12
Traheotomija zaradi hude otekline v ustih in žrelu zaradi zaužitja kavstikov.
Tujke v žrelu (corpora aliena pharyngis) delimo glede na njihovo umestitev v žrelu.
Tujki v nosnem delu žrela
So redki. Tja zaidejo pri bljuvanju, kihanju, predvsem pri nezavestnih bolnikih in pri bolnikih z okvarjenim delovanjem mehkega neba. V nosni del žrela lahko zaidejo tudi tujki iz nosu pri poskusu odstranjevanja.
Bolezenska znamenja pri majhnih tujkih niso izrazita, pri velikih pa opazimo oteženo dihanje skozi nos. Nevarnost, da oseba vdihne tujek iz nosnega dela žrela, je vedno velika.
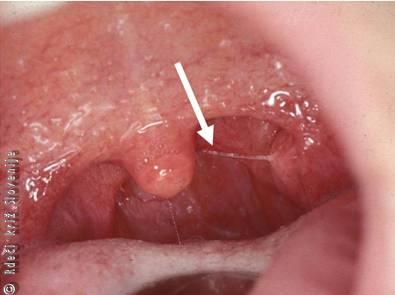
Slika 13
V nebnico zapičena ribja koščica.
Prva pomoč
Bolnika pomirimo, glavo naj nagne naprej in čimprej ga napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Z inštrumentom si bo otorinolaringolog prikazal tujek in ga izvlekel.
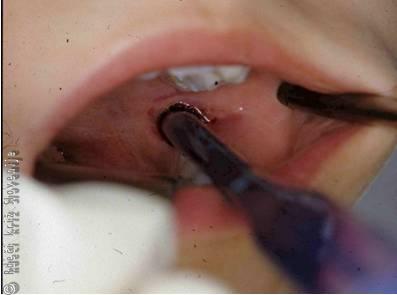
Tujki v ustnem delu žrela
So pogosti. Najdemo ostre tujke, ribje koščice, igle in žebljičke. Navadno pridejo v žrelo s hrano in so najpogosteje zapičeni v steno žrela, najpogosteje v nebnico. Pogosto je anamneza jasna, bolnik navaja bolečine v žrelu, ki so močnejše pri požiranju, močno se slini in ima občutek tujka v žrelu.
Prva pomoč
Pri pregledu ust in ustnega dela žrela z lopatico ob dobri osvetlitvi tujek pogosto najdemo. Običajno ga lahko brez večjih težav izvlečemo. Če si tujka ne moremo dobro prikazati ali da ga ne moremo izvleči, bolnika napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo lahko z inštrumenti izvlekel tujek le v topični anesteziji. Včasih je za odstranitev tujka iz ustnega dela žrela potrebna splošna anestezija. Po odstranitvi bo ocenil stanje sluznice in struktur pod njo na mestu, kjer je bil zapičen tujek, in se bo v nekaterih primerih odločil za antibiotično zdravljenje.
Tujki v spodnjem delu žrela
So pogosti in nevarni. Najpogosteje zastanejo ribje, piščančje in zajčje koščice, veliki kosi čvrste hrane in deli zobnih protez. Moteno je požiranje sline. Kmalu v svoji okolici povzroče oteklino sluznice. Nastopijo lahko težave z dihanjem. Zelo nevarni so veliki tujki, ki zastanejo v žrelu pri starejših, vinjenih ljudeh in pri osebah z motenim delovanjem žrelnega mišičja. Privedejo lahko do zamašitve vhoda v grlo in posledično povzročijo smrt (bolusna smrt).
Prva pomoč
Bolniku razložimo, naj izpljuje slino, saj je ne more pogoltniti in se mu lahko še dodatno zaleti. Pomirimo ga in ga kar najhitreje napotimo k otorinolaringologu. V primeru, da je tujek že zaprl vhod v grlo ali vstopil v dihala ter da je že nastopila dihalna stiska, moramo takoj izvesti Heimlichov prijem. Pri postopku reševalec stoji za bolnikom in ga objame čez pas. Eno roko stisne v pest in jo položi bolniku na trebuh med popkom in žličko. Svojo pest objame z drugo roko in nato sunkovito potisne trebušno steno navzgor. Po potrebi to večkrat ponovi. (Glej poglavje 6.)
Navedeni manever lahko izvajamo tudi pri bolniku, ki leži na hrbtu. Glede na dano situacijo lahko ta manever izvajamo pri sedečem bolniku in pri otrocih. Velika verjetnost je, da bo bolnik po nekaj potiskih tujek izvrgel oz. ga izkašljal, če je tujek že vstopil v dihala. V primeru, da nismo uspeli s Heimlichovim prijemom, moramo takoj narediti konikotomijo brez poskusov intubacije.
Strokovna oskrba in zdravljenje
Otorinolaringolog si bo z indirektnim pregledom spodnjega dela žrela najpogosteje prikazal tujek. Če tujka samega ne bo videl, bo viden zastoj sline in stisnjen piriformni sinus. Ocenil bo stanje grla in morebitno grozečo dihalno stisko. Pogosto je potrebno odstranili tujek iz spodnjega dela žrela v splošni anesteziji.
Vnetja žrela
Zaradi anatomske bližine parafaringealnega prostora, kjer potekajo velike žile glave in vratu ter možganski živci in neposrednega stika žrela z retrofaringealnim prostorom, so zapleti akutnih vnetij žrela življenjsko nevarna stanja. Potrebno jih je čim prej spoznati in bolnika takoj napotiti k otorinolaringologu. Ločimo tri področne zaplete akutnega vnetja žrela, pri katerih je prva pomoč enaka.
Peritonzilarni absces (abscessus peritonsilaris)
Je najpogostejši zaplet akutnih vnetij žrela. Nastane zaradi širjenja vnetja v okolno tkivo nebnic. Hitro nastane gnoj, ki pritiska na okolico in bolniku povzroča velike težave. Bolnik navaja običajno kak dan trajajoče bolečine v žrelu, ki so hitro postale zelo močne. Tudi splošno stanje se hitro poslabša. Bolniki navajajo hude, pogosto enostranske bolečine v žrelu, ki jim onemogočajo pitje in hranjenje. Bolečine izžarevajo tudi v uho. Postopoma se razvija vse močnejši trizmus tako, da bolnik komaj odpre usta za nekaj milimetrov. Pri pregledu žrela vidimo steklasto oteklino mehkega neba, pordelo, oteklo in čvrsto področje ob in nad nebnicami. Jeziček je odrinjen na zdravo stran. Izbočeni del žrela je na pritisk zelo boleč. Tudi celotna sluznica žrela je pordela. Pogosto so otekle in boleče področne bezgavke na vratu.
Strokovna oskrba in zdravljenje
Po natančnem pregledu ustnega in spodnjega dela žrela otorinolaringolog oceni mesto ognojka. V primeru peritonzilarnega abscesa se naredi v topični anesteziji incizijo peritonzilarno, skozi usta in sprazni ognojek (Slika 14). Sledi pogosto dvotirno antibiotično zdravljenje in intenzivna ustna nega. Ker se robovi rane zlepijo že naslednji dan, jo je potrebno dnevno širiti. Običajno se nabira gnoj v abscesni votlini 2–3 dni. Toliko dni moramo rano reza širiti. Pri otrocih in nesodelujočih bolnikih je potrebno narediti rez v splošni anesteziji.
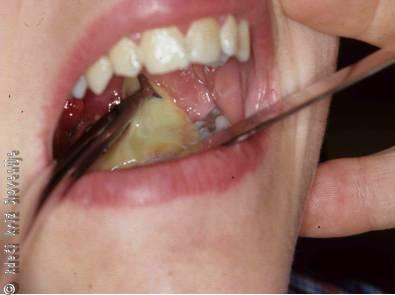
Slika 14
Rez in drenaža peritonzilarnega abscesa.
Retrofaringealni absces (abscessus retropharyngeus)
Razvije se v rahlem vezivu med sluznico in prevertebralno fascijo. Najpogosteje je posledica tuberkuloznega cervikalnega spondilitisa, ki je sedaj redka bolezen. Bolezen se začne z visoko temperaturo, z napadi težkega dihanja, z mrzlico, težkim požiranjem, pri jedi pa se hrana vrača na nos, bljuvanjem in kmalu s pomodrelostjo, močnim kašljem in hripavostjo. Bolnik ima glavo nagnjeno navzad, pri pritisku na vrat čuti bolečino. Pri pregledu najdemo v žrelu podobne znake kot pri peritonzilarnem abscesu, le da so spremembe simetrične in bistveno bolj izrazite.
Strokovna oskrba in zdravljenje
Potrebna je drenaža abscesa, najpogosteje skozi usta ob izvajanju ukrepov za preprečevanje zatekanja drenirane vsebine v dihala. Kadar sumimo, da je absces nastal zaradi bolezni hrbtenice, ga dreniramo s pristopom od zunaj na vratu, izključiti je potrebno tuberkulozno bolezen in bolnika predstaviti ortopedu. Nemudoma je potrebno pričeti z antibiotičnim zdravljenjem.
Parafaringealni absces (abscessus parapharyngealis)
Nastane zaradi širjenja akutnega vnetja ustnega dela žrela v parafaringealno vezivno tkivo in v globoke vratne bezgavke na lateralni steni žrela. Včasih se vnetje razširi na steno jugularne vene in lahko prizadene steno karotidne arterije, se vzpne proti znotrajlobanjskemu prostoru ali spusti v medpljučje. Splošno stanje bolnika je slabo. Je splošno prizadet, ima zelo povišano temperaturo in težje diha. Poleg vseh znakov hudega vnetja žrela ima pod čeljustnim kotom, pred in pod mišico obračalko, močno bolečo oteklino, ki pogosto tudi že fluktuira. Glavo ima nagnjeno na prizadeto stran. Pri pregledu žrela je vsa sluznica žrela pordela, prizadeta stranska stena žrela je difuzno otekla, a bistveno manj kot pri peritonzilarnem in retrofaringealnem abscesu žrela.
Prva pomoč
Pri vseh treh zapletih je nujna čimprejšnja prepoznava bolezni, takojšnja uvedba antibiotičnega zdravljenja, usmerjenega na kritje anaerobnih bakterij in čimprejšnja napotitev k otorinolaringologu. Če bolnik ne more požirati sline, mu pomagamo, da jo izpljune. Bolniku ne damo ne piti ne jesti.
Strokovna oskrba in zdravljenje
Potrebna je drenaža parafaringealnega abscesa v splošni anesteziji s pristopom na vratu. V primeru tromboflebitisa je prizadeto žilo potrebno podvezati. Že med posegom uvedemo antibiotično zdravljenje. Pogosto je potrebno narediti tudi traheotomijo.
Tumorji
Predvsem napredovali maligni tumorji žrela lahko povzročajo urgentna stanja. Malignomi nosnega dela žrela so redki, malignomi ustnega dela žrela so pogostejši, a le redkeje povzročajo življenjsko nevarnost zaradi obsežne krvavitve ali še redkeje dihalne stiske. Maligni tumorji spodnjega dela žrela so pogostejši in s svojo razrastjo kmalu povzroče tako večje krvavitve kakor tudi dihalno stisko.
Na maligne tumorje spodnjega dela žrela pomislimo, kadar izvemo iz anamneze, da je bolnik dlje časa navajal občutek tujka v žrelu, je kasneje pričel težje požirati in se mu je hrana zaletavala. Kmalu so se težavam pridružile bolečine v žrelu, večja izguba telesne teže, hripav glas in kri v izpljunku. Bolnik s tovrstnim malignomom lahko močno krvavi iz ustne votline in trpi zaradi dihalne stiske. Pogosto zaznamo močan smrdeč ustni zadah, zamolkel ali popolnoma hripav glas ter stridor, ki je slišen tako pri vdihu kot pri izdihu. Pogosto najdemo področne zasevke na vratu. V primerih, ko gre za ponovitev že prej zdravljenega malignega tumorja spodnjega žrela, najdemo brazgotine na koži vratu po operaciji ali zaradi obsevalnega zdravljenja spremenjeno kožo vratu.
Prva pomoč
Kolikor mogoče hitro bolnika napotimo v bolnišnico, kjer so prisotni otorinolaringologi. Hkrati je treba takoj pričeti z zdravljenjem morebitnega hipovolemičnega šoka. V nekaterih primerih visoki odmerki kortikosteroidov (Solu Medrol od 10–30 mg/kg TT) začasno zmanjšajo morebitno steklasto oteklino in za nekaj časa vzdržujejo odprto dihalno pot. V primeru, da je dihalna pot že zaprta, takoj skušamo intubirati, če pa nismo uspešni, naredimo konikotomijo.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo po vzpostavitvi stabilne dihalne poti (traheotomiji) z neposrednimi pregledom žrela in grla (direktoskopija) v splošni anesteziji zaustavil krvavitev, natančno določil razširjenost tumorja in odvzel tkivo za histološki pregled.
Požiralnik
Požiralnik (oesophagus) povezuje žrelo z želodcem. Leži pred hrbtenico med VI. vratnim in IX. do X. prsnim vretencem. Pri odraslem je dolg približno 25 cm, širok pa 1–2 cm. Ima tri fiziološke ožine. Prva, zgornja, je za prstanastim hrustancem pri vhodu v požiralnik. Druga ožina požiralnika se nahaja ob razcepu sapnika, tretja pa na prehodu skozi trebušno prepono. Steno požiralnika sestavljajo štiri plasti, svetlino pokriva sluznica, ki je večkladen ploščat epitelij. Sluznico odeva podsluznica z mišicami, ki jih ovija vezivna adventicija.
Pri nas se otorinolaringologi pogosto srečujemo s tujki v požiralniku, ki jih odstranjujemo s pomočjo togih ezofagoskopov in dolgih prijemalk v splošni anesteziji. Vsa ostala urgentna stanja požiralnika sodijo v oskrbo drugih specialnosti.
Tujki v požiralniku
Tujki v požiralniku (corpora aliena oesophagi) so pogosti in pridejo vanj pri hranjenju, igri ali pa jih bolnik pogoltne namenoma (samomorilci, psihopati). Tujki so raznolikih oblik, velikosti in snovi (kosti, veliki kosi mesa, kovanci, proteze, igračke). Tujek lahko zastane v zdravem požiralniku, predvsem v področju fizioloških ožin. Mnogo pogosteje pa tujki zastanejo v bolnem, zdravljenem in poškodovanem požiralniku (spremembe po erozivnih poškodbah požiralnika, operacije, radioterapija) in ob hudih degenerativnih boleznih hrbtenice.
Anamnestično moramo zelo natančno izvedeti za vrsto morebitnega tujka požiralnika. Vprašati moramo, ali je po tem, »ko se mu je zataknilo«, bolnik še lahko jedel in pil, ali se mu je že kdaj prej zgodilo kaj podobnega, kje čuti tujek in kje ga boli, ko požre slino. Natančno moramo poizvedeti za dotedanje bolezni in poškodbe požiralnika. Bolnik najpogosteje navaja bolečino tik za prsnico ali med lopaticama, ki je nastopila neposredno po zaužitju grižljaja, ki naj bi vseboval tujek. Pogosto ga sili na bljuvanje, ima občutek, da ga duši, razvije se lahko popolna disfagija in močno se slini. Pri hudi okvari stene požiralnika (s perforacijo) se hitro razvijeta ezofagitis in mediastinitis s spremljajočim emfizemom in septičnimi temperaturami ter hudimi bolečinami na vratu in med lopaticami.
Prva pomoč
Ob vsakem najmanjšem sumu, da je tujek v požiralniku, je potrebno bolnika napotiti v bolnišnico. Bolnikom, ki ne morejo požirati sline svetujemo, naj jo izpljunejo. Ne silimo jih s požiranjem trde hrane ali tekočine.
Posebej previdni moramo biti pri otrocih, ki zaužitje tujka zelo neradi priznajo.
Strokovna oskrba in zdravljenje
Potrebno je opraviti ezofagoskopijo in tujek odstraniti (Slika 15). Po odstranitvi tujka je treba natančno pregledati še celoten požiralnik.
Slika 15
Odstranitev tujka iz požiralnika.
Grlo
Grlo (larynx) leži v sprednjem zgornjem delu vratu. Skelet grla je sestavljen iz petih hrustancev: ščitastega hrustanca (cartilago thyroidea), prstanastega hrustanca (cartilago cricoidea), dveh piramidastih hrustancev (cartilagtines arytaenoideae) in iz poklopčevega hrustanca (cartilago epiglotica). Ti hrustanci so z vezmi, ovojnicami in mišicami povezani med seboj in z okolico. Zunanje mišice grlo povezujejo s podjezičnico, žrelom in prsnim košem. Te mišice drže grlo v določenem položaju, premikajo ga tudi navzgor in navzdol. Notranje mišice grla pa napenjajo, sproščajo in razmikajo glasilki. Hrustanci grla so med seboj povezani s krikotiroidno ovojnico in s podjezično kostjo s hiotiroidno ovojnico. Notranjost grla pokriva večskladni visokoprizmatski migetalčni epitel, le glasilki, področje med piramidastima hrustancema in poklopec pokriva večskladni ploščat epitel. Grlo oživčujejo veje vagusa.
Grlo ima tri naloge: dihalno, govorno in zaščitno, saj preprečuje vstop hrane v dihalne poti.
Poškodbe
Število akutnih poškodb grla je v primerjavi s poškodbami drugih organov in predelov človeškega telesa majhno. Od vseh hospitaliziranih poškodovancev je bolnikov s poškodbo grla od 0,3–7 promila. Najpogosteje so poškodbe posledica prometnih nezgod, poškodb na delovnem mestu, poškodb pri športu, poskusov samomorov ali pa so povzročene zaradi zdravljenja. Zaradi osifikacije in kalcinacije hrustanca so zlomi hrustančnega ogrodja pogostejši pri starejših poškodovancih. Pogosto je anamneza jasna, pri nezavestnih poškodovancih pa moramo vedno misliti na poškodbo grla, kadar je prizadeto dihanje in so na koži grla vidne poškodbe kože in mehkih delov. Znaki poškodbe so težko dihanje, stridor, hripavost, bolečine, težko požiranje, izkašljevanje krvi, podkožni emfizem, hematom in raztrganine v področju grla.
Poškodbe grla ločimo na zaprte in odprte poškodbe.
Zaprte poškodbe grla
So poškodbe, kjer svetlina grla po novonastali poti ni povezana z zunanjostjo telesa. V tej skupini ločimo poškodbe grla:
a. brez preloma hrustancev - dihanje in požiranje nista prizadeta;
b. brez preloma hrustancev - dihanje in požiranje nista zadovoljiva;
c. s prelomom hrustancev in brez razmaknitve odlomkov - dihanje in požiranje nista prizadeta;
d. s prelomom hrustancev in brez razmaknitve odlomkov - dihanje in požiranje nista zadovoljiva;
e. s prelomom hrustancev in z razmaknitvijo odlomkov.
Odprte poškodbe grla
So poškodbe, kjer je svetlina grla v stiku z zunanjostjo telesa. V tej skupini ločimo poškodbe grla:
a. brez uničenja hrustanca;
b. z uničenjem hrustanca;
c. poškodovani so posamezni mehki deli grla (glasilka, strgana sluznica, luksacije aritenoidnih hrustancev);
d. poškodovane so vse sestavine grla;
e. poškodba prehaja meje grla.
Diagnozo postavimo na podlagi anamneze, slabega dihanja, kakovosti glasu in iztipanja vratu. Natančnejšo opredelitev poškodbe grla lahko poda le otorinolaringolog na podlagi CT slikanja in neposrednega pregleda grla.
Prva pomoč
Vse poškodovance, pri katerih sumimo, da imajo poškodbo grla, moramo napotiti k otorinolaringologu, čeprav neposredno po poškodbi nimajo težav. Poskrbeti je potrebno za ohranitev ali zagotovitev prehodnosti dihalne poti. Potrebno je misliti tudi na morebitne pridružene poškodbe vratne hrbtenice (glej poglavje 20), na poškodbe ostalih delov telesa, nemudoma pričeti z zdravljenjem šokovnega stanja (glej poglavje 11) in ustaviti krvavitve. Zaprte poškodbe grla brez preloma hrustancev na poti v bolnišnico zdravimo z visokimi odmerki hitro delujočih kortikosteroidov (Solu Medrol od 10–30 mg/kg TT) in z antibiotiki. Vse ostale poškodbe grla se v primeru dihalne stiske zdravijo operativno. V primeru nenadnega poslabšanja dihanja se dihalno pot ponovno vzpostavi s konikotomijo ali pri večjih odprtih poškodbah grla z intubacijo ali vstavitvijo cevke skozi odprtino na vratu, ki je povezana z grlom ali sapnikom. Le kadar konikotomija ni izvedljiva, poskusimo z intubacijo. Klasična intubacija skozi usta ali nos je pri poškodbah grla nevarna, saj pri vstavitvi laringoskopa in uvajanju tubusa lahko pride do dodatne razmaknitve hrustancev grla, novih poškodb in končno do neuspele intubacije. Poškodovanca z nekoliko dvignjenim položajem glave čimprej odpeljemo v ustrezno ustanovo, kjer so stalno prisotni tudi otorinolaringologi in je možna dokončna oskrba poškodbe grla.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo v primeru otežkočenega dihanja s traheotomijo zagotovil stabilno dihalno pot. Sledi CT slikanje celotnega poškodovanega področja in kasneje skrbno načrtovan in izveden rekonstruktivni operacijski poseg.
Tujki
Tujki v grlu (corpora aliena laryngis) so redki. V grlo najpogosteje pridejo z vdihavanjem, redkeje pri poškodbi. V grlu ostanejo ostri predmeti, ki se zapičijo v steno grla, in pa večji predmeti, ki se v grlu ukleščijo.
Ločimo manjše tujke, ki ostanejo v grlu, in večje tujke, ki grlo popolnoma zaprejo.
Manjši tujki
So ponavadi manjši predmeti, ki se v grlo zapičijo, kot npr. žebljički, igle, in drobne kosti. Da pride do vdiha tujka, so krive predvsem okoliščine (vinjenost, neprevidnost, močan jok in smeh, oslabljeni refleksni mehanizmi žrela in grla). Pogosto je anamneza jasna, pomagamo si lahko tudi s heteroanamnezo. Od bolezenskih znakov pa srečujemo občutek tujka v grlu, siljenje na kašelj, spremenjen glas in težave pri dihanju. Če je tujek v grlu prisoten dlje časa, se mu pridružijo še znaki vnetja (bolečina in povišana telesna temperatura).
Prva pomoč
Bolnika pomirimo in ga čimprej napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Sprva bomo grlo pregledali indirektno in skušali oceniti velikost in lego tujka ter stanje okolnih tkiv v grlu. Skoraj vedno je potreben direkten pregled grla in njegova odstranitev v splošni anesteziji.
Večji tujki
So pogosto večji kosi hrane in redkeje drugi predmeti (manjše žogice). Običajno se lahko opiramo le na heteroanamnezo, saj so bolezenski znaki dramatični. Bolnik se duši, ne more govoriti, lovi sapo, kmalu postane cianotičen in izgubi zavest.
Prva pomoč
Čim prej moramo vzpostaviti dihalno pot. Nepravilno ravnanje s tujki, ki le deloma zapirajo dihalno pot, lahko stanje le še poslabša. Tujka ne skušamo odstraniti s prsti, saj ga lahko potisnemo še globlje v grlo. Bolnika ne skušajmo obračati na glavo. Bolnika ne skušajmo intubirati. Sprva poskusimo narediti Heimlichov prijem (glej Tujki v žrelu). Če nismo uspešni, je potrebno zagotoviti dihalno pot s konikotomijo. Bolnika je potrebno čimprej pripeljati v ustanovo, kjer je stalno prisoten otorinolaringolog.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo zagotovil stabilno dihalno pot, tujek v splošni anesteziji direktoskopsko odstranil in nato še natančno pregledal in ocenil stanje grla.
Vnetja
Akutno vnetje poklopca grla (epiglottitis acuta)
Najpogosteje ga povzroči bakterija Haemophilus influenzae. Možno je, da je to vnetje spodbujeno s predhodnimi drobnimi poškodbami poklopca (z ostro hrano, tipanjem v področju poklopca). Anamneza nam večinoma ni v pomoč. Bolniki navajajo, da imajo težave le nekaj ur in da se hitro stopnjujejo. Navajajo močne bolečine v področju grla, ki se izrazito stopnjujejo pri požiranju. Tožijo tudi zaradi občutka tujka v grlu, težkim požiranjem sline in hripavosti. Zelo pogosto je slišen stridor pri vdihu. Imajo zamolkel glas (kot bi govoril z vročim krompirjem v ustih) in so blago prizadeti. Zaradi možnosti poslabšanja dihanja ustnega dela žrela ne pregledujemo z loparčkom.
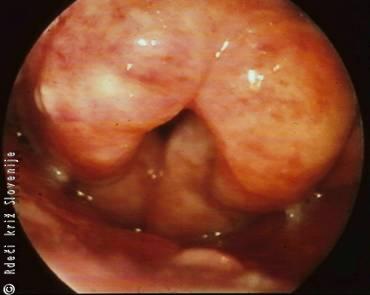
Slika 16
Akutni epiglotitis.
Prva pomoč
Ob sumu na akutni epiglotitis bolnika čimprej napotimo v ustanovo, kjer so stalno prisotni otorinolaringologi. V primerih hujše dihalne stiske lahko takoj uvedemo antibiotike in kortikosteroide. Intubacija je pogosto zelo težavna in če je ne uspemo narediti, moramo nadaljevati s konikotomijo. V vsakem primeru bolnika napotimo še k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog opravi indirektni pregled spodnjega dela žrela in grla. Viden je zadebeljen, pordel, gnojen poklopec (Slika 16). Možno je, da nastane na njegovem prostem robu absces, ki se rad spontano predre. Bolnike, pri katerih se dihanje ni izboljšalo po antibiotikih in kortikosteroidih, intubiramo, in če to ne uspe, naredimo traheotomijo.
Subglotisni laringitis (laryngitis subglottica)
Je akutno vnetje laringealne sluznice, ki prizadene predvsem področje tik pod glasilkama. Vzrok nastanka tega vnetja ni znan. K njegovem nastanku naj bi prispevalo virusno vnetje, draženje, alergija, nagnjenost in vremenske razmere. Bolezen je pogostejša in zaradi ožjih dihalnih poti izrazitejša pri malih otrocih. Značilno zanj je, da gre otrok zdrav spat, sredi noči pa se zbudi zaradi zelo težkega dihanja, hlastanja za zrakom, stridorja pri vdihu in »lajajočega kašlja«. Bolnik je tudi hripav, pri dihanju si pomaga s pomožnimi mišicami, pogosto so zelo nemirni in lahko se pojavi povišana telesna temperatura.
Prva pomoč
Gnojno vnetje pohrustančnice poklopca grla (perichondritis laryngis)
Je zelo redka oblika vnetja grla. Najpogosteje ga povzroči poškodba, ionizirajoče sevanje, okužba z močno virulentnimi klicami, ali pa ga srečamo pri bolnikih z oslabljenim obrambnim sistemom. Vnetje se lahko s pohrustančnice razširi na hrustanec in nabiranje gnoja med pohrustančnico in hrustancem zoži svetlino grla, sledi odmrtje hrustanca in trajne poškodbe dihalnih poti. Nanj pomislimo ob anamnezi poškodbe, omembi radioterapije v tem območju in splošnem slabem stanju bolnika.
Prva pomoč
Ob sumu na gnojno vnetje pohrustančnice poklopca grla bolnika čimprej napotimo v ustanovo, kjer so stalno prisotni otorinolaringologi. V primerih hujše dihalne stiske lahko takoj uvedemo antibiotike in kortikosteroide. Intubacija je pogosto zelo težavna in če je ne uspemo narediti, moramo nadaljevati s konikotomijo. V vsakem primeru bolnika napotimo še k otorinolaringologu.
Oteklina grla (oedema laryngis)
Nastopi lahko kot posledica vnetij grla in njegove okolice, poškodb, ionizirajočega sevanja, alergije, pikov žuželk ali brez znanega razloga (angionevrotični Quinckejev edem). Oteklina se pojavi na mestih, kjer je v grlu veliko podsluzničnega rahlega veziva (žrelna stran grlnega poklopca, ariepiglotisni gubi, prostor pod glasilkama). Anamnestično v večini primerov izvemo za enega izmed prej navedenih razlogov, možno pa je, da se pojavi kot edini znak še neodkrite alergije ali skupaj z oteklinami ustnic in prstov (Slika 17) ter ustnega dna.
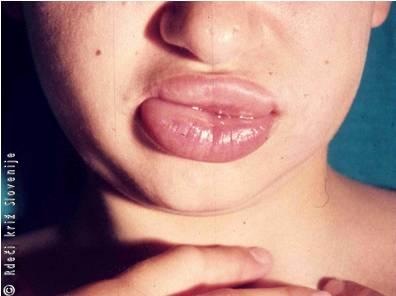
Slika 17
Quinckejev edem.
Prva pomoč
Pri sumu ali jasni alergiji dodamo še antihistaminike in v primeru alergijskega šoka zdravimo tudi tega (glej poglavje 11). Antibiotike dodamo le v primerih pridružene okužbe.
Strokovna oskrba in zdravljenje
Če je kljub terapiji z zdravili še prisotna dihalna stiska, bolnika intubiramo. Če intubacija ni možna, naredi otorinolaringolog traheotomijo.
Tumorji grla
V nekaterih primerih pridejo bolniki z malignim tumorjem grla ali spodnjega dela žrela do zdravnika šele, ko je dihanje že močno oteženo. Pogosto so bolniki tudi hripavi, navajajo težave pri požiranju, pogosto najdemo zatrdline na vratu. Težavam se lahko pridružijo večje ali zelo močne krvavitve. Značilno je, da bolniki navajajo težave, ki trajajo dlje časa (okoli enega meseca) in so se v zadnjem času poslabšale. Počutijo se hudo oslabljene. Pogosto ne morejo več uživati čvrste hrane in celo požirati sline. Najpogosteje so takšni bolniki dolgoletni kadilci in vsakodnevni čezmerni pivci alkoholnih pijač. V nekaterih primerih navajajo nitke krvi v slini ali izpljunku.
Prva pomoč
Ob sumu na maligno bolezen v področju ORL bolnika čimprej napotimo k otorinolaringologu. V primeru nenadnega dušenja damo bolniku kortikosteroide v zgornjih dopustnih količinah (Solu Medrol od 10–30 mg/kg TT). Če to ne zadostuje, ga skušamo intubirati, kar je zelo pogosto težko zaradi močno spremenjenih anatomskih razmer. Kadar se zaradi vnetja, poškodbe ali tumorja pri intubaciji anatomsko težko orientiramo, poskusimo intubirati v smeri, kjer se v slini ali krvi delajo mehurčki. Povsem na slepo ne intubiramo, tubusa tudi nikoli ne vstavljamo na silo. Če ne uspemo intubirati, je potrebno narediti konikotomijo.
Strokovna oskrba in zdravljenje
Po vzpostavitvi dihalne poti in v nekaterih primerih po zaustavitvi krvavitve bo otorinolaringolog direktoskopsko ocenil razsežnost tumorja in odvzel tkivo za histološki pregled. Kasneje sledi lokalno in področno zdravljenje.
Vrat
Vrat je področje med glavo in prsnim košem. Skozenj potekajo laringotrahealna cev, žrelo s požiralnikom ter velike vratne žile in živci.
Ločimo tri pole vratne fascije (fascia colli), ki skupaj z mišicami varujejo vratne organe in zagotavljajo dobro gibljivost glave in vratu. Tik pod kožo je podkožna vratna mišica (platysma). Sledi ji povrhnja pola vratne fascije (lamina superficialis), ki leži tik pod platizmo, na strani ovija mišici obračalki glave in trapezni mišici ter se zadaj pripenja na hrbtenico. Srednja pola (lamina praetrachealis) leži med obema omohioidnima mišicama in ovija podhioidne mišice. Globoka prevertebralna pola (lamina praevertebralis) odeva prevertebralne mišice in skalene. Med srednjo in globoko polo vratne fascije leži visceralni prostor (spatium viscerale colli). V njem potekajo vratni organi: žrelo, požiralnik, grlo, sapnik in ščitnica. Karotidna arterija, notranja jugularna vena in živec vagus potekajo v skupnem ovoju (vagina carotica) pod srednjo polo vratne fascije ter mišico obračalko glave in nad prevertebralno polo vratne fascije.
Poškodbe vratu
Poškodbe vratne hrbtenice: glej poglavje 20.
Na tem mestu bomo obravnavali le poškodbe preostalih – mehkih delov vratu, saj so poškodbe žrela in grla že obravnavane v prejšnjih poglavjih.
Vrat zavzema okvirno eno petdesetino površine telesa, vendar je na zelo vidnem mestu in skozenj potekajo za življenje nujni organi. Zaradi majhne površine in dobre lege (zaščiten je z glavo in trupom) so poškodbe redke.
Pri novorojenčkih opažamo poškodbe mišice obračalke glave, ki nastopijo med porodom. Novorojenček ima glavico večinoma ves čas nagnjeno na obolelo stran, na vratu je v področju mišice obračalke glave tipna testasta, včasih čvrsta zatrdlina. Koža nad njo ni spremenjena, pogosto ni zelo boleča. Le redko gre za urgentno stanje.
Največji del poškodb vratu so z ostrim predmetom povzročene površinske poškodbe kože na vratu in poškodbe manjših žil in živcev. Sledijo poškodbe zaradi udarcev, stiskanja vratu in zaradi obešanja (Slika 18A). Pri teh poškodbah je koža redko poškodovana. Pogosto je vidna podplutba.
Sledijo ureznine v področje vratu, najpogosteje zaradi samomorilskih namenov (Slika 18B). Predvsem najdemo vreze v preepiglotisnem področju ali v področju ščitastega hrustanca.
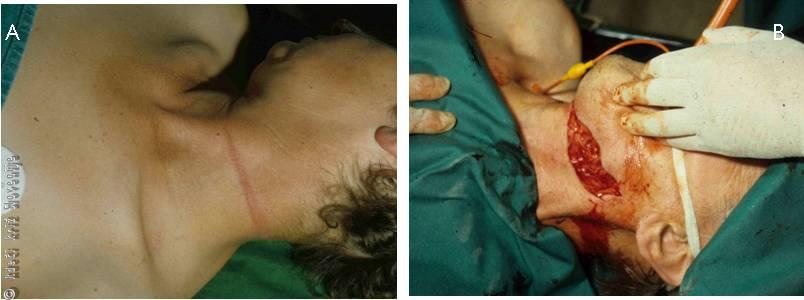
Slika 18
A – Poškodba vratu zaradi obešanja.
B – Ureznina na vratu.
Srečujemo tudi vbodne rane na vratu, kjer se na koži vidi le majhna ureznina, a so v globini lahko poškodovani organi vratu in večje krvavitve. Zaradi dobre zaščite karotidne arterije in jugularne vene ter vagusa pod mišico obračalko glave in čvrste ovojnice so te poškodbe izjemno redke.
V veliko pomoč nam je natančna anamneza in heteroanamneza dogodka. Poškodovanci navajajo tiščočo bolečino v področju vratu, težje in boleče požiranje sline ter občutek tujka v žrelu in grlu. Navajajo lahko tudi krvavkast izpljunek. Sledi ocena poškodovančevega dihanja in glasu. Nato natančno pregledamo kožo vratu, iztipamo področji mišic obračalk glave in hrustančni del grla. Pozorni smo na drobne vbodne rane, velike čvrste otekline, ki nastanejo zaradi večjega izliva krvi, ali na pulzirajoče rezistence.
Prva pomoč
V primeru težkega dihanja in večje spremembe kakovosti glasu ravnamo s poškodovancem dalje, kot je opisano v poglavju Poškodbe grla. V primeru močne krvavitve pritisnemo na krvaveče področje tako, da pri tem ne stiskamo grla. S prsti pritisnemo proti mišici obračalki glave. Vse bolnike s poškodbami vratu napotimo tudi na pregled k otorinolaringologu, saj so posledice poškodb lahko vidne šele z direktno ali indirektno faringolaringoskopijo.
Strokovna oskrba in zdravljenje
Otorinolaringolog bo pregledal žrelo in grlo s posredno faringolaringoskopijo (z ogledalcem). V primeru suma na poškodbe organov vratu ali večjih krvavitev se bomo odločili za neposredni pregled žrela in grla v splošni anesteziji in operativno rekonstrukcijo mehkih delov vratu, po zagotovitvi stabilne dihalne poti.
Vnetja
Vnetja na vratu, posledica širjenj akutnih vnetij iz ušesa, žrela in po poškodbah žrela in grla, so navedena v ustreznih poglavjih. Tukaj bodo navedena le vnetja, ki še niso bila obravnavana in ki so nastala zaradi vnetij v bezgavkah.
Huda akutna vnetja bezgavk na vratu, iz katerih se lahko razvije absces, se lahko pojavijo v sicer zdravi bezgavki (lymphadenitis acuta colli), specifično vneti (tuberkuloza, sarkoidoza) bezgavki ali v malignomsko (limfom, metastaza karcinoma) spremenjeni bezgavki. V zadnjem času srečujemo močna vnetja na vratu pri narkomanih po vbrizgavanju mamil v področje vratu, ki se pogosto razvijejo v absces.
Anamneza je pogosto nejasna, saj bolnik pred nastankom akutnega vnetja pogosto ne opazi zatrdline na vratu. Pove, da je nenadoma zatipal bolečo zatrdlino, lahko je boleče tudi celotno področje vratu, da težko obrača glavo in da se slabo počuti. Včasih navaja tudi težave, ki jih povzroča malignom v področju ORL.
Strokovna oskrba in zdravljenje
Enaka kot je opisano pri širjenju akutnih vnetij na vrat.
Prva pomoč
Bolnika pomirimo, odsvetujemo večje gibe vratu, na pordelo mesto damo hladne obkladke. Nemudoma ga napotimo k otorinolaringologu.
Stanja s cevko v sapniku
Bolniki, katerim je bilo zaradi maligne bolezni ali hude poškodbe odstranjeno grlo (laringektomija), imajo zgornji rob sapnika našit na kožo vratu. V traheji imajo prve mesece po operaciji vstavljeno kanilo. Tovrstni bolniki imajo trajno traheostomo. Tudi bolniki, ki ne morejo, kljub ohranjenem grlu, zadovoljivo dihati skozi grlo, imajo narejeno okence v sapnik in skozi odprtino v koži nosijo v sapniku cevko. Tovrstni bolniki imajo večinoma začasno traheostomo. Sčasoma se v področju med kožo in odprtino v sapniku oblikuje kanal tako, da menjava kanile ni težavna. Pri malih otrocih, ki imajo praviloma začasne traheostome, cevke rade izpadajo iz sapnika, zato je ponovna vstavitev težavna. Zato pogosto pri začasni otroški traheostomi našijemo kožo na rob odprtine v sapniku in kanilo prišijemo na kožo.
Če opustimo vse ostale delitve cevk, ki na tem mestu niso pomembne, ločimo cevke z mešičkom ali brez. Cevke z mešičkom uporabljamo v primerih, kadar z napihnitvijo mešička želimo preprečiti vstop sline in krvi v spodnja dihala ali kadar je potrebno umetno predihovanje.
Kljub temu, da ima bolnik vstavljeno cevko v odprtino na vratu, je možno, da zaradi njene zamašitve, premaknitve ali njenega izpada iz sapnika nastopi dihalna stiska.
Prva pomoč
Ob nenadnem dušenju bolnika, ki že nosi trahealno kanilo, je treba preveriti, ali dobro čutimo curek bolnikovega izdihanega zraka na koži svoje podlahti. Nadalje preverimo prehodnost kanile z aspiracijskim katetrom. Popolnoma zamašeno kanilo ali tubus moramo takoj izvleči. V primeru, da je težko dihanje povzročil čep sluzi, ga bolnik običajno izkašlja. Če tudi po zamenjavi kanile ali tubusa ne moremo prodreti globlje v dihala z aspiracijskim katetrom in če curek zraka še ni zadovoljiv, gre običajno za nastajajočo zožitev v sapniku ali nastajanje granuloma. V tem primeru premostimo zoženo dihalno pot z daljšo, tanjšo kanilo ali ožjim, globlje vloženim tubusom. Kadar pride do dihalne stiske pri nepričakovanem izpadu cevke in zožitvi traheostome, vstavimo v odprtino vsaj kos cevke (npr. kos debelejšega aspiracijskega katetra ali tankega tubusa), ki jo učvrstimo z obližem in varnostno sponko ter kanilo privežemo okoli vratu. V primeru krvavitve iz zgornjih dihal, iz žrela ali s področja ob traheostomi vstavimo cevko z mešičkom, ter ga napihnemo.
Bolnika kljub zagotovljeni dihalni poti napotimo k otorinolaringologu.
Strokovna oskrba in zdravljenje
Otorinolaringolog opravi direktotraheoskopijo in glede na najdene vzroke za težave nadaljuje z operativnim zdravljenjem.
Literatura
1. Kambič V, ed. Otorinolaringologija. Ljubljana: Mladinska knjiga; 1984.
2. Marshall KG, Attia EL, Danoff D. Disorders of the nose and paranasal sinuses: diagnosis and management. Littleton, Mass: PSG; 1987. p. 101–14.
3. Becker W, Naumann HH, Pfaltz CR, et al, eds. Hals-Nasen-Ohren Heilkunde. Stuttgart, New York: Georg Thieme; 1989.
4. Šmid L, Žargi M. Konikotomija – zakaj ne. Med Razgl 1989; 28: 255–6.
5. Papparela MM, Shumrick DA, Gluckman JL, et al, eds. Otolaryngology. Philadelphia: Saunders; 1991.
6. Neely JG. Surgery of Acute Infections and their Complications. In: Brackmann DE, ed. Otrologic Surgery. Philadelphia: Saunders; 1994. p. 202–10.
7. Fischinger J. Akutna dihalna stiska. Obzor Zdr N 1996; 30: 171–4.
8. Podboj J. Endoskopska kirurgija pri orbitalnih zapletih sinusitisov. Endoscopic Rev 1999; 4: 5–9.
9. Krise DJ, Roberson DW. Surgical management of retropharyngeal space infections in children. Laryngoscope 2001; 111 (8): 1413–22.
10. Bailey BJ, et al. Head and Neck Surgery-Otolaryngology. 3rd ed. Philadelphia (PA): Lippincott Williams & Wilkins; 2001.
11. Fischinger J. Otekline na vratu. Zdrav Var 2001; 40: 248–53.
12. Jones NS, Walker JL, Bassi S, et al. The intracranial complications of rhinosinusitis: can they be prevented? Laryngoscope 2002; 112 (1): 59–63.
13. Finucane BT, ed. Principles of Airway Management. New York: Springer; 2003.
14. Koudstaal MJ, Van der Wal KG, Bijvoet HW, et al. Post-trauma mucocele formation in the frontal sinus; a rationale of follow-up. Int J Oral Maxillofac Surg 2004; 33 (8):751–4.
Fotografije
1. Magda Frantar, zdrav. tehn., KC Ljubljana, Klinika za Otorinolaringologijo in cervikofacialno kirurgijo.
2. As. mag. Saba Battelino, dr. med., KC Ljubljana, Klinika za Otorinolaringologijo in cervikofacialno kirurgijo.
Zahvala
Sodelavcem in sodelavkam KC Ljubljana, Klinika za Otorinolaringologijo in cervikofacialno kirurgijo se zahvaljujem za posredovano bogato znanje, ki so ga gradili na podlagi dolgoletnih in številnih izkušenj pri obravnavi nujnih stanj v našem področju. Najlepša hvala za strokovne nasvete, pomoč in priporočila, ki so bistveno pripomogla pri nastanku tega poglavja.