Uvod
Interna medicina je področje, ki se ukvarja z boleznimi notranjih organov. V tem poglavju so opisana nujna stanja pri akutnih (naglo nastalih) boleznih in pri akutnih poslabšanjih ali zapletih kroničnih bolezni. Notranje bolezni se pogosto kažejo z neznačilnimi simptomi (npr. splošna prizadetost, bolečina, težko dihanje, omotica ipd.). Povezava z obolelim organom pogosto ni takoj očitna. Nujna in nenujna stanja se lahko kažejo s podobnimi simptomi. Vloga laika v okviru prve pomoči je predvsem prepoznava stanj, ki zahtevajo takojšnje ukrepanje. Tudi zdravnik potrebuje ponavadi mnogo dodatnih podatkov, da lahko postavi diagnozo in začne vzročno zdravljenje. Kljub temu vsakdanje izkušnje kažejo neprecenljiv pomen ljudi, ki se znajdejo v bližini nenadno obolelega:
· Z znanjem oboroženi laik bo lahko pravilno ocenil resnost situacije in poskrbel za aktiviranje ustrezne pomoči ali ustrezen prevoz. Slabšanje bolnikovega stanja lahko velikokrat predvidimo, ko pa se zares poslabša, je pogosto že prepozno.
· Če se stanje poslabša do zastoja srca ali dihanja, je za bolnikovo kakovostno preživetje mnogo pomembneje, kaj bodo očividci počeli tistih nekaj minut do prihoda reševalne ekipe, kot vsi napredni aparati, na katere bo bolnik priključen naslednje tedne na intenzivnem oddelku. Podatki kažejo, da je preživetje po nenadnem zastoju srca bistveno višje, če laiki takoj začnejo z oživljanjem, kot če le čakajo na prihod reševalne ekipe.
· Natančen opis dogodka, okoliščin in bolnikovega stanja med prevozom je ključen za hitro postavitev diagnoze in uspešno zdravljenje. Na intenzivnem oddelku bolnišnice pogosto traja več ur, da po telefonu ali celo s pomočjo policije najdejo očividce in od njih izvejo npr., kaj je bolnik potožil, preden je izgubil zavest ali kako je dihal, ko so ga našli.
· Bolniki zaradi svoje prizadetosti velikokrat ne morejo povedati ničesar. Svojci, prijatelji, sosedje so takrat edini vir informacij o zdravstvenem stanju v zadnjih dneh in zadnjih letih. Povedo lahko marsikaj o bolnikovih preteklih in kroničnih boleznih, prinesejo lahko izvide minulih zdravljenj, embalažo zdravil, ki jih je imel doma, in podobno.
Nadzor nenadno obolelega
Pristop k hudo prizadetemu je v začetni fazi podoben ne glede na to, ali gre za poškodovanca ali za nenadno obolelega (glej poglavje 3). Ko se prepričamo, da bolnik diha in da mu bije srce, je zelo pomembno, da njegovo stanje spremljamo ves čas prevoza oz. ves čas čakanja na reševalce. Tudi laik se lahko nauči izmeriti osnovne »vitalne znake« (znake življenja). Ker se stanje lahko spreminja iz minute v minuto, je potreben nenehen nadzor. Idealno je, da si številke (s časi vred) zapišemo in zapis kasneje posredujemo zdravniku.
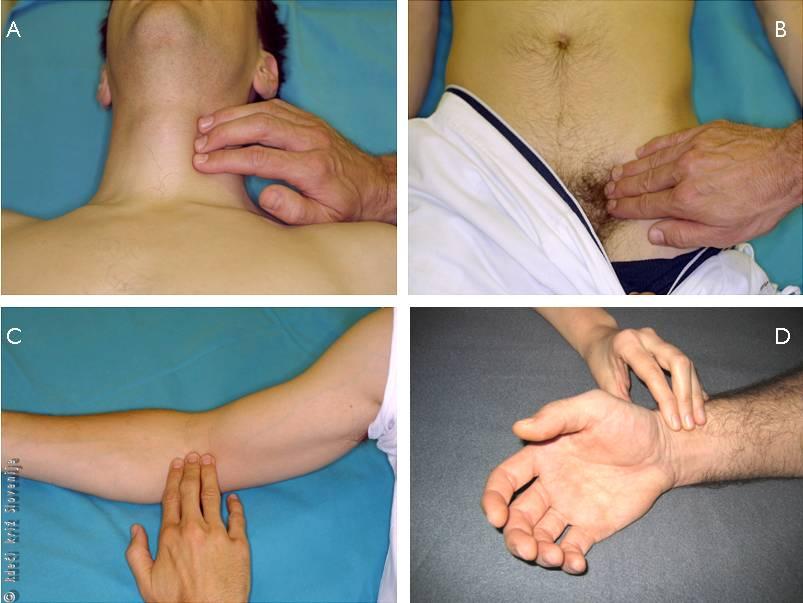
Hitrost srčnega utripa (srčno frekvenco, pulz) najbolj zanesljivo ocenimo s tipanjem arterije na vratu (Slika 1A). Primerni sta tudi dimeljska arterija (Slika 1B), in arterija na notranji strani komolčne kotanje (Slika 1C). Arterija na palčevi strani zapestja ni najboljša izbira, saj jo je ob nizkem krvnem tlaku težko zatipati (Slika 1D). Štejemo pol minute in pomnožimo z 2.
Normalne vrednosti srčne frekvence so med 60 in 100 utripov na minuto. Frekvenca je normalno nižja med počitkom ali pri treniranih športnikih in normalno višja med telesnim naporom, ob vročini. Zaskrbljujoče so vrednosti pod 40/min in nad 150/min (v mirovanju).
Slika 1
Tipanje utripa:
A – vratne arterije,
B – dimeljske arterije,
C – arterije na notranji strani komolčne kotanje,
D – arterije na palčevi strani zapestja.
Krvni tlak lahko laiki izmerijo z avtomatičnimi merilci. Običajno so zasnovani tako, da manšeto ovijemo okrog nadlahti (Slika 2). Med levo in desno roko običajno ni pomembne razlike, sicer pa uporabimo tisto, kjer je tlak višji. Krvni tlak (natančneje tlak krvi v arterijah) se v resnici nenehno spreminja. Niha med najvišjo vrednostjo (ko se srce skrči in iztisne kri v arterije) in najnižjo vrednostjo (ko se srce med dvema utripoma sprosti in spet napolni). Imenujemo ju sistolični (zgornji) in diastolični (spodnji) tlak. Normalna vrednost je okrog 120/80 mmHg. Nekateri ljudje imajo normalno nižji krvni tlak. Nižje vrednosti so zaskrbljujoče v primeru, da ima človek ob tem kakšne simptome, če je tlak občutno nižji kot običajno ali kadar z zaporednimi merjenji ugotovimo, da pada. Večina ljudi čuti težave, kadar zgornji (sistolični) tlak pade pod 90 mmHg. Relativna je tudi zgornja meja: o nujnem stanju govorimo, kadar je tlak občutno višji kot ponavadi in ob simptomih. Po definiciji štejemo za močno zvišan tlak, če sistolični preseže 180 mmHg ali diastolični 110 mmHg.
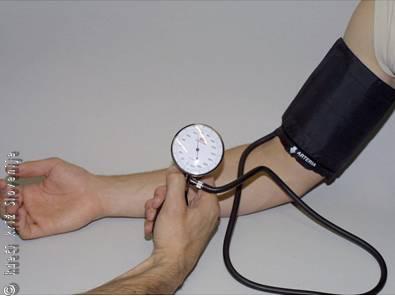
Slika 2
Merjenje arterijskega tlaka:
položaj manšete na nadlakti in ročni merilec na vzmet.
Hitrost dihanja je od vseh vitalnih znakov najlaže izmeriti. Praviloma štejemo vdihe pol minute in pomnožimo z 2. Še posebno, če je prizadeti nezavesten, je poleg frekvence pomembno opazovati tudi dihalne gibe, njihovo ritmičnost in globino. Pozorni moramo biti na posebne zvoke (smrčanje, piskanje, grgranje ipd.), kar lahko kaže na pljučno bolezen ali opozarja, da se bo bolnik morda zadušil zaradi položaja jezika ali zaradi bruhanja. Normalna frekvenca dihanja pri budnem, mirujočem človeku je med 12 in 16 vdihov na minuto. Zaskrbljujoče so vrednosti pod 8 in nad 30 vdihov na minuto.
Nasičenost (arterijske) krvi s kisikom lahko hitro in enostavno izmerimo s pomočjo pulznega oksimetra (Slika 3). Napravo večinoma uporabljajo le zdravstveni delavci. Senzor se namesti na konico bolnikovega prsta in čez nekaj sekund lahko na zaslonu odčitamo srčno frekvenco in odstotek nasičenosti krvi s kisikom. Normalno znaša ta vrednost nad 95 %, zaskrbljujoče so vrednosti pod 90 %.
Oceniti moramo tudi telesno temperaturo. To je pomembno zlasti, če najdemo prizadetega v izrazito vročem ali hladnem okolju ali če je možna huda okužba. V nujnih primerih bo dovolj že, da z dotikom približno primerjamo temperaturo kože prizadetega z lastno. Kadar imamo več časa in pri roki termometer, jo izmerimo. Normalna temperatura, merjena pod pazduho, je okrog 36,6 °C (okrog 0,5 °C več pod jezikom ali v ušesu in okrog 1 °C več v danki). V toku dneva so normalna nihanja med 36,0 °C in 37,5 °C. Zaskrbljujoče so vrednosti pod 35 °C in nad 40 °C.
Pomembno je, da se z bolnikom ves čas tudi pogovarjamo. Prvič zato, da od njega dobimo čimveč podatkov o njegovem zdravstvenem stanju in akutnih simptomih, drugič pa zato, ker bomo s tem najlažje opazili, ali se spreminja njegovo stanje zavesti (glej poglavje 4).
Med opazovanjem bolnika bodimo pozorni tudi na:
· barvo kože, ustnic in jezika (npr. bledica, pomodrelost);
· razširjenost zenic in morebitno razliko med levim in desnim očesom;
· izbočenost žil na vratu;
· razliko v premikanju leve in desne polovice prsnega koša med dihanjem;
· nenavadne gibe (ali negibnost) bolnikovih okončin.
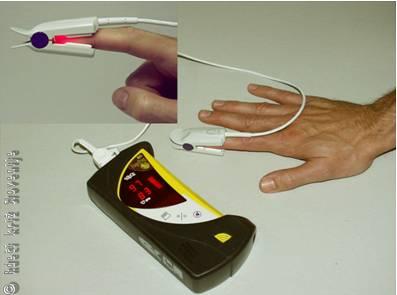
Slika 3
Merjenje nasičenosti krvi s kisikom: pulzni oksimeter.
Aritmija
Motnja srčnega ritma (aritmija) pomeni, da srce utripa neredno (neritmično) ali pa zgolj hitreje oz. počasneje kot normalno (Slika 4A, B, C). Ne gre torej za eno bolezen, ki bi imela vedno enak vzrok in bi se zdravila vedno na enak način. Različne aritmije so tudi različno nevarne. Glede na nastanek in čas trajanja ločimo kronične aritmije (prisotne ves čas) in akutne (nastale na novo). Poseben primer so aritmije, ki se pojavljajo občasno, v krajših ali daljših napadih (paroksizmalne aritmije).
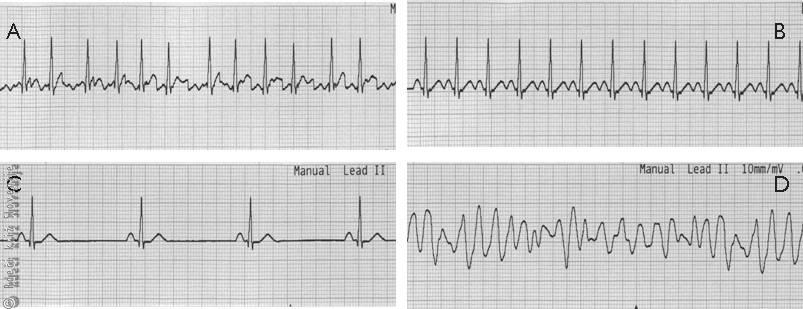
Slika 4
Nekatere pogostejše aritmije:
A – povsem nereden (in prehiter) ritem,
B – reden prehiter ritem,
C – reden prepočasen ritem,
D – prekatna fibrilacija (ritem, ki ustavi srce).
Bolniki čutijo aritmijo na različne načine. Največkrat jo opisujejo kot neprijeten občutek v prsih, razbijanje srca, občutek nenehnega spreminjanja hitrosti utripa, občasne zelo močne ali prezgodnje utripe, občasno manjkajoči utrip (da se »srce za trenutek ustavi«). Včasih bolniki motnje v utripu sploh ne zaznajo in se aritmija ugotovi naključno, ali pa zaznajo le posredne simptome. Aritmija namreč vpliva na črpalno sposobnost srca. Če se ta zmanjša, lahko postane bolnik omotičen, vrtoglav, lahko se pojavi topo tiščanje v prsih (angina pektoris) ali srčno popuščanje (težko dihanje, kardiogeni šok – glej spodaj). V najhujših primerih bolnik tudi povsem izgubi zavest. Če aritmija sama preneha, se zavest povrne (dogodek imenujemo sinkopa). V primeru, da ne preneha, bolnik umre. Nenadna smrt zaradi zastoja srca je pri odraslih razmeroma pogosta (1–2 primera na 1000 ljudi/leto). V večini primerov je neposredni vzrok smrti nevarna aritmija (migetanje prekatov oz. prekatna fibrilacija (Slika 4D)).
Prva pomoč
Če je bolnik nezavesten, je potrebno takoj poklicati službo NMP. Nato moramo preveriti znake dihanja in krvnega obtoka in po potrebi začeti s temeljnimi postopki oživljanja. Predvsem je pomembna učinkovita zunanja masaža srca. Če imamo možnost, čimprej uporabimo avtomatični defibrilator (glej poglavje 7).
Tudi v primeru, ko je bolnik pri zavesti, a prizadet, je klic službe NMP na prvem mestu. Bolnik naj leži, pomirimo ga, izmerimo in zapišemo si vitalne znake. Poleg frekvence srca poskušajmo oceniti tudi ritmičnost. Potreben je nenehen nadzor bolnika do prihoda reševalcev. Zavedajmo se možnosti nenadne izgube zavesti in zastoja srca. V tem primeru moramo pred začetkom temeljnih postopkov oživljanja še enkrat poklicati NMP in jih obvestiti o poslabšanju.
Kadar bolnik z občutkom neprijetnega srčnega utripanja ni prizadet, lahko za prevoz do zdravstvene ustanove poskrbimo tudi sami. Pogoj je le, da bolnik nima prsne bolečine, ne diha težko, ni omotičen in nima zaskrbljujočih vrednosti vitalnih znakov (glej Nadzor nenadno obolelega). Bolniki, ki so bili zaradi podobnih napadov že pregledovani in je njihova aritmija opredeljena, naj se s svojim zdravnikom dogovorijo o postopkih ukrepanja, če se aritmija ponovi. Nekatere aritmije je mogoče prekiniti z enostavnimi ukrepi, ki jih bolnik lahko izvede sam.
POZOR! Jemanje dodatnih odmerkov zdravil po občutku ali celo jemanje zdravil, ki jih za aritmijo jemlje sosed ali sorodnik, je smrtno nevarno!
Pogosta aritmija, ki se pojavlja v občasnih napadih (predvsem pri starejših), je migetanje preddvorov (atrijska fibrilacija). Če bolniki za to vedo in imajo normalne vitalne znake ter so ob napadu brez subjektivnih težav, lahko nekaj ur počivajo in napad bo morda sam minil. Če se to ne zgodi, naj z obiskom urgentne ambulante ne čakajo več kot 24 ur.
Šok je stanje, ko krvni obtok ne zadošča več potrebam organov po kisiku (in drugih snoveh). Vzroki so lahko zelo različni, skupen jim je le premajhen pretok krvi skozi tkiva. Po mehanizmu ločimo 4 osnovne vrste šoka:
· Hipovolemični šok – pretok krvi je zmanjšan zaradi zmanjšanega volumna krvi. Vzrok je lahko izguba krvi zaradi zunanje ali notranje krvavitve (t. i. hemoragični šok) ali pa gre za zmanjšanje volumna krvi zaradi velike izgube vode iz telesa – dehidracije. Slednje se lahko zgodi ob hudi driski ali bruhanju, bolezensko čezmernem izločanju urina, obilnem potenju, izgubi tekočine skozi opečeno kožo ali zaradi hitrega nastanka obsežnih oteklin.
· Kardiogeni šok – pretok krvi je zmanjšan zaradi odpovedovanja črpalke – srca. Vzrok je lahko novonastala motnja v delovanju srca (npr. nekatere aritmije, srčni infarkt) ali pa hudo poslabšanje kronične srčne bolezni.
· Obstrukcijski šok – pretok krvi je zmanjšan zaradi mehanične ovire. Vzrok je lahko zamašitev velikih žil, ki vodijo od srca (npr. s krvnim strdkom – pljučna trombembolija), izliv krvi v osrčnik, kar utesnjuje srce in mu preprečuje črpanje (tamponada), kopičenje zraka v prsnem košu zunaj pljuč, kar pritiska na velike žile – vzrok je poškodba ali zaplet pljučne bolezni (tenzijski pnevmotoraks).
· Distribucijski šok – pretok krvi je zmanjšan zaradi nenormalnega razširjenja žil. To povzroči prerazporeditev krvi v področja, kjer ni nujno potrebna, in padec krvnega tlaka. Vzrok so lahko poškodbe hrbtenjače, hude alergijske reakcije, huda sepsa, nekatere zastrupitve.
Kako prepoznamo šok?
Bolnikova koža je bleda, hladna in potna. Pulz je pogosto šibek in ga na zapestju včasih sploh ne moremo zatipati. Je hitrejši kot običajno (ponavadi prek 100 utripov/minuto). Če imamo merilec krvnega tlaka, bo pokazal vrednosti, ki so nižje od bolnikovih običajnih (včasih so tako nizke, da tlaka ne moremo izmeriti). Dihanje je včasih pospešeno. Bolnik je videti prizadet, miruje, molči oz. se ne zanima za okolico. Odgovarja kratko, včasih je tudi zmeden ali kaže druge znake motene zavesti.
IZJEMA je začetna faza distribucijskega šoka. Imenujemo ga tudi »topli šok«. Zaradi razširjenih žil ne nastane bledica, bolnikova koža je topla. Kadar je distribucijski šok posledica poškodbe hrbtenjače, je srčni utrip največkrat upočasnjen. Poškodba namreč selektivno prizadene tisti del živčevja, ki spodbuja oženje žil in hitrejši srčni utrip (simpatično avtonomno živčevje).
Prva pomoč
Hitro nastali šok bo v nekaj minutah pripeljal do zastoja srca, če ne odpravimo vzroka. To pa zunaj bolnišnice pogosto ni mogoče. Zato ukrepajmo:
· Takoj pokličimo pomoč.
· Če je vzrok šoka očiten, ukrepajmo v skladu z navodili (glej Prsna bolečina, poglavji 10, 12 – Alergijska reakcija).
· Poskušajmo dobiti čimveč podatkov o poteku dogodkov (kje, kako, kdaj, zakaj so se težave začele; ali ima oseba kronične bolezni; katera zdravila jemlje). Te informacije bodo zdravniku pomagale k hitri postavitvi diagnoze in pravilnemu ukrepanju. Če se bo v naslednjih minutah bolnikovo stanje slabšalo, morda ne bo več sposoben govoriti. Nujno je, da pridobljene podatke posredujemo reševalcem. Navzoče sorodnike spomnimo, da nemudoma poiščejo morebitno zdravstveno dokumentacijo (izvide, odpustnice).
· Natančno opazujmo bolnika (glej Nadzor nenadno obolelega) in se pripravimo na morebitno oživljanje.
Šok se lahko razvija tudi počasi, v roku nekaj ur (npr. ob postopni dehidraciji ali nastajajoči sepsi). Na razpolago imamo torej nekaj več časa – v tem pa se skriva past, da počasno slabšanje stanja spregledamo in šok prepoznamo prepozno. Zato ukrepajmo:
· Za preprečevanje dehidracije pri bolnikih z velikimi izgubami tekočine poleg vode nadomeščajmo tudi soli. Uporabimo lahko prašek za pripravo rehidracijske raztopine, ki je brez recepta naprodaj v lekarnah (npr. Nelit®). Zavedati se moramo, da bo kritična dehidracija pri otroku nastala hitreje kot pri odraslem. Če bolnik bruha, bo verjetno potrebno dajanje tekočin v obliki infuzije.
· Pri bolnikih s hudo okužbo, kjer je šok morda septični, je nujno čim hitreje začeti zdravljenje z injekcijami antibiotikov (ter drugimi zdravili).
Prsna bolečina
Steno prsnega koša sestavljajo: koža, podkožje, mišice, kosti (prsnica, rebra in hrbtenica), stiki oz. sklepi med kostmi ter pripadajoče žile in živci. Spodnja meja prsnega koša je prepona – ploščata mišica, ki loči prsno votlino od trebušne. Glavna organa v prsni votlini sta srce in pljuča. Srce leži v vezivni vreči – osrčniku, pljuča so obdana z vezivno opno – popljučnico. Popljučnica tvori za vsako pljučno krilo ločen, hermetično zaprt prostor. V tem prostoru je podtlak, ki drži pljuča razpeta (Slika 5).
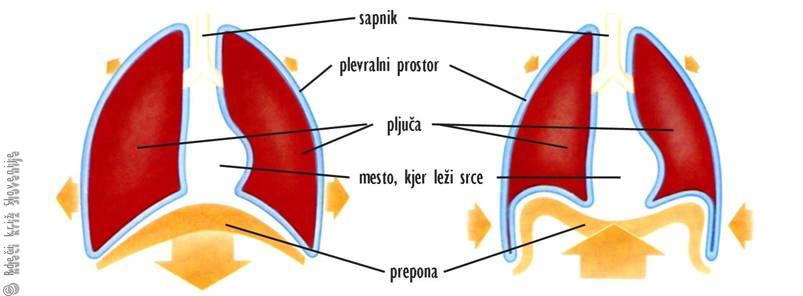
Slika 5
Shema dihal:
A – vdih,
B – izdih.
Tu so še velike žile: arterije, ki vodijo kri od srca, in vene, po katerih se kri vrača v srce. Srce ima štiri votline (Slika 6). Desni prekat potiska kri skozi pljučno arterijo v pljuča, od koder se po pljučnih venah vrne v levi srčni votlini. To je mali (ali pljučni) krvni obtok. Levi prekat potiska kri skozi aorto v veliki (telesni) krvni obtok. Iz vratu vstopata v prsni koš sapnik in požiralnik. Sapnik se razdeli na dve sapnici, ki vodita zrak v levo in desno pljučno krilo. Požiralnik pa poteka vzdolž prsne votline in skozi odprtino v preponi vstopa v trebuh. Konča se v želodcu, ki leži tik pod prepono.
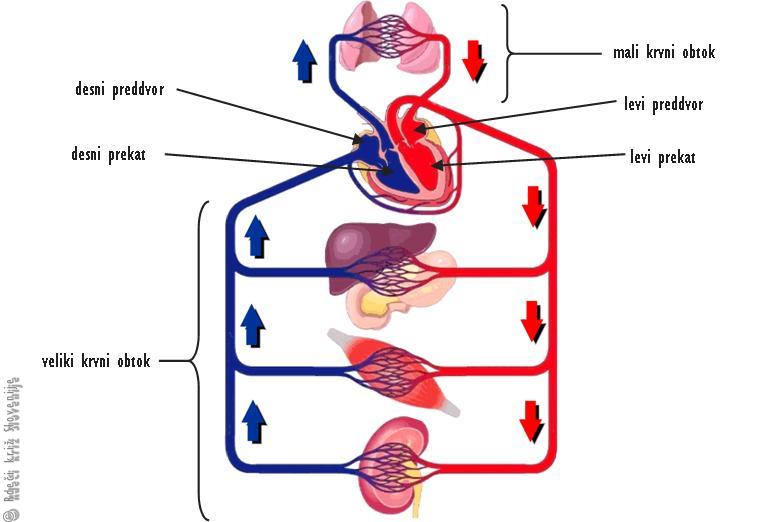
Slika 6
Shema srca in obeh krvnih obtokov.
Prsna bolečina lahko izvira iz vseh omenjenih struktur. V nadaljevanju se bomo omejili na najnevarnejše in najpogostejše vzroke prsne bolečine ter na značilnosti, po katerih jih utegne prepoznati tudi laik. Za dokončno diagnozo je skoraj vedno potreben pregled pri zdravniku.
Na splošno velja, da je bolečina, ki izvira iz stene prsnega koša, osrčnika ali popljučnice ponavadi ostra, zbadajoča, spreminja se s telesnim položajem ali gibanjem, bolnik lahko natančno določi točko bolečine. Bolečina, ki izvira iz srca ali žil, je običajno bolj topa, tiščoča ali pekoča. Je neodvisna od lege telesa in premikanja, bolnik pa kot mesto bolečine ponavadi pokaže širše, nejasno omejeno področje. Bolečina iz pljuč, popljučnice ali velikih dihalnih poti se ponavadi poslabša ob dihanju ali kašlju, bolečina iz požiralnika ali želodca pa je pogosto povezana z uživanjem hrane ali pijače.
Urgentna stanja
Akutni koronarni sindrom (AKS) je splošno ime za skupino podobnih bolezenskih stanj. Mednje prištevamo nestabilno angino pektoris, akutni miokardni infarkt (srčni infarkt ali srčna kap) in nenadno smrt zaradi ishemije srčne mišice. Vzrok za AKS je največkrat nastanek krvnega strdka v eni od koronarnih arterij. To so žile, ki s krvjo oskrbujejo srčno mišico. V nekaj minutah pride do pomanjkanja krvi (in s tem kisika) v srčni mišici, kar imenujemo ishemija. Kadar žila ni v celoti zaprta s strdkom, je preskrba prizadetega dela srca dovolj za preživetje tkiva. Pojavijo se simptomi angine pektoris, trajne poškodbe pa ne nastanejo. Če pa se pretok krvi zmanjša pod kritično mejo, začne tkivo srčne mišice odmirati – nastane srčni infarkt. Poškodba srca je trajna in kadar bolnik preživi, se po nekaj tednih odmrli del srca nadomesti z vezivno brazgotino. Zmogljivost takega srca je trajno oslabela.
Glavni simptom AKS je prsna bolečina (Slika 7). Nekateri jo opisujejo kot neprijeten občutek tiščanja za prsnico, pri drugih je v ospredju občutek težkega dihanja. Pogosto rečejo, da peče, žge, stiska. Občutek ponavadi ni umeščen v eno točko, ampak pokažejo širše področje prsnega koša. Včasih se občutki širijo tudi v ramena, roke (pogosteje v levo), vrat, včasih tudi nazaj v hrbet ali navzdol v trebuh. Zaradi slednjega bolečino ljudje večkrat pripišejo želodčnim težavam. Bolečina je neodvisna od dihanja, kašljanja, položaja telesa in pritiska na prsni koš. Telesni napor jo lahko poslabša. Počitek in ustrezna zdravila omilijo težave pri angini pektoris, ne pa pri srčnem infarktu. Pogosto (še zlasti pri infarktu) je bolečina tako huda, da mora prizadeti prekiniti to, kar tedaj počne. Lahko ga sili na bruhanje, pobledi in se oznoji. Opisane težave moramo jemati še posebno resno, če se pojavijo pri ljudeh z velikim tveganjem za koronarno bolezen. Tveganje je večje pri moških, starejših, kadilcih, pri bolnikih s povečanim krvnim tlakom, povečano koncentracijo krvnih maščob in holesterola, pri sladkornih bolnikih. Manjšina bolnikov ne čuti opisanih značilnih bolečin, ampak le nespecifične težave, pogosto težko dihanje. To so predvsem starostniki, sladkorni bolniki in bolniki po srčnih operacijah.
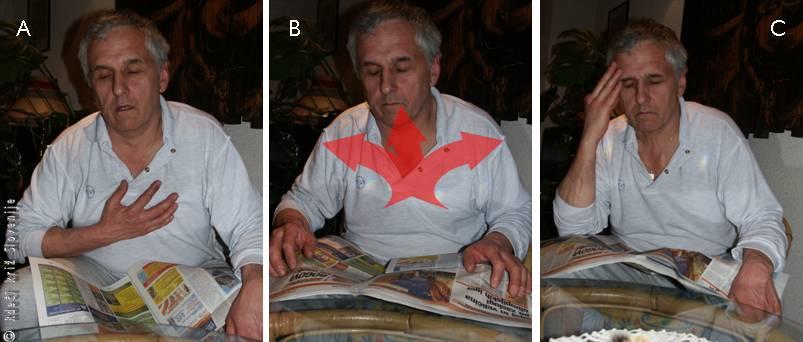
Slika 7
Simptomi AKS:
A – neprijeten pritisk in občutek polnosti prsnega koša.
B – bolečina, ki se lahko širi v smeri puščic.
C – občutek pomanjkanja zraka, potenje, vrtoglavica, siljenje na bruhanje.
Akutni zapleti AKS se lahko pojavijo nenadoma in jih je včasih nemogoče napovedati. Poslabšanje krčljivosti prizadetega dela srčne mišice lahko v nekaj minutah do nekaj urah privede do akutnega odpovedovanja srca. Ker se zaradi tega kopiči tekočina v pljučih, se lahko pri bolniku razvije huda dihalna stiska (glej Srčno popuščanje). Pri najhujši stopnji črpalne odpovedi srca začne padati krvni tlak. Nastane kardiogeni šok (glej Šok). Drug zaplet so nevarne motnje srčnega ritma (aritmije). Te se pojavijo nenadoma, lahko tudi pri bolniku, ki ni izgledal hudo prizadet in pri katerem krčljivost srca ni hudo okrnjena. Srce lahko začne utripati prepočasi, prehitro ali pa tudi neredno (neritmično). Najhujše aritmije lahko srce tudi povsem ustavijo. Bolnik ob tem nenadoma izgubi zavest in ne kaže več znakov življenja. Če ne začnemo takoj z osnovnim oživljanjem, bolnik v nekaj minutah umre (glej poglavji 6, 7).
Prva pomoč
· Bolnik, ki se mu opisani tip bolečine pojavi na novo, potrebuje takojšnjo zdravniško pomoč. Zaradi nevarnosti nenadnega poslabšanja ne sme voziti sam, tudi če se čuti sposobnega za to. Zelo tvegano je tudi, če ga vozijo svojci. Čas prevoza bo daljši od čakanja na urgentno reševalno vozilo. V primeru srčnega zastoja ga med vožnjo ne bodo mogli oživljati.
· Med čakanjem na reševalce damo bolniku 500 mg acetilsalicilne kisline (Aspirin®, Aspirin direkt®, Aspirin protect®, Baludon®, Andol®) (Slika 8A).
· Če imamo pri roki gliceril-trinitrat (Nitrolingual®, Angised®), mu damo en odmerek pod jezik. To lahko ponavljamo na 5 minut, če je bolnikov krvni tlak normalen ali povišan (Slika 8B).

Slika 8
Pri sumu na srčno kap mora bolnik čimprej dobiti:
A – aspirin,
B – gliceril trinitrat.
· Natančno opazujmo bolnika (glej Nadzor nenadno obolelega).
· Reševalcem izročimo morebitno zdravstveno dokumentacijo (seznam zdravil, stare izvide, bolniške odpustnice, EKG posnetke ipd).
Bolniki s kronično angino pektoris opisane težave v prsih poznajo. Kako ločiti kronične težave od urgentnega stanja, je opisano v poglavju Stabilna angina pektoris.
Najpogostejša napaka, ki jo delajo bolniki z AKS v Sloveniji, je, da odlašajo z odhodom k zdravniku. Kadar se težave pojavijo ponoči, neredko čakajo do jutra. V primeru srčnega infarkta s tem vsako minuto nepovratno propade nekaj srčne mišice. Verjetnost hude trajne invalidnosti ali smrti z odlašanjem hitro narašča.
Najpogostejša napaka svojcev oz. očividcev v Sloveniji je, da v primeru srčnega zastoja ob AKS ne začnejo takoj z oživljanjem – predvsem z masažo srca (ali pa je ne izvajajo dovolj odločno in nenehno).
V zdravstveni ustanovi bolnikom s sumom na AKS takoj posnamejo električno aktivnost srca – elektrokardiogram (EKG). Kadar ta pokaže akutni srčni infarkt, gre ponavadi za strdek, ki povsem zapira koronarno arterijo. Potrebno ga je čimprej odstraniti – bodisi z raztapljanjem (z infuzijo zdravil) ali pa mehanično (s pomočjo žic, cevk in napihljivih balončkov, ki jih po žilah poskušajo pripeljati do strdka).
Disekcija aorte je poškodba žile, ki najpogosteje nastane spontano, zaradi bolezni. Notranja plast žilne stene se nenadoma pretrga. Kri, ki jo srce iztiska v aorto, začne parati notranjo plast od zunanje, žilna stena se začne razslojevati in poškodba se širi vzdolž žile (Slika 9). Napredovanje poškodbe pospešuje visok krvni tlak. Vsaj na začetku ostane zunanja plast cela in kri iz žile ne izteka. Nabira pa se med plastmi. S tem lahko zapre izstopišča arterij, ki se od aorte odcepljajo. Bolečina nastane v hipu, »kot strela z jasnega«. Je huda in stalna, ostra, parajoča. Širi se lahko v hrbet med lopatici in kasneje navzdol v trebuh (kot pač vzdolž žile napreduje poškodba). Bolnik težav z ničemer ne more omiliti.
Slika 9
Potek aorte in shema disekcije.
Ostali simptomi so odvisni od tega, katere arterije se ob tem še zaprejo (prizadeti organi namreč ostanejo brez krvnega obtoka in razvije se odmrtje tkiva – infarkt). Zaprtje koronarne arterije tako povzroči srčno kap, zaprtje arterije za glavo pa možgansko kap. Kadar se disekcija začne povsem na začetku aorte, lahko prizadene aortno srčno zaklopko (kar povzroči motnje delovanja srca) ali pride do izliva krvi v osrčnik (kar povzroči tamponado in obstrukcijski šok). Možen zaplet je tudi raztrganje vseh plasti žile in krvavitev. Smrtnost bolnikov z disekcijo začetnega dela aorte znaša v prvih dveh dneh 1 % na uro, zato te bolnike večinoma zdravijo z urgentno operacijo (glej poglavje 10).
Pljučna embolija je podrobneje opisana v poglavju Težko dihanje, saj je glavni simptom nenaden občutek pomanjkanja zraka. V razvoju bolezni pa sta možni tudi dve različni vrsti bolečine. Ena je topa, tiščoča in jo je po bolnikovem opisu skoraj nemogoče ločiti od bolečine pri akutnem koronarnem sindromu. Nastane takoj po zamašitvi pljučne arterije. Druga vrsta bolečine se pojavi šele več ur ali dni po dogodku. Ta je ostra, zbadajoča in se spreminja z dihanjem. Bolnik zna natančno pokazati točko bolečine. Nastane zaradi vnetja popljučnice ob odmrtju (infarktu) dela pljuč, ki je ostal brez oskrbe s krvjo. Bolnik včasih zaradi tega tudi izkašljuje kri. Zamašitev manjše arterije v pljučih lahko poteka brez bolečin in le z minimalnim občutkom težke sape.
Pnevmotoraks je prav tako opisan v poglavju Težko dihanje. Pomembno je vedeti, da ne nastane le s poškodbo, ampak pogosto tudi spontano. Težave se začnejo nenadoma, z ostro bolečino na jasno opredeljenem mestu. Sledi ji občutek težkega dihanja. Pri nekaterih ljudeh sta lahko oba simptoma neizrazita, bolečina je včasih povsem odsotna.
Prva pomoč
Pri disekciji aorte, pljučni emboliji in pnevmotoraksu je potrebna čimprejšnja zdravniška pomoč. Vloga laikov je predvsem v prepoznavanju nujnosti, aktiviranju službe nujne medicinske pomoči in nadzoru obolelega do prihoda reševalcev. Vsa našteta stanja namreč lahko povzročijo srčni zastoj. V tem primeru je treba seveda nemudoma začeti s temeljnimi postopki oživljanja (glej poglavje 6). Na nevarnost srčnega zastoja nas bodo opozarjali znaki nastajajočega šoka (glej Šok).
Med čakanjem na prevoz naj bolnik miruje. Vstajanje lahko poveča krvni tlak (posebno škodljiv pri bolniku z disekcijo) ali pa sproži odtrganje dodatnih krvnih strdkov iz ven spodnjih okončin (kar poveča obseg pljučne embolije).
Ostali pogosti vzroki prsne bolečine
Stabilna angina pektoris je skupek simptomov, ki se pojavijo, ko poraba kisika v srčni mišici poraste nad zmožnost dobave. Vzrok je najpogosteje aterosklerotična zožitev koronarne arterije (Slika 10A). Pretok krvi skozi tako žilo zadostuje potrebam srčne mišice v mirovanju. Ko pa aktivnost poraste, nastane ishemija. Simptomi so zelo podobni akutnemu koronarnemu sindromu, vendar so odvisni od telesne dejavnosti. Po nekaj minutah počitka (ali po uporabi nitratnega zdravila) povsem izzvenijo, predvidljivo pa jih lahko spet izzovemo z enako stopnjo fizične obremenitve.
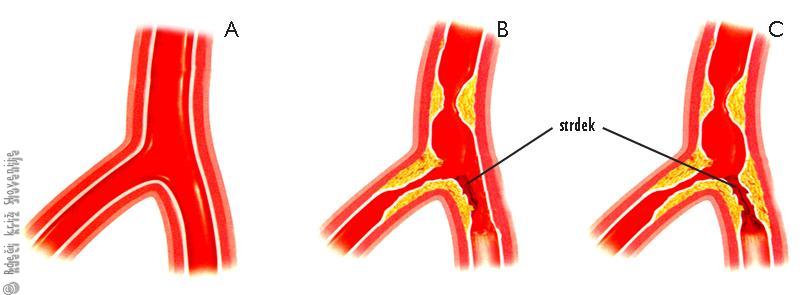
Slika 10
A – zdrava žila v prerezu;
B – počasi nastajajoče zožitve (rumeno-rjavo) in hitro nastal krvni strdek (rdeče);
C – zamašitev žile s strdkom
.
Nestabilno angino pektoris uvrščamo med akutne koronarne sindrome (glej zgoraj). Ishemija nastane zaradi zmanjšane dobave kisika (ob nastajajočem krvnem strdku (Slika 10B)) - neodvisno od porabe. To stanje je precej bolj nepredvidljivo in nevarno, saj lahko strdek zelo hitro povsem zamaši žilo in povzroči srčni infarkt (Slika 10C).
Opisane simptome bomo torej šteli za nestabilno angino, kadar se:
· pojavijo v mirovanju (brez telesne dejavnosti),
· začnejo ob manjših naporih kot običajno ali pa pogosteje kot običajno,
· pri nekom pojavijo prvič.
Prva pomoč
Stabilna angina pektoris je kronična bolezen. Ti bolniki praviloma redno jemljejo nekatera zdravila. Ko se pojavi bolečina, naj takoj vzamejo en odmerek gliceril-trinitrata (Nitrolingual®, Angised®). Kadar bolečina ne popusti popolnoma, lahko odmerek v 5-minutnih presledkih še dvakrat ponovijo. Če po 15 minutah (in treh odmerkih) bolečina ne popusti, se ravnamo, kot da gre za akutni koronarni sindrom. Če ta dan še niso vzeli Aspirina, naj ga vzamejo. Dodatne odmerke ostalih zdravil, ki jih imajo morebiti doma, lahko vzamejo le, če so se za tako ukrepanje dogovorili z zdravnikom.
Kostna, sklepna ali mišična bolečina nastanejo zaradi različnih bolezenskih procesov v teh tkivih, pa tudi po poškodbah (ki se jih bolnik morda niti ne spominja) ali intenzivni telesni dejavnosti. Bolečine so značilno povezane s premikanjem, telesnim položajem ali pritiskom na prizadeto področje. Ponavadi so ostre in jasno omejene na manjše področje (bolnik običajno pokaže s prstom in ne z odprto dlanjo). Pojavijo se lahko le za hip (zbadajo) ali pa vztrajajo po več minut, ur ali dni. Boleči sklepi (npr. med rebri in prsnico) so včasih tudi pordeli ali otečeni.
Kadar simptomi ne ustrezajo povsem zgornjemu opisu, je zdravniški pregled potreben zaradi izključitve morebitnih urgentnih stanj. Kostno, sklepno ali mišično bolečino lahko bolnik sam blaži z mirovanjem in protibolečinskimi oz. protivnetnimi zdravili – analgetiki in nesteroidnimi antirevmatiki (npr. paracetamol, Calpol®, Lekadol®, Citripan®, Naklofen®, Olfen®, Ketonal®, Ibuprofen®, Nalgesin®, Naprosyn® ipd.). Našteta zdravila ne zdravijo bolezni, ampak le blažijo simptom. Njihova nekritična dolgotrajna uporaba lahko trajno okvari zdravje zaradi škodljivih stranskih učinkov ali pa zato, ker se vzrok bolečine razjasni prepozno.
Bolečina iz požiralnika je po tipu in mestu nastanka podobna angini pektoris. Je topa, pekoča ali stiskajoča in se pojavlja v poteku požiralnika (od vratu navzdol za prsnico do žličke oz. zgornjega dela trebuha). Značilno je, da se poslabša po zaužitju dražeče hrane ali pijače, včasih tudi med ležanjem ali sklanjanjem naprej. Poslabša jo lahko spahovanje. Omilijo ali odpravijo jo zdravila, ki nevtralizirajo želodčno kislino – antacidi (npr. Rutacid®, Rupurut®).
Bolečina iz dihal nastane ob vnetju dihalnih poti ali popljučnice. Dihalne poti so najpogosteje vnete zaradi okužbe ali vdihavanja dražečih snovi. Stanje še dodatno poslabša kašelj. Spremljajoči simptom je lahko občutek težkega dihanja, pri bolnikih z okužbo tudi vročina in gnojen izpljunek. Vnetje popljučnice (plevritis) se lahko razvije zaradi različnih bolezni v tem področju (npr. pljučnica, pljučni infarkt). Kaže se z ostro bolečino, podobno zbadanju z nožem in se značilno poslabša z globokim dihanjem ali kašljem. Bolnik lahko mesto bolečine natančno opredeli.
Vnetje osrčnika (perikarditis) lahko povzročajo različne bolezni. Za opredelitev vzroka je treba v bolnišnico. Bolečina se pojavlja v področju srca – za prsnico ali levo ob prsnici in je po tipu podobna plevritisu (ostra, zbadajoča, stalna ali občasna in odvisna od telesnega položaja, pogosto pa tudi od dihanja in kašlja). Telesni napor na to bolečino ne vpliva. Kadar je vnetje akutno, ga pogosto spremlja občutek splošne oslabelosti in vročina. V vnetem osrčniku se okrog srca nabira tekočina, ki utesnjuje srce. Večja količina ali hitro nabiranje te tekočine lahko povzročijo občutek težkega dihanja, nato pa še ostale znake tamponade (glej Šok).
Psihogena bolečina nastane pri ljudeh s povečano čustveno ali vegetativno labilnostjo, ob hudih duševnih stresih in v sklopu kroničnih duševnih bolezni. Običajno bolniki navajajo nelagodje v prsih, redkeje pravo, močno bolečino. Nenavadne občutke pogosto spremlja neprijetno zavedanje lastnega srčnega utripa, občutek dušenja, mravljinčenja ipd. Resne bolezni ponavadi ne moremo izključiti brez zdravniškega pregleda in preiskav.
Bolečina v prsnem košu pri boleznih v trebuhu
Poudariti je treba, da se s prsno bolečino lahko kažejo tudi težave, ki izvirajo drugje, zlasti v trebuhu (glej poglavje 12 – Akutna bolečina v trebuhu). Ob bolečinah za spodnjim delom prsnice moramo pomisliti na vnetje želodčne sluznice (gastritis), rano na želodcu, vnetje trebušne slinavke (pankreatitis). Bolečine v spodnjem delu prsnega koša na desni so lahko simptom vnetja žolčnika (holecistitis), na levi pa bolezni vranice. Vnetje v trebuhu, ki draži trebušno prepono, lahko povzroča bolečino v področju leve ali desne ključnice.
Primer 1
55-letnemu moškemu, kadilcu , je med igranjem tenisa nenadoma postalo slabo. V obraz je bil bled, oblival ga je mrzel pot. Moral je prenehati z igranjem. Soigralcu je priznal, da ga je že med igro začelo tiščati v prsnem košu. Zdaj je bila bolečina hujša, širila se je izza prsnice v vrat. Prosil je, naj ga odpeljejo domov. Le s težavo so ga prijatelji iz kluba prepričali, da bi bilo bolje poklicati 112. Ker so posumili, da gre za srčni infarkt so mu dali tableto Aspirina®.
Ob prihodu reševalne ekipe je imel visok krvni tlak (170/100 mmHg) in nekoliko pospešen srčni utrip (114/min). Priključili so ga na EKG monitor in mu dovajali kisik preko obrazne maske. Pod jezik mu je zdravnik razpršil nitroglicerin, še pred odhodom pa je dobil tudi zdravila v žilo (morfij in sredstvo proti bruhanju). nato so ga s sireno odpeljali proti urgentnemu oddelku Kliničnega centra. Po naštetih zdravilih je imel bolnik občutek, da težave nekoliko popuščajo. Nato pa je nenadoma izgubil zavest, zavil z očmi in prenehal dihati. Zdravnik na vratu ni zaznal srčnega utripa, na EKG monitorju so videli značilno sliko migetanja prekatov. Bolnika so takoj defibrilirali. Že nekaj sekund po električnemu sunku se je ovedel - dogodka se ni spominjal, počutil pa se je razmeroma dobro.
Ob prihodu v bolnišnico so mu takoj posneli EKG in potrdili srčni infarkt. Že v naslednjih 30 minutah je bil na preiskovalni mizi laboratorija za koronarografije. Z rentgensko preiskavo so ugotovili krvni strdek, ki je zapiral eno od koronarnih arterij. V nadaljevanju so s pomočjo katetra to žilo odprli in na mesto žilne zožitve vstavili znotrajžilno opornico. Po posegu bolnik ni čutil nobenih subjektivnih težav več. Kljub vsemu je ostal na zdravljenju na intenzivnem oddelku. Bolnišnico je zapustil po petih dneh.
Primer 2
Na urgenco je prišla 66-letna gospa zaradi nekaj dni trajajoče bolečine po levi strani prsnega koša, ki je bila najhujša ob ležanju na levem boku in med kašljem. Ta jo je spremljal že en teden. Izbrani splošni zdravnik ji je predpisal Ketonal®, vendar bolečina kljub trem tabletam na dan ni popustila.
Ob pregledu na urgenci se je izkazalo, da ima gospa zvišano telesno temperaturo (37,6 °C). Krvni tlak je bil normalen, utrip pa okrog 100/min. V mirovanju je dihala s frekvenco 25/min. Zdravnik je pri poslušanju dihanja s stetoskopom ugotovil spremembo na levi strani. V EKG posnetku ni bilo bolezenskih sprememb. Laboratorijski izvidi so kazali na bakterijsko vnetje. Rentgenska slika prsnih organov je dokončno potrdila sum na levostransko pljučnico
Bolnica je dobila recept za antibiotik in nasvet, naj popije vsaj 2 litra tekočin dnevno. Čez 3–4 dni so jo naročili na kontrolo k izbranemu splošnemu zdravniku.
Med številnimi in raznovrstnimi vzroki za težko dihanje se bomo tudi v tem poglavju omejili na nujna stanja. Skupno jim je, da težave praviloma nastanejo hitro in da bolniku grozi zastoj dihanja. Pri prvi pomoči takim bolnikom veljajo splošna pravila o pristopu k hudo prizadetemu kot tudi napotki za nadzor nenadno obolelega.
Poslabšanje astme. Astma je kronična bolezen, za katero je značilen občasno oviran pretok zraka v dihalnih poteh med izdihom. Strokovno to imenujemo reverzibilna obstrukcija dihal. Povzroča jo kronično vnetje v dihalih. Pretok zraka je oviran zaradi zadebeljene sluznice dihal, povečane količine sluzi in dinamičnega zoženja, ki ga povzročijo mišična vlakna v steni bronhov. Bolnik je lahko v obdobjih med poslabšanji skoraj brez težav, vendar mora tudi takrat jemati protivnetna zdravila (največkrat v obliki pršila).
Dejavniki tveganja za nastanek astme so hkrati tudi dejavniki, ki pri bolnikih sprožijo poslabšanja: izpostavljenost alergenom (posebno pri bolnikih, ki so dedno nagnjeni k alergijam), kajenje, virusne okužbe dihal. Pri nekaterih bolnikih lahko poslabšanje sproži tudi telesni napor, menstruacijski ciklus, duševni stres, hladen, suh ali onesnažen zrak in tudi premalo odločno zdravljenje.

Slika 11
Merjenje največjega pretoka zraka med izdihom:
A – merilec za domačo uporabo,
B – pravilna uporaba.
Simptomi astme so dušenje, piskanje v pljučih (predvsem med izdihom), stiskanje v prsih, kašelj in izpljunek. Poslabšanje se lahko razvije počasi – v roku nekaj dni, lahko pa tudi zelo na hitro – v sekundah ali minutah. Mnogo bolnikov ima svoje priročne merilce največjega pretoka zraka med izdihom (merilci PEF, Slika 11A, B), s katerim sami ocenjujejo pljučno funkcijo. Odmerke zdravil prilagajajo meritvam, podobno kot sladkorni bolniki vrednostim svojega krvnega sladkorja. Za hudo poslabšanje bolezni štejemo, če je izmerjena vrednost PEF manj kot polovica bolnikove najboljše vrednosti. Za tako poslabšanje je značilno tudi pospešeno dihanje, pospešen srčni utrip in tako huda zadihanost, da bolnik ni sposoben povedati celega stavka v eni sapi.
Prva pomoč
Bolniki z astmo naj s svojim zdravnikom vnaprej pripravijo načrt zdravljenja morebitnih akutnih poslabšanj bolezni. Glavno zdravilo v teh primerih je bronhodilatator v pršilu (Slika 12A, B) (zdravilo, ki sprošča mišična vlakna v steni bronhov in jih s tem širi). Najhitreje začnejo delovati salbutamol (Ventolin®), fenoterol (Berotec®) in fenoterol z ipratropijem (Berodual®). Manj primeren je v nujnih primerih salmeterol (Serevent®), ki doseže polni učinek šele po eni uri. Ob hudem poslabšanju astme se ne bojimo prevelikega odmerka inhalacijskega bronhodilatatorja.

Slika 12
Inhalacijsko zdravilo:
A – pršilo,
B – pravilna uporaba.
Zdravljenje lahko začnemo z 10 do 20 vdihi pršila. Kadar to ne zadostuje, lahko tak odmerek po 20 minutah (tudi večkrat) ponovimo. Ni pa smiselno ob poslabšanjih »po potrebi« jemati dodatnih vdihov protivnetnih zdravil – inhalacijskih kortikosteroidov (npr. Becotide®, Becloforte®, Flixotide®, Seretide®, Tafen®, Pulmovent®). Odločitev o povečanju odmerka le-teh ali o dodatnem jemanju drugih zdravil prepustimo zdravniku.
V primerih hudega ali nenadnega poslabšanja astme je ogroženo življenje bolnika, zato je potrebno čimprej poiskati pomoč v najbližji bolnišnici ali aktivirati službo nujne medicinske pomoči. Nekateri bolniki z zelo hitrimi hudimi poslabšanji imajo pri sebi pripravo, s katero si lahko sami dajo injekcijo adrenalina v mišico – t. i. avtoinjektorji npr. Epi-Pen®, Fast-Jekt®). (Glej poglavje 12 – Slika 2A–D.)
Navodila za pravilno uporabo zdravila v pršilu:
· snemite pokrovček in pršilo dobro pretresite;
· počasi in do konca izdihnite;
· ustnik pršila primite z usti ali ga držite pred široko odprtimi usti; še bolje je, če med ustnik in usta vstavite podaljšek (Slika 13);
· začnite s počasnim, globokim vdihom in nato pritisnite bombico pršila navzdol v plastično ohišje;
· vdihnite do konca in zadržite vdih vsaj za 10 sekund;
· izdihnite in pred naslednjim odmerkom počakajte 30 sekund (v tem času ponovno pretresite pršilo).

Slika 13
Uporaba podaljška med usti in pršilom.
Poslabšanje kronične obstrukcijske pljučne bolezni. Kronična obstrukcijska pljučna bolezen (KOPB) je kronična bolezen, sorodna astmi. Za razliko od nje je pretok zraka v dihalnih poteh med izdihom oviran stalno. Strokovno govorimo o ireverzibilni obstrukciji dihal. Tudi KOPB nastane zaradi kroničnega vnetja v dihalnih poteh, ki pa se mu pridruži še razkroj membran pljučnih mešičkov (razkroj pljučnega tkiva). Kroničnemu bronhitisu se torej pridruži še emfizem. Najpomembnejši dejavnik, ki sproži in pospešuje razvoj bolezni, je cigaretni dim. Za razliko od astme, ki je pogostejša pri mladih ljudeh, je KOPB značilna za starejše. Bolezenski simptomi so enaki, vendar so pri KOPB prisotni ves čas. Poslabšanja običajno sproži okužba, nastajajo pa nekoliko počasneje kot pri astmi (več ur do nekaj dni).
Prva pomoč
Velja podobno kot pri poslabšanju astme: bolnik si sam pomaga predvsem s povečanjem odmerkov inhalacijskega bronhodilatatorja (glej zgoraj). Zdravnik pogosto predpiše še protivnetno zdravilo in (kadar poslabšanje sproži bakterijska okužba) antibiotik. Bolnišnično zdravljenje je potrebno, kadar bolnik potrebuje kisik. V najhujših primerih je potrebna tudi pomoč naprave za umetno dihanje.
Srčno popuščanje je stanje, pri katerem črpalna sposobnost srca peša. Povzročajo ga lahko različne bolezni. Akutno poslabšanje nastane zelo pogosto zaradi visokega krvnega tlaka. Ker ima srce dva prekata, ki sta lahko različno oslabljena, govorimo o desnostranskem in o levostranskem srčnem popuščanju. Simptomi so različni. V nadaljevanju se bomo omejili na levostransko, katerega značilni simptom je težko dihanje.
Po izrazitosti simptomov delimo levostransko popuščanje v štiri stopnje:
1. brez simptomov in znakov v mirovanju,
2. znaki zmernega popuščanja,
3. pljučni edem,
4. kardiogeni šok.
Težko dihanje nastane zato, ker ob pešanju levega prekata narašča tlak v pljučnih žilah (pred levim prekatom). Visok tlak povzroča prehajanje tekočine skozi žilno steno pljučnih kapilar v pljučno tkivo. Ta tekočina ovira izmenjavo plinov, zato kri ne vsebuje več dovolj kisika. Telo zazna pomanjkanje, kar občutimo kot dušenje (2. stopnja). Opisani mehanizem se lahko stopnjuje do te mere, da tekočina v pljučih že zapolnjuje pljučne mešičke, ob dihanju se peni in bolnik izkašljuje obilo krvavkasto obarvanega, penastega izpljunka. Občutek dušenja je neznosen. Bolnik je tako prizadet, da večinoma ne odgovarja več na vprašanja. Koža je hladna in potna, srčni utrip je pospešen. To stanje imenujemo kardiogeni pljučni edem (3. stopnja). Ob nadaljnjem slabšanju črpalne funkcije začne padati krvi tlak. Pretok krvi pade pod kritično mejo, zato se pojavijo motnje delovanja organov. Razvije se kardiogeni šok (4. stopnja). Umrljivost je na tej stopnji zelo velika tudi ob takojšnjem zdravljenju v intenzivni enoti.
Kadar opisani simptomi in znaki nastanejo na novo govorimo o akutnem srčnem popuščanju. Najpogostejši vzrok zanj je akutni koronarni sindrom, lahko ga povzročijo tudi druge bolezni srca. Pri kroničnih srčnih bolnikih so opisane težave v blagi obliki pogosto prisotne nenehno. Okoliščine, ki privedejo do povečane obremenitve srca so lahko povod za akutno poslabšanje. To se pogosto zgodi ob okužbah, napadih aritmije, povečanju krvnega tlaka (npr. zaradi nerednega jemanja zdravil) ipd.
Prva pomoč
Ugotavljanje vzroka srčnega popuščanja in povoda za njegovo akutno poslabšanje je naloga zdravnika. V okviru prve pomoči:
· Ob hitrem razvoju simptomov ter ob popuščanju 3. in 4. stopnje moramo aktivirati službo nujne medicinske pomoči. Ob počasnem nastajanju simptomov zmernega popuščanja lahko za prevoz do najbližje zdravstvene ustanove poskrbimo sami.
· Bolnika ne silimo, da leži – to bo težave še poslabšalo. Namestimo ga v sedeč položaj, tako da mu roke in noge visijo s postelje.
· Od zdravil, ki jih imajo taki bolniki pogosto doma, lahko uporabimo:
· Gliceril-trinitrat (Nitrolingual®, Angised®) – en odmerek pod jezik (Slika 8B). To lahko ponavljamo na 5 minut, če je bolnikov krvni tlak normalen ali povišan.
· Zdravilo za odvajanje vode – diuretik (npr. Lasix®, Edemid®) – 1 tableto, če je bolnikov krvni tlak normalen ali povišan. Ta ukrep ni smiseln, če pričakujemo ekipo nujne medicinske pomoči v nekaj minutah, saj mu bo dal zdravnik enako zdravilo z injekcijo in bo s tem zagotovil mnogo hitrejši učinek.
· Acetilsalicilno kislino (Aspirin®, Aspirin direkt®, Aspirin protect®, Baludon®, Andol®) – 500 mg, če bolnik toži zaradi prsne bolečine in sumimo, da je vzrok poslabšanja srčnega popuščanja akutni koronarni sindrom.
· Natančno opazujmo bolnika (glej Nadzor nenadno obolelega). Če bolnik začne izgubljati zavest in postane dihanje plitvo in nezadostno, ne čakamo na popoln zastoj dihanja (ki mu bo v kratkem sledil še zastoj srca). Takoj moramo začeti z umetnim dihanjem (glej poglavje 6).
· Reševalcem izročimo morebitno zdravstveno dokumentacijo (seznam zdravil, stare izvide, bolnišnične odpustnice, EKG posnetke ipd).
Pljučna embolija pomeni nenadno zamašitev ene od pljučnih arterij s krvnim strdkom, maščobo, zračnim mehurčkom ali drugo snovjo, ki jo tja prinese tok krvi (Slika 14). Zrak ali maščoba najpogosteje prideta v (vensko) kri na mestu poškodbe. Krvni strdki, ki povzročajo embolije, najpogosteje nastanejo v venah spodnjih okončin ali medenice, lahko pa izvirajo tudi iz desnih srčnih votlin. Vzrok nastanka krvnega strdka je ponavadi bolezen (glej poglavje 12 – Globoka venska tromboza). Ker se premer ven (v smeri toka krvi) proti srcu veča, pride snov brez težav do srca in skozi desni srčni votlini naprej v pljučne arterije. Tu se začnejo žile postopno ožiti (proti pljučnim kapilaram) in snov se zagozdi. S tem zapre dotok krvi v del pljuč, ki tako naenkrat postane nefunkcionalen. Bolnik to zazna kot nenadno pomanjkanje zraka. Tlak v žilah pred zaporo in v desnih srčnih votlinah nenadoma naraste, kar lahko povzroči topo bolečino (glej Prsna bolečina). Izraženost simptomov je odvisna od premera zamašene žile (oz. od velikosti neprekrvljenega dela pljuč). Če se je zamašila velika žila, bo bolnik prizadet, prestrašen, lahko tudi za kakšno minuto izgubi zavest (sinkopa). Prisotni so lahko tudi znaki obstrukcijskega šoka.
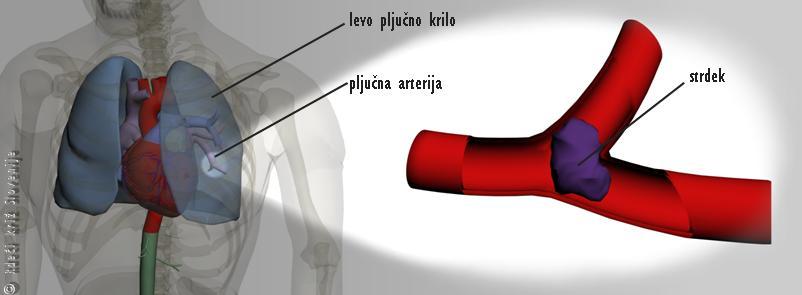
Slika 14
Pljučna embolija – strdek se je zagozdil v bolnikovi levi pljučni arteriji.
Pnevmotoraks imenujemo vdor zraka v plevralni prostor (med pljuči in steno prsnega koša). Pljuča so elastičen organ, ki jih drži razpeta prav podtlak, ki je normalno v tem prostoru. Pnevmotoraks torej povzroči kolaps (sesedenje) pljučnega krila na prizadeti strani. Kadar se tlak v plevralnem prostoru izenači z zunanjim, se pljučno krilo popolnoma sesede in ne opravlja več svoje funkcije (bolnik diha le z zdravo polovico pljuč). Najhujša oblika (in urgentno stanje, ki se brez hitre pomoči vedno smrtno konča) je tenzijski (ali ventilni) pnevmotoraks. Ta nastane, kadar na poškodovanem mestu zrak med vdihom vstopa v plevralni prostor, med izdihom pa se okvara zapre in zrak ostane ujet (Slika 15). Tlak v plevralnem prostoru torej počasi narašča in kmalu preseže zunanji (atmosferski) tlak. Pritisk na organe v prsnem košu počasi narašča, kar začne ovirati dotok krvi v srce. Razvije se obstrukcijski šok.
Zrak pride v plevralni prostor najpogosteje na mestu spontane raztrganine bolnih pljuč. Značilen bolnik je suh, mlad moški, kadilec. Pogost vzrok je tudi poškodba prsnega koša (ko pride zrak od zunaj). Glavni simptom je težko dihanje, ki ga lahko spremlja ostra zbadajoča bolečina, ki se pojavi ali ojača ob globokem vdihu. Kadar je ušlo v plevralni prostor le malo zraka in kolaps pljučnega kril ni popoln, so lahko simptomi neizraziti ali jih sploh ni. Tak pnevmotoraks ni nevaren in včasih niti ne potrebuje zdravljenja.
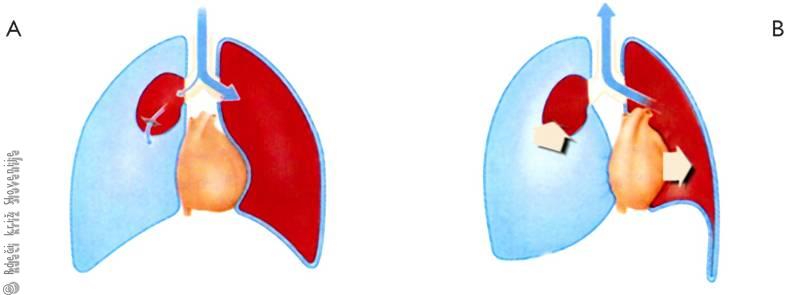
Slika 15
Tenzijski pnevmotoraks:
A – vdih,
B – izdih.
Bolnika s tenzijskim pnevmotoraksom bomo spoznali po tem, da se bo težko dihanje iz minute v minuto stopnjevalo. Postopno bo naraščala srčna frekvenca, krvni tlak pa bo vse nižji. Bolnik bo poten, hladen, prestrašen. Vztrajal bo v pokončnem položaju, vene na vratu pa bodo kljub temu nabrekle po vsej dolžini. Kadar pride pri takem bolniku do srčnega zastoja, bo oživljanje neuspešno, če ne bomo zmanjšali tlaka v plevralnem prostoru. Med rebra zapičimo debelejšo injekcijsko iglo, skozi katero bo zrak lahko uhajal. Iz tenzijskega pnevmotoraksa bomo tako naredili odprtega, ki je precej manj nevaren (glej poglavje 21).
Na tujek v dihalih pri odraslem pomislimo predvsem v povezavi s hrano. Če je zapora dihalne poti popolna, prizadeti morda ne bo mogel kašljati. Značilno se drži za vrat in ne more govoriti. Pri poskusih vdiha včasih slišimo piskanje (glej poglavje 19).
Angioedem grla (glej poglavje 12 – Alergijska reakcija).
Opekline dihalnih poti (glej poglavje 25).
Psihogeno težko dihanje (hiperventilacijski sindrom) je stanje, ko bolnik diha globoko in hitro, ne da bi za to obstajala potreba. Vzrok je duševni stres, lahko gre tudi za poslabšanje kronične duševne bolezni. Pojav je pogostejši pri ženskah in pri mlajših od 40 let. Pridružijo se lahko še drugi duševno povzročeni simptomi, npr. potenje, občutek razbijanja srca, dušenja, prsne bolečine. Čezmerno dihanje tudi samo povzroči dodatne težave. Te nastanejo zaradi prevelike alkalnosti krvi in kasneje zaradi sprememb koncentracije elektrolitov v krvi. Bolnik začuti omotico, mravljinčenje po obrazu ter po prstih rok in nog, kasneje se lahko pojavijo mišični krči, temnenje pred očmi in izguba zavesti. Našteti simptomi običajno še povečajo paniko in bolnik diha še intenzivneje. Ustvari se začarani krog, h kateremu s prestrašenostjo pogosto pripomorejo tudi bolnikovi svojci.
Prva pomoč
Stanje ni življenjsko nevarno, saj se dihanje umiri v najslabšem primeru takrat, ko bolnik začne izgubljati zavest. V okviru prve pomoči poskušamo bolnika pomiriti in ga prepričati, da diha počasneje. Zelo učinkovito je dihanje v plastično vrečko, ki jo bolniku namestimo preko ust in nosu. Koncentracija ogljikovega dioksida v krvi bo začela spet naraščati, simptomi zaradi alkalnosti krvi bodo počasi izzveneli, kar bo bolnika pomirilo. Podobne simptome lahko opazimo tudi pri ljudeh, ki dihajo intenzivneje zaradi hude bolečine ob poškodbi ali bolezni. Pri njih je zdravljenje usmerjeno v odpravo bolečine.
Primer 3
Ženska je klicala na urgenco zaradi svojega 72 let starega moža, srčnega bolnika. Zadnje noči se je neprestano prebujal, vstajal iz postelje, odpiral okno in si pogosto pod jezik pršil Nitrolingual, ki ga je dobil za srce od zdravnika. Zvečer je lahko zaspal samo z dodatno privzdignjenim vzglavjem. To noč je mož ponovno vstal, odšel k oknu in večkrat uporabil Nitrolingual. Stanje se je še poslabšalo. Zgrudil se je na stol, v obraz je postal modrikast, pogovor z njim ni bil mogoč.
Ob prihodu urgentne ekipe je zdravnik ugotovil, da je bolnikova zavest močno zožena. Na grobe dražljaje se je še odzival, odgovarjal pa ni več. V obraz je bil sivkasto moder, dihal je izrazito plitko in s frekvenco 41/min. V pljučih so se slišali hropci, na ustih je imel belkasto morda nekoliko krvavkasto peno.
Bolnika so takoj intubirali - v sapnik so mu vstavili dihalno cevko in mu pri dihanju pomagali z aparatom. Iz dihalne cevke so morali med prevozom večkrat sesati velike količine pene. Čeprav je bila diagnoza pljučni edem očitna, se zdravnik zaradi nizkega krvnega tlaka (90/50 mmHg) in hitrega srčnega utripa (140/min) ni odločil za običajna zdravila.
Bolnika so sprejeli na intenzivni oddelek v bolnišnico, kjer se mu je ob intenzivnem zdravljenju stanje začelo popravljati. Čez dva tedna je bil odpuščen domov.
Ugotovili so, da ima gospod tudi povečano prostato in zato težave z mokrenjem. Zato je samoiniciativno prenehal jemati diuretik - zdravilo, ki povečuje izločanje vode. To je privedlo do postopnega nabiranja tekočine v telesu in v končni fazi do pljučnega edema.
Primer 4
Iz frizerskega salona so klicali 112 zaradi stranke - mlajše dame, ki se duši. Pri njej naj bi bil takrat že zdravnik iz sosednje stavbe. Preko obrazne maske ji je dovajal kisik.
Urgentni zdravnik je ob prihodu ugotovil, da gre za 22-letno dekle. Dihala je globoko in pospešeno - približno 35 vdihov na minuto. Bila je zelo prestrašena; bala se je da bo umrla. Med hlastanjem za zrakom je le s težavo povedala, da ji kisik ne pomaga. V ustnicah, rokah in nogah je čutila mravljince, na desni podlahti je imela tudi krče. Koža je bila rahlo bleda, vendar ne modrikasta. Izmerili so ji krvni tlak 110/70 mmHg, pulz je bil ritmičen s frekvenco 120 utripov na minuto. S pulznim oksimetrom so ugotovili 100-odstotno zasičenost krvi s kisikom. Dihalni zvoki so bili ob poslušanju pljuč s stetostkopom normalni.
V reševalnem vozilo so dekletu pustili masko na obrazu, vendar so dovod kisika zaprli. Poskušali so jo pomiriti in ji dopovedati, da njena pljuča delajo popolnoma normalno in da ima v krvi dovolj kisika.
Vse dodatne preiskave na urgenci so bile normalne. Dekle se je med čakanjem na izvide popolnoma pomirilo, dihanje in srčni utrip sta se upočasnila. Mravljinci in krči so izginili. Na urgenco je potem prišel še njen fant in povedal, da sta zadnji teden zelo napeta zaradi zamujanja menstruacije - bala sta se, da je noseča. Šlo je za hiperventilacijski sindrom.
Literatura
1. Kocijančič A, Mrevlje F, Štajer D, eds. Interna medicina. Ljubljana: Littera picta; 2005.
2. Kocijančič A, ed. Klinična preiskava. Ljubljana: Littera picta; 2000.
3. Noč M, Mohor M, Žmavc A, et al. Akutni koronarni sindrom - Priporočila za obravnavo v Sloveniji 2005. Ljubljana: Iatros; 2005.
4. Šuškovič S, Košnik M, Šorli J, eds. Astma. Golnik: Klinika za pljučne bolezni in alergijo; 2000.
5. Tintinalli JE, Kelen GD, Stapczynski JS, eds. Emergency Medicine: A Comprehensive Study Guide. New York: McGraw-Hill; 2003.
6. Rose BD, ed. UpToDate. Wellesley, MA; 2004. (www.uptodate.com).