Uvod
V ZDA se zaradi očesnih poškodb letno zdravi 2,5 milijona ljudi. Manjše očesne poškodbe lahko zdravimo ambulantno, bolnišnično oskrbo pa zaradi resnosti poškodbe vsako leto potrebuje od 8 do 15 ljudi na 100.000 prebivalcev.
Več kot 40 % očesnih poškodb nastane v domačem okolju, približno 14 % na delovnem mestu, največkrat pri delavcih in zaposlenih v gradbeništvu. Narašča število očesnih poškodb pri športu in rekreaciji (13–25 %), v prometnih nezgodah (9–12 %), do 15 % očesnih poškodb pa je posledica nasilja. Najpogosteje se poškodujejo mlajši moški.
Očesna poškodba je vzrok 40 % slepote na enem očesu. Med mehanizmi za nastanek očesne poškodbe so najpogostejši udarci s topim predmetom, zlasti udarjanje s kladivom po kovini ali kamnu, pri čemer odbiti delci kovine ali kamna pogosto predrejo zrklo. Resnost poškodbe in končni izid je odvisen od tega, katere očesne strukture so prizadete. Načeloma je slabši pri poškodbah zadnjih očesnih delov. Ob hudih očesnih poškodbah se morajo poškodovanci na začetku soočiti z velikim psihičnim stresom (strah pred oslepitvijo), spremembo načina življenja, ekonomskega statusa, poklica in včasih s skaženim videzom.
Pomembno je prepoznati resne očesne poškodbe in tako poškodovane čim prej napotiti k oftalmologu, saj sta pravilna in pravočasna oskrba pogoj za čim ugodnejše okrevanje. Najpomembnejše je pravilno ukrepanje pri poškodbah očesa s kislinami ali lugi, pri katerih s pravilno prvo pomočjo omogočimo dober izid.
Pomembne so epidemiološke raziskave in upoštevanje ter uvajanje preventivnih ukrepov, s katerimi lahko zmanjšamo število očesnih poškodb.
Zgradba in delovanje očesa
Čeprav ima oko le 0,1 % telesne površine, je najpomembnejši organ, s katerim pridobimo informacije.
Oko ali zrklo leži zavarovano v kostni votlini (orbiti), skozi katero potekajo zunajočesne mišice, ki premikajo zrklo in vidni živec. Spredaj ga varujeta zgornja in spodnja veka, ki v celoti prekrijeta sprednjo očesno površino in zaščitita oko pred izsušitvijo, če se zapreta. Oko od zunaj obdaja veznica, ki je po strukturi podobna sluznici. Sestavljena je iz neporoženevajočega ploščatega epitelija in vsebuje rahlo vezivno tkivo in žile. Prekriva zrklo in sega spredaj do prozorne roženice ter prehaja na notranjo stran zgornje in spodnje veke. Pod veznico leži beločnica ali sklera, ki je zgrajena iz čvrstega veziva brez žil in varuje notranjost očesa. Pod beločnico leži žilnica ali uveja, ki je zaradi velike količine žil modrikaste barve. Najbolj notranjo stran zrkla prekriva mrežnica, ki vsebuje receptorje za svetlobo (fotoreceptorje) in živčne celice z vlakni, ki sestavljajo vidni živec. Vidni živec izstopa iz zrkla na zadnjem delu očesa in poteka skozi orbito. Izstopišče vidnega živca iz očesa imenujemo tudi slepa pega, ker je to mesto, kjer ne vidimo. Predel mrežnice, kjer je gostota fotoreceptorjev največja, imenujemo foveja, ki leži v makuli in je mesto najostrejšega vida. Vsaka poškodba v tem področju mrežnice ima za posledico slabo vidno ostrino.
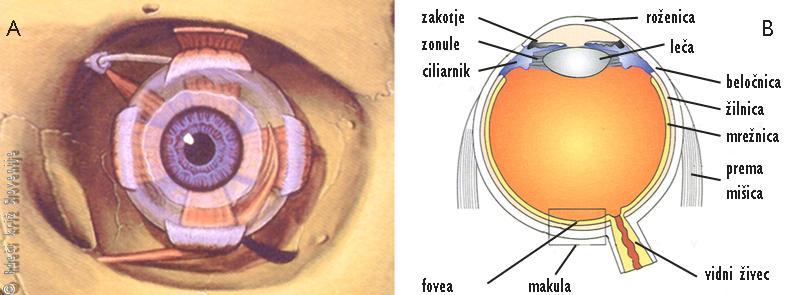
Slika 1
A – Zrklo z izvenočesnimi mišicami leži v orbiti.
B – Zgradba očesa.
Oko je podobno fotografskemu aparatu, pri katerem imajo prozorni sprednji deli očesa, predvsem roženica in leča, vlogo objektiva in izostrijo žarke na mrežnico, ki ima vlogo fotografskega filma. Iz mrežnice potuje vidna informacija po vidnem živcu in vidni poti do možganov, s katerimi zaznavamo sliko. Zaradi izostrenja slike natančno na mrežnico lahko ostro vidimo različno oddaljene predmete. Pri gledanju na bližino, npr. pri branju, se zaradi skrčenja cilijarne mišice v očesu poveča lomnost leče. Zato se lahko žarki zberejo na mrežnici v rumeni pegi ali makuli, kjer je vid najostrejši.
Ocena očesne poškodbe
V nekaterih primerih težko prepoznamo hudo očesno poškodbo, še zlasti, če je prisotna močna oteklina vek kot npr. po topi poškodbi očesa in bolnik zaradi nje ne more odpreti oči. Prav tako lahko pri slabem sodelovanju bolnika spregledamo prisotnost tujka v zrklu. Pri manjši poškodbi veke in dobrem vidu je lahko prisotna večja poškodba očesa. Zato je pri očesni poškodbi za postavitev pravilne diagnoze in ustreznega zdravljenja zelo pomembna natančna usmerjena anamneza in skrben pregled.
Anamneza
Pri vsaki očesni poškodbi vprašamo poškodovanca:
· Ali je poškodovano eno ali obe očesi?
· Kako vidi na poškodovano oko?
· Ali je pred poškodbo dobro videl na to oko?
· Ali ima razen slabšega vida še kakšne druge težave z očesom?
· Kako dolgo ima težave?
· Ali je imel pred poškodbo kakšno operacijo na tem očesu?
Pregled pri zdravniku
Pri pregledu določimo:
· vidno ostrino;
· pregled zunanjih očesnih delov (veki, orbita);
· zenične reakcije;
· gibljivost zrkla (bulbomotorika);
· pregled sprednjih očesnih delov (veznica, beločnica ali sklera, roženica in leča);
· pregled očesnega ozadja (oz. presvetlitev optičnih medijev);
· orientacijska določitev očesnega tlaka (digitalno);
· določitev perifernega vida.
Poškodbe s kislinami in lugi (kemične poškodbe očesa)
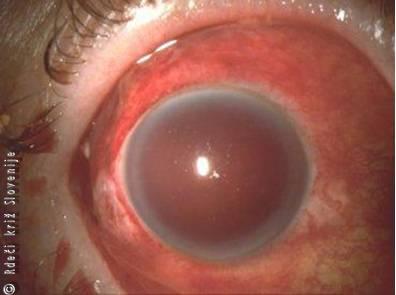
Najpogosteje pride do poškodb s kislinami in lugi na delovnem mestu, v 1/3 primerov pa doma. Dvakrat pogosteje se na delovnem mestu poškodujejo moški, največkrat pri delu s cementom in malto, redkeje v industriji s topili. Doma pride največkrat do kemične poškodbe očesa s čistili in detergenti. Poškodbe s kislinami in lugi so nujno stanje v oftalmologiji in zahtevajo takojšnje zdravljenje. Čeprav poškodbe z nekaterimi kemikalijami ne puščajo posledic, moramo vedno pomisliti, da obstaja nevarnost trajne izgube vida. Poškodbe z lugi so nevarnejše kot poškodbe s kislinami, ker lugi raztapljajo roženico in tako hitreje prehajajo v globino tkiva. Na začetku težko ocenimo resnost poškodbe, saj je včasih tudi pri hujših poškodbah roženica sprva prozorna, sčasoma pa lahko postane motna zaradi vraščanja žil in bolnik oslepi.
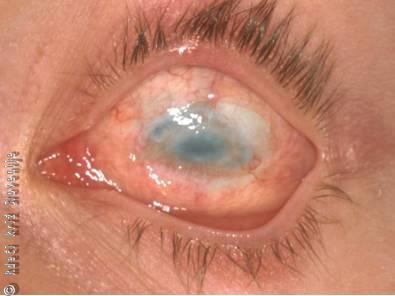
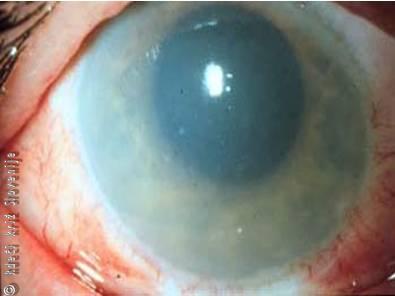
Slika 2
Oko pol leta po hudi kemični poškodbi s kislino.
Razdelitev kemičnih poškodb glede na stopnjo okvare
Kemične poškodbe razdelimo v lahke, srednje hude in hude. Za lahke kemične poškodbe je značilna otekla, pordela veznica in prozorna roženica. Pri zmerno hudih poškodbah so na veznici prisotna posamezna bleda (bela) mesta, ki predstavljajo področja brez prekrvitve zaradi poškodbe žil. Roženica je rahlo motna, vendar skozi njo vidimo šarenico in zenico. Pri obeh vrstah poškodbe se poškodovanec zaradi rezanja (skelenja) v očesu solzi, močno zapira oko in moti ga svetloba. Pri hudi kemični poškodbi očesa je veznica otekla, vendar bleda zaradi obsežne poškodbe vezničnih žil. Roženica je pogosto motna, zato ne moremo videti šarenice in zenice. Pri hudih kemičnih poškodbah je očesna površina neobčutljiva za dotik.
Največkrat so kemične poškodbe lahke ali srednje hude, približno 3 % pa je hudih kemičnih poškodb.
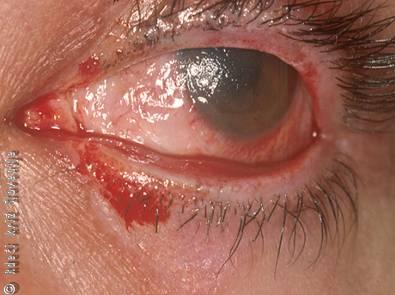
Slika 3
Bleda veznica in motna roženica po kemični poškodbi očesa.
Prva pomoč
Nujno je takojšnje vsaj 5-minutno spiranje očesa/oči z vodo iz najbližjega vodovoda ali iz plastenke, kar je najlažje. Spiranje je tudi prvo zdravljenje kemične poškodbe, saj lahko vsako odlašanje poslabša končni izid. Zaradi obrambne reakcije (močno stiskanje oči) si poškodovanec težko sam spira oko. Očesno površino si spira z manjšim curkom vode. Na ta način mehanično odstrani tudi morebitne tujke. Če je v bližini druga oseba, lažje in bolj temeljito spere oko, če poškodovani leži. S prsti mu razpre veki in spira očesno površino najmanj 10 minut z manjšim curkom vode iz vodovodne cevi ali plastenke, ki jo drži približno navpično nad očesom. Med spiranjem poškodovancu naroči, da pogleda v različne smeri, da bolje odstrani škodljivo snov z očesne površine. Spiranje je potrebno nadaljevati tudi med prevozom do urgentne ambulante splošnega zdravnika (lahke kemične poškodbe) ali k oftalmologu v primeru srednje hude ali hude kemične poškodbe.
Slika 4
Spiranje očesa v urgentni ambulanti.
Strokovna oskrba in zdravljenje
V urgentni ambulanti pri splošnem zdravniku ali oftalmologu po anesteziji očesa z anestetičnimi kapljicami pregledamo poškodovano oko/oči in odstranimo morebitne delce (koščke malte ipd.) s spodnje prehodne gube veznice (spodnji forniks). Za pregled veznice, ki pokriva notranjo stran zgornje veke, moramo zgornjo veko obrniti (evertirati). Pri tem poškodovanec pogleda navzdol. S palcem in kazalcem desne roke primemo trepalnice v sredini zgornje veke, veko potegnemo rahlo navzdol in jo obrnemo okrog paličice ali prsta na sredini zgornje veke. Delce odstranimo z otroškimi vatiranimi paličicami ali s pinceto. Nadaljujemo z 10-minutnim spiranjem. Šele po dodatnem temeljitem spiranju poškodovanca natančneje pregledamo. Po možnosti s fluoresceinskim barvilom ocenimo poškodbo površine roženice, ki se na mestih brez epitela obarva rumeno. Pri večjih poškodbah roženične površine s prostim očesom vidimo kopičenje barvila, pri manjših poškodbah pa so le-te vidne pod mikroskopom (specialistični pregled). Poškodovancu damo antibiotične kapljice, pokrijemo oko z zložencem in ga pošljemo k oftalmologu.
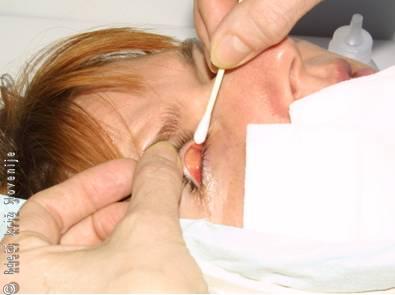
Slika 5
Evertiranje zgornje veke z vatirano paličico.
Primer 1
32-letnemu delavcu je na gradbišču pod pritiskom malta brizgnila iz »hruške« v oči. Vodja delovišča ga je takoj odpeljal v najbližjo urgentno ambulanto, kjer sta čakala, da ga je pregledal zdravnik več kot eno uro. Po 5-minutnem izpiranju oči ga je poslal k oftalmologu. Ta je pri pregledu ugotovil na veznici desnega očesa spodaj posamezna bleda področja ob zamotnjeni roženici, ki je imela poškodovano površino (Slika 6). Levo oko je bilo rdeče, roženica prozorna. V desno oko je bilo uvedeno kontinuirano spiranje očesa. Iz očesa so bili odstranjeni drobci malte iz vezničnih prehodnih gub. Poškodovanec je dobil protivnetne in antibiotične kapljice ter cikloplegik. Po dveh mesecih se je roženica desnega očesa zacelila, vendar je ostala motna in prekrvljena v spodnjem delu. Levo oko se je zacelilo brez posledic v 1 tednu.
Slika 6
Desno oko po poškodbi z malto.
Raztrganina zrkla
Raztrganina zrkla je odprta poškodba očesa, pri kateri je očesna stena (roženica ali beločnica) prekinjena v vseh plasteh. Raztrganino zrkla največkrat povzroči udarec s topim predmetom (30 %), redkeje poškodba z ostrim predmetom (18 % po registru poškodb v ZDA). Topi predmeti, ki najpogosteje povzročijo raztrganino zrkla, so kamni, udarci s pestjo, udarci s kosom lesa pri žaganju, teniške žoge. Na odprto poškodbo zrkla pomislimo v naslednjih primerih:
1. Bolnik pove, da je dobil močan udarec v oko (s kamnom, pestjo ipd.), ali ga je udaril oz. mu je priletel v oko oster predmet. Take poškodbe nastanejo pogosto zaradi dela brez zaščitnih očal pri tolčenju (udarjanje) s kladivom ali kamnom po drugi kovini ali kamnu. Pri udarjanju s kladivom po drugem materialu/kovini imajo odbiti delci veliko hitrost in se ustavijo v zrklu, mrežnici ali celo predrejo zrklo.
2. Pri pregledu je očesna veznica močno otekla ali prekinjena v predelu subkonjunktivalne krvavitve. Pod veznično krvavitvijo je lahko stena beločnice prekinjena v vsej debelini. Takega poškodovanca mora pogledati oftalmolog.
3. Pri prosevanju žilnice ali uveje skozi veznico se kaže kot modrikasto obarvanje veznice. Nastane zaradi prekinjene stene beločnice (Slika 7A).
4. Zenica je nepravilno oblikovana in razpotegnjena v eno stran. Nastane zaradi raztrganine zrkla, pri kateri se žilnica uklešči v rano. (Zenica je del uvejalnega tkiva.) Zenica odstopa iz namišljene krožnice proti mestu prekinjene stene zrkla (Slika 7B).
5. Prisotnost krvi v sprednjem prekatu (hifema) ali v steklovini (hematovitreus). Manjše hifeme, ki so omejene na spodnji del sprednjega prekata, vidimo le pri močnejši osvetlitvi očesa. Na krvavitev v steklovino pri odsotnosti večje hifeme pa pomislimo, če pri presvetlitvi očesa z oftalmoskopom ne vidimo rdečega odseva iz očesnega ozadja (Slika 7C).
6. Motnja v leči, ki nastane zaradi vstopa tujka v oko ali zaradi odprte poškodbe zrkla z ostrim predmetom (Slika 7D).
Nizek očesni tlak pogosto spremlja odprte poškodbe zrkla. Ocenjevanje očesnega tlaka s prsti lahko izvaja le oftalmolog, ker lahko s premočnim pritiskom na zrklo povzročimo še večjo poškodbo.
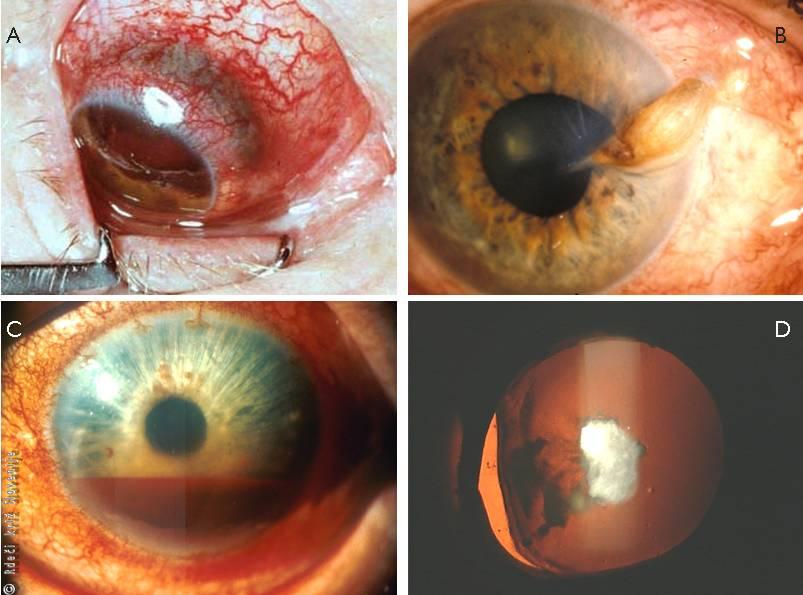
Slika 7
A – Raztrganina zrkla z modrikastim prosevanjem žilnice.
B – Vkleščenje šarenice v rano.
C – Krvavitev v sprednji prekat.
D – Poškodba leče (temna lisa v rdečem odsevu) zaradi vstopa tujka v oko.
Prva pomoč
Pri odprti poškodbi zrkla ali pri sumu na tako poškodbo oko pokrijemo s sterilnim zložencem in pri tem pazimo, da z njim ne pritisnemo na oko. Poškodovanca takoj napotimo k oftalmologu.
Primer 2
49-letni moški je hotel popraviti voz in je z macolo udaril po kovinskem zatiču. Po udarcu ga je nekaj speklo v desnem očesu in nanj je že takoj slabše videl. Naslednji dan je zaradi slabega vida, ki se preko noči ni popravil, obiskal zdravnika. Ta je ugotovil, da bolnik zaznava le gib pred tem očesom, opazil raztrganino očesne veznice z manjšo krvavitvijo pod njo. Napotil ga je oftalmologu , ki je ugotovil pod poškodovano veznico raztrganino beločnice. Očesno ozadje zaradi krvavitve v steklovino ni bilo vidno. Z rentgenskim slikanjem in ultrazvočno preiskavo zrkla je bil ugotovljen znotrajočesni tujek. Potrebna je bila operacija, pri kateri sta bila krvavitev v steklovini in tujek, zapičen v mrežnico, odstranjena.
Slika 8
Kovinski tujek v očesu in krvavitev v steklovini.
Primer 3
40-letni moški je pripenjal prtljago na streho avtomobila s »pajkom«, ki se mu je na drugi strani snel in ga udaril v desno oko. Nekaj časa po udarcu skoraj nič ni videl na to oko, nato pa megleno. Oko se mu je solzilo in ga bolelo. Naslednji dan se mu je vid precej popravil, vendar je obiskal svojega zdravnika. Ta je ugotovil močno oteklino veznice s krvavitvijo pod njo, široko zenico, ki se ni odzivala na svetlobo (Slika 9). Poškodovanca je napotil k oftalmologu, ki je ugotovil temporalno zgoraj pod oteklo veznico raztrganino beločnice in rano zašil.
Slika 9
Raztrganina beločnice po udarcu s kovinskim delom elastične vzmeti.
Krvavitev v sprednji prekat (hifema)
Nastane zaradi udarca s topim predmetom. Krvavitev opazimo, če z lučko posvetimo v oko.
Prva pomoč
S poškodovancem ravnamo kot pri odprti poškodbi zrkla. Oko pokrijemo z zložencem in ga takoj pošljemo k oftalmologu. Če le-ta izključi odprto poškodbo zrkla, je potreben počitek, oko zaščitimo s posebnim ščitkom in damo v oko zdravila (cikloplegik atropin in kortikosteroidne kapljice). Najpogostejši zapleti so: ponovna krvavitev v sprednji prekat (zlasti prvih 5 dni po poškodbi) in pozneje visok očesni tlak, ki okvari vidni živec (glavkom). Pri močnem udarcu lahko hifemo spremlja krvavitev v steklovino, premaknjena ali subluksirana leča in poškodba mrežnice.
Poškodba orbite
Hematomi orbite
Nastanejo pri poškodbah obraza in/ali glave zaradi udarcev, padcev in prometnih nezgod. Pri tem se poškodujejo mehka tkiva in žile v orbiti. Ker zrklo obdaja kostna votlina (orbita), ga večja krvavitev potisne najprej (protruzija). Pri pregledu sta veki otekli, lahko je prisoten tudi hematom vek (poškodbe glave, obraza), veznica je otekla z razširjenimi žilami ali krvavitvijo pod veznico. Pri hematomih je premikanje zrkla boleče, vendar ohranjeno v vseh smereh. Hematomi orbite pogosto spremljajo zlom orbite, ker nastanejo po enakih mehanizmih poškodbe.
Prva pomoč
Pri zdravljenju manjših hematomov v orbiti pri dobrem vidu in gibljivosti zrkla zadostujejo hladni obkladki in analgetiki. Pregled pri oftalmologu je nujen pri slabšem vidu in omejeni gibljivosti zrkla. Večji orbitalni hematomi lahko povzročijo bulozno (mehurjasto) subkonjunktivalno krvavitev s protruzijo zrkla (zrklo pomaknjeno naprej) in povišanim očesnim tlakom. Večji hematomi orbite lahko povzročijo okvaro vidnega živca zaradi mehaničnega pritiskanja na vidni živec. Če poškodovanec zaradi protruzije zrkla ne more zapreti očesa, lahko pride do izsušitve in poškodbe roženice. Pri tako obsežnih hematomih orbite je nujen kirurški poseg, s katerim zmanjšamo očesni tlak in zaščitimo roženico pred izsušitvijo.
Zlom orbite
Na zlom orbite pomislimo pri enakih poškodbah kot pri hematomu orbite. Včasih nastanejo zaradi športnih poškodb (zlasti udarec s teniško žogo), pri katerih pride do zlomov sten orbite. Pri zlomih orbite ima lahko poškodovanec dvojni vid, ki je posledica krvavitve v mišico ali ukleščenja zunanje očesne mišice med kostne delce. Pri zlomu orbitalnega dna (»blow-out« zlom) je zavrta gibljivost zrkla zlasti pri pogledu navzgor. Orbitalne zlome lahko spremlja krvavitev iz nosu, odsotnost občutka za dotik po licu in zgornji ustnici zaradi poškodbe infraorbitalnega živca, nepravilnost orbitalnega roba pri otipanju (stopnica).
Če so prisotni zgoraj navedeni znaki, je potrebno rentgensko slikanje orbite. Z računalniško tomografijo (CT) orbite pa natančneje opredelimo obseg zloma in morebitne pridružene poškodbe glave, kar je pomembno, zlasti kadar je potrebna operacija.
Prva pomoč
Napotitev in oskrba pri oftalmologu.
Strokovna oskrba in zdravljenje zlomov orbitalnega dna
Kirurški poseg je potreben le pri dvojnem vidu v primarnem pogledu. Operacijo lahko odložimo za nekaj dni ali tednov, ker se dvojni vid pogosto sam izboljša ali celo izgine. Ker so v četrtini primerov orbitalni zlomi povezani z očesno poškodbo, mora takega poškodovanca pregledati oftalmolog.
Slika 10
Zlom orbitalnega dna na levem očesu (vtis ugreznjenega očesa).
Poslabšanje ali izguba vida zaradi poškodbe vidnega živca
Je največkrat posledica udarca v glavo, zlasti v čelo (pri prometnih nezgodah, padcih), redkeje posledica neposredne poškodbe vidnega živca z ostrim predmetom, izstrelki, s kostnimi fragmenti pri zlomu orbite ali poškodbe optičnega kanala. Okvaro vidnega živca lahko zaradi pritiska povzroči tudi velik hematom v orbiti.
Simptomi: So odvisni od mehanizma in obsega poškodbe. Če je poškodovanec pri zavesti, opazi nenadno močno poslabšanje vida ali izgubo zaznavanja svetlobe.
Klinični znaki: Poslabšanje vida (največkrat hudo), dovodna okvara zenice.
Prva pomoč
Napotitev in oskrba pri oftalmologu.
Strokovna oskrba in zdravljenje poslabšanja vida zaradi poškodbe vidnega živca
Za opredelitev sprememb in odločitev o zdravljenju je potrebna računalniška tomografija (CT). Kirurški poseg, dekompresija optičnega kanala, je potreben pri pritisnjenju živca s kostnim fragmentom ali pri poškodbi optičnega kanala. Če so živčna vlakna v vidnem živcu nepovratno poškodovana, kirurški poseg ne izboljša vida.
Raztrganine vek
Največkrat so posledica poškodbe z ostrim predmetom, lahko pa nastanejo tudi pri poškodbi s topim predmetom. V zadnjem času so pogostejše po prometnih nezgodah. Raztrganino veke lahko spremlja odprta poškodba zrkla. K oftalmologu so napoteni poškodovanci z eno od naslednjih poškodb veke:
1. Raztrganina, ki zajema celotno debelino veke z njenim robom (potrebno je šivanje po posameznih plasteh, sicer pride do nepravilnega prileganja robov veke očesni površini in posledične nezaščitenosti očesne površine – roženice) (Slika 11A).
2. Raztrganina, ki sega v notranjo tretjino veke, zaradi možne poškodbe solznih poti. Če poškodbo solznih poti spregledamo, je posledica stalno solzenje.
3. Globoka raztrganina zgornje veke, ki lahko poškoduje mišico dvigovalko veke (m. levator). Posledica je spuščena veka (ptoza).
4. Globoka raztrganina veke z ukleščenostjo maščobnega tkiva v rano – pogosto povezana s prikrito odprto poškodbo zrkla, s tujki v zrklu ali v orbiti.
Vsako raztrganino veke z večjo izgubo tkiva naj oskrbi oftalmolog (zaradi prekrivanja poškodbe z režnjem) (Slika 11B).
Strokovna oskrba in zdravljenje
Povrhnje poškodbe veke lahko oskrbi zdravnik, ki nudi nujno pomoč. Pri oskrbi je potrebno preprečiti skrčenje (zabrazgotinjenje) veke, ki povzroči slabo funkcijo veke in moti izgled. Povrhnje tujke lahko odstranimo s spiranjem (kovinski tujki, če jih ne odstranimo, povzročijo obarvanje). Poškodovanec prejme zaščito proti tetanusu.
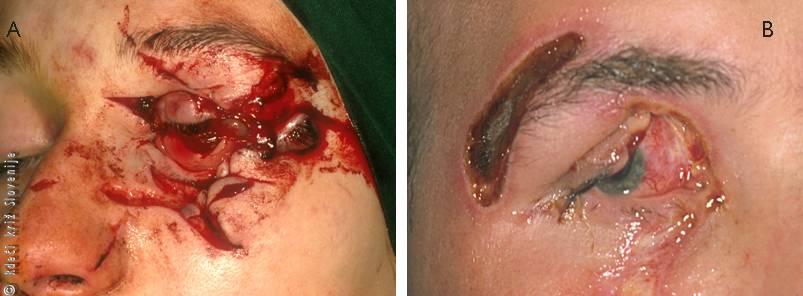
Slika 11
A – Poškodba vek pri prometni nesreči.
B – Raztrganina veke z večjo izgubo tkiva.
Odrgnine roženice (erozije) in tujki
Erozija roženice je posledica poškodbe (npr. z vejo, s prstom, rastlinskimi deli ipd.) ali pa nastane zaradi tujka/tujkov v očesu, ki poškoduje/jo očesno površino. Tujki so lahko na očesni površini (veznici, roženici), včasih pa so skriti na zgornji tarzalni veznici (Slika 12). Bolnik toži o rezanju, skelenju in občutku tujka v očesu. Oko ga boli, se solzi, moti ga svetloba, zato oko zapira. Odrgnine roženice lahko nastanejo tudi po nekaj urah zaradi izpostavljenosti UV žarkom (varjenje, turna smuka brez zaščitnih očal). Bolnik ima enake težave z močnejšo bolečino, ki se največkrat začne zvečer.
Prva pomoč
Pri izpostavljenosti UV žarkom se manjše odrgnine roženice v 24 urah zacelijo brez posledic in težave minejo. Bolečine zmanjšamo s protibolečinskimi tabletami in počitkom z zaprtimi očmi v temnem prostoru. Če so težave prisotne naslednji dan, je priporočljiv obisk pri oftalmologu.
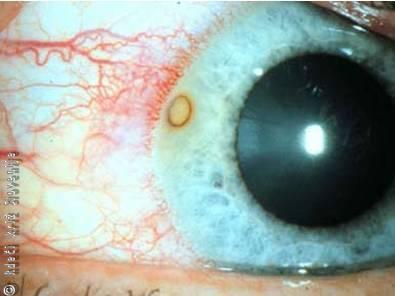
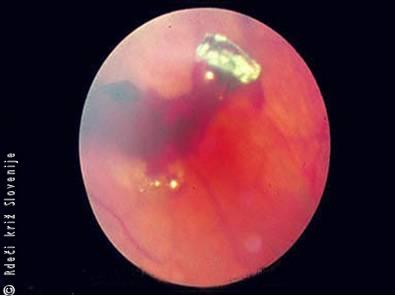
Slika 12
Tujek – ostanki rje na roženici.
Strokovna oskrba in zdravljenje
Odrgnino ugotovimo s testom s fluoresceinskim barvilom. Po kapanju anestetičnih kapljic z omočenim fluoresceinskim trakom, ki ga postavimo v spodnjo prehodno gubo, obarvamo očesno površino. Če je prisotna erozija, se v tem predelu kopiči fluorescein, zato se erozija rumeno obarva (vidno zlasti pri gledanju v modri svetlobi – fluorescenca barvila). Pri odstranjevanju tujkov z zgornje tarzalne veznice moramo zgornjo veko obrniti (evertirati), nato tujek odstranimo s spiranjem ali z vatirano paličico. Tujke na roženici odstranimo po kapanju anestetičnih kapljic z iglo ali vatirano paličico. Pri tem si pomagamo s povečevalno lupo. Težje je odstraniti rjo, ki jo vidimo kot rjavkast obroč okrog kovinskih tujkov. Rjo najbolje odstrani oftalmolog pod špranjsko svetilko (biomikroskop).
Po odstranitvi tujka vkapamo v poškodovano oko antibiotične kapljice ali damo v poškodovano oko mazilo in ga pokrijemo z zložencem za 24 ur. Proti bolečinam, ki so lahko pri eroziji roženice močne, damo analgetike. Po 24 urah poškodovanca ponovno pogledamo, da se prepričamo, ali so se bolnikove težave bistveno omilile. Če se erozija ni zacelila (bolnik ima še vedno težave) ali če se je na tem mestu pojavila bela lisa (infiltrat – vnetje v roženici), je potrebno poškodovanca napotiti k oftalmologu.
Pri erozijah roženice, ki nastanejo pri nosilcih kontaktnih leč, kapamo antibiotične kapljice, učinkovite proti po Gramu negativnim bakterijam. Očesa ne pokrijemo, ker je pri prekritju večja nevarnost, da se vnetje razvije in nastane roženična razjeda (ulkus). Vse erozije, ki nastanejo po nošenju kontaktnih leč, mora v 24 urah pogledati oftalmolog.
Rdeče oko
- vnetje veznice (konjunktivitis),
- vnetje šarenice (uveitis anterior ali iritis),
- vnetje roženice ali okužba,
- akutni glavkomski napad.
Vnetje veznice
Simptomi (pri vseh oblikah): solzenje, močna občutljivost na svetlobo (fotofobija), občutek tujka v očesu.
Bakterijski konjunktivitis
Klinični znaki: Pri vnetju je izloček sluzavo-gnojen. Vnetje je pogosto sočasno na obeh očeh. Roženici sta prozorni in vid dober.
Strokovna oskrba in zdravljenje
Spiranje s fiziološko raztopino (da odstranimo vnetni izloček) in antibiotične kapljice. Vnetje se izboljša po 7–10 dneh zdravljenja.
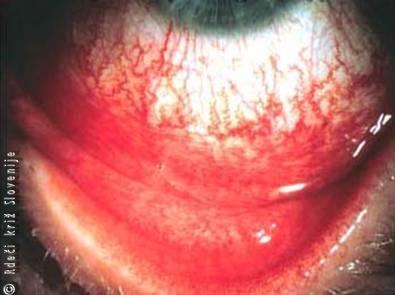
Slika 13
Bakterijsko vnetje veznice.
Virusni konjunktivitis
Je najpogostejša oblika vnetja veznice. Lahko je povezana s sistemsko virusno okužbo.
Klinični znaki: Ponavadi sta sočasno vneti obe očesi s pordelo in oteklo veznico ter vodenim ali vodeno-sluzavim izločkom. Včasih so prisotne povečane bezgavke ob ušesu.
Strokovna oskrba in zdravljenje
Je simptomatsko. Težave olajšamo s spiranjem s fiziološko raztopino, s katero odstranimo vodeno-sluzavi izloček. Jemanje antibiotičnih kapljic ni potrebno.
Alergijski konjunktivitis
Alergijsko vnetje veznice je pogosto pri senenem nahodu in astmatikih.
Simptomi: Poleg ostalih znakov, značilnih za veznična vnetja, še srbenje.
Klinični znaki: Pordela in otekla veznica. Izloček je belkast in vlecljiv.
Strokovna oskrba in zdravljenje
Hladni obkladki, lokalne antihistaminske kapljice, vazokonstriktorji in protivnetna zdravila (stabilizatorji mastocitov).
Dajanje kortikosteroidnih kapljic pri konjunktivitisih praviloma ni na mestu. Potrebno se je posvetovati z oftalmologom. Dolgotrajno jemanje kortikosteroidnih kapljic lahko povzroči nastanek katarakte in glavkoma ter poslabša vnetje zaradi okužbe roženice s herpesom.
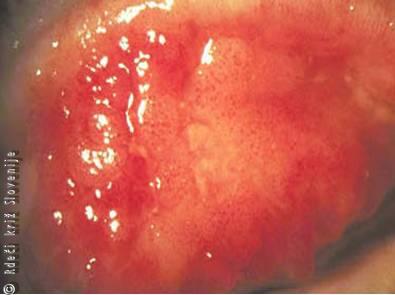
Slika 14
Alergijsko vnetje z zadebeljeno veznico zgornje veke.
Vnetje šarenice (iritis)
Iritis lahko spremlja nekatere sistemske bolezni ali okužbe.
Simptomi: Fotofobija (moti svetloba), bolečina v očesu. Vidna ostrina je lahko malo slabša, vid je lahko zamegljen.
Klinični znaki: Rdečina očesa predvsem krožno okrog roženice, zenica je pogosto ožja na prizadeti strani.
Vnetje potrdimo s pregledom pod mikroskopom (špranjska svetilka).
Strokovna oskrba in zdravljenje
Oftalmolog predpiše kortikosteroidne kapljice in cikloplegik (atropin).
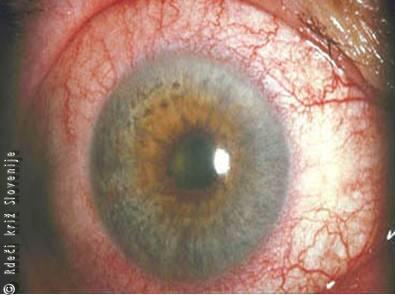
Slika 15
Akutno vnetje šarenice z rdečino očesa zlasti okrog roženice.
Vnetje roženice ali okužba
Simptomi: Bolečina, občutek tujka v očesu in poslabšanje vida.
Klinični znaki: Poslabšanje vidne ostrine, rdeče oko, roženica v predelu vnetja ni gladka, prozorna in svetleča, lahko prisotno belkasto območje (vnetni infiltrat roženice), okvara roženičnega epitela ali globlje, kar potrdimo s fluoresceinskim barvanjem.
Prva pomoč
Bolnika z vnetjem ali okužbo roženice je potrebno čimprej napotiti k oftalmologu.
Strokovna oskrba in zdravljenje
Po odvzemu roženičnih brisov za mikrobiološki pregled začnemo z lokalnim antibiotičnim zdravljenjem.
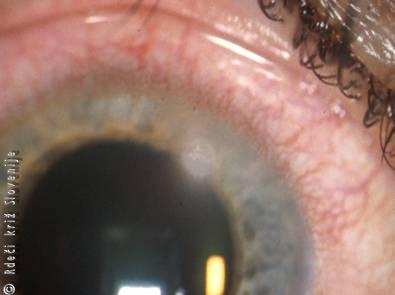
Slika 16
Vnetje roženice z belkastim infiltratom.
Akutni glavkomski napad
Je nujno stanje. Če ga ne prepoznamo, povzroči trajno okvaro vida zaradi motnje v prekrvitvi očesa zaradi zelo visokega očesnega tlaka.
Simptomi: Močna bolečina v očesu in okoli prizadetega očesa, močan glavobol, poslabšanje vida – meglen vid, ki ga lahko spremljajo mavrični krogi okrog izvorov svetlobe, včasih slabost, bruhanje in hitro bitje srca.
Klinični znaki: Rdeče oko, motna roženica (pri dlje časa trajajočem napadu), poslabšanje vida, plitev sprednji prekat, širša zenica na prizadeti strani, ki se ne odziva na osvetlitev, visok očesni tlak (največkrat več kot 50 mmHg).
Visok očesni tlak lahko določimo orientacijsko s prsti (digitalna tonometrija), pri kateri s kazalcema rok skozi zgornjo veko (preiskovanec gleda navzdol) izmenično pritiskamo z enim in drugim prstom na zrklo. Pri normalnem očesnem tlaku občutimo pod prsti manjše ugreznjenje zrkla, pri visokem očesnem tlaku je zrklo trše in se pri pritisku s kazalcema manj ali sploh ne ugrezne.
Prva pomoč
Napotitev in zdravljenje pri oftalmologu.
Strokovna oskrba in zdravljenje
Čimprej moramo znižati očesni tlak. Bolniku damo kapljice za znižanje očesnega tlaka in sicer beta zaviralec (timolol maleat - Timoptic XE® 0,5 %) in 2-odstotni Pilocarpin® (4-krat v 10 minutnih razmakih). Poleg lokalnega zdravljenja bolnik dobi 500 mg acetazolamida (Diamox®) i. v. Če v 1 uri ne znižamo očesnega tlaka, dodamo parenteralno hiperosmostska sredstva (npr. Manitol® 1g/kg telesne teže v infuziji ali skozi usta glicerin ali izosorbid 1ml/kg telesne teže). Dokončno zdravimo z laserjem, s katerim napravimo manjšo odprtino v šarenici, da preprečimo ponovitev glavkomskega napada.
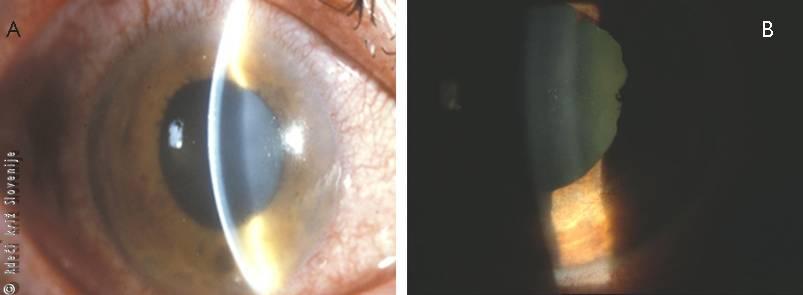
Slika 17
A – Izgled očesa pri akutnem glavkomskem napadu.
B – Zenica po akutnem glavkomskem napadu.
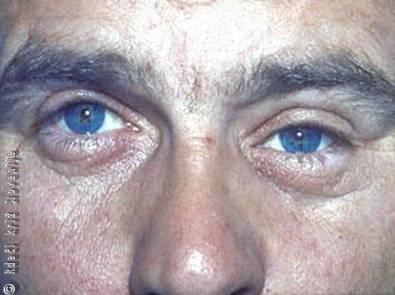
Primer 4
52-letna bolnica se je zaradi dva dni trajajočega močnega glavobola po levi polovici glave in bolečine okrog levega očesa oglasila pri svojem zdravniku. Ob tem ji je bilo slabo in je tudi bruhala. Opazila je, da so se okrog izvorov svetlobe pojavljali mavrični krogi. Na levo oko je zadnja dva dni videla bolj megleno. Dotlej je bila zdrava, brez očesnih težav in še ni imela takega glavobola. Nosi očala zaradi daljnovidnosti. Ob pregledu je bilo oko rdeče, roženica ni bila gladka in svetleča, zenica pa srednje široka in se na osvetlitev ni odzivala. Zaradi močnega poslabšanja vida (le štetje prstov na razdalji 1 metra) je bolnico poslal k oftalmologu. Ta je ugotovil močno zvišan očesni tlak (60 mmHg levo, normalno od 12–22 mmHg) in takoj uvedel zdravila za znižanje očesnega tlaka. Očesni tlak se je znižal v nekaj urah, zenica pa je ostala zaradi poškodbe mišice, ki oži zenico, širša in nepravilne oblike kroga.
Celulitis
Je vnetje tkiva v orbiti zaradi okužbe, ki nastane po poškodbi vek z ostrim predmetom ali se razširi v orbito iz obnosnih votlin ali nosnega dela žrela (zlasti pri otrocih). Pomembno je prepoznati vnetje orbite, ki zajame le sprednje dele veke, in periorbitalnega tkiva (preseptalni celulitis) od vnetja globljih tkiv orbite (orbitalni celulitis). Pri prvem zrklo ni prizadeto, vidna ostrina pa je dobra. Pri pregledu vidimo oteklino in rdečino vek, gibljivost zrkla je ohranjena. Orbitalni celulitis je nujno stanje in lahko povzroči močno poslabšanje vida.
Simptomi: Bolečina, poslabšanje vida, lahko dvojni vid.
Klinični znaki: Poslabšanje vidne ostrine ob močni oteklini in rdečini s proptozo, omejena gibljivost zrkla, dovodna okvara zenice in edem vidnega živca. Lahko nastane tromboza kavernoznega sinusa.
Prva pomoč
Napotitev in zdravljenje pri oftalmologu.
Strokovna oskrba in zdravljenje
Zdravljenje preseptalnega celulitisa: Topli obkladki in sistemsko antibiotično zdravljenje. Pri otrocih do 3. leta je pogost povzročitelj Haemophilus influenzae. Orbitalni celulitis je nujno stanje. Potrebna je hospitalizacija, odvzem materiala z nasofarinksa, hemokultura, parenteralno antibiotično zdravljenje in radiološka diagnostika.
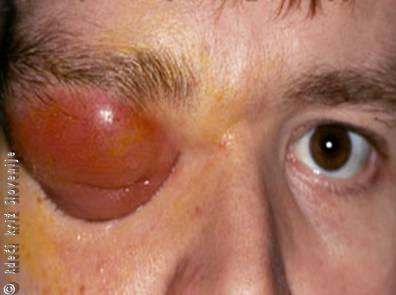
Slika 18
Celulitis orbite.
Herpes zoster oftalmikus
Povzročitelj je virus noric (varicella zoster virus). Pogosto vnetje zajame oftalmično vejo 5. možganskega živca.
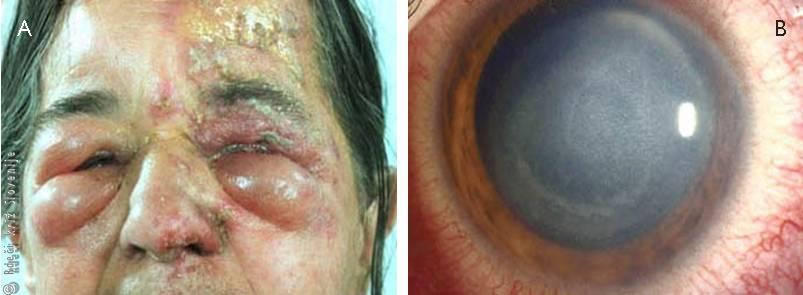
Slika 19
A – Herpes zoster z izpuščaji po polovici obraza in močnimi oteklinami vek.
B – Vnetje roženice. Zaradi okužbe s herpes zoster virusom je motna.
V prodromalni fazi imajo bolniki pogosto zvišano telesno temperaturo in bolečino po polovici glave. Izpuščaji se pojavijo do polovice obraza, čela. Pri bolnikih z izpuščaji na nosu vnetje pogosto zajame oko in se kaže kot vnetje veznice, roženice in/ali šarenice.
Pomembno je zdravljenje kožnih sprememb ter sistemsko zdravljenje z aciklovirjem.
Nenadna izguba vida
Najpogostejši vzroki za hitro, enostransko in nebolečo izgubo vida so spremembe na mrežnici ali vidnem živcu. Najpogostejši vzroki so:
· zapora centralne vene mrežnice,
· zapora centralne arterije mrežnice,
· odstop mrežnice,
· optična nevropatija zaradi temporalnega arteritisa,
· nearterična ishemična optična nevropatija,
· krvavitev v steklovino.
Zapora centralne arterije mrežnice in optična nevropatija zaradi temporalnega arteritisa sta nujni stanji v oftalmologiji.
Zapora centralne vene mrežnice
Zapore mrežničnih ven so med žilnimi vzroki na drugem mestu med vzroki slabega vida (takoj za diabetično retinopatijo). Pogostost venske zapore je med 2–8 na 1000 oseb. Za nastanek venske zapore so bolj ogroženi starejši nad 50. letom starosti, osebe z arterijsko hipertenzijo, sladkorni bolniki in bolniki z glavkomom.
Simptomi: Nenadno, neboleče poslabšanje vida.
Klinični znaki: Močno poslabšanje vida pogosto pod 10 %. Pri pregledu z oftalmoskopom so prisotne številne krvavitve po celotnem očesnem ozadju, vene so široke in zvijugane, meje papile vidnega živca (slepa pega) so zabrisane.
Strokovna oskrba in zdravljenje
Pri neprekrvljenosti mrežnice (ishemična oblika) lasersko zdravljenje, da preprečimo zaplete in nadaljnje slabšanja vida (zvišanje očesnega tlaka zaradi razraščanja novih žil). Pojavljajo se nove možnosti zdravljenja, katerih koristi so bile prikazane na majhnem številu bolnikov.
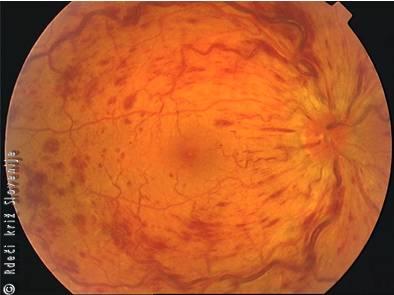
Slika 20
Zapora vene centralis retine.
Zapora centralne arterije mrežnice
Je nujno stanje v oftalmologiji. Nastane zaradi zamašitve žile s strdkom, ki se odtrga z arterijske žilne stene (arterija karotis interna), s srčnih zaklopk ali stene pri motnjah srčnega ritma.
Simptomi: Nenadna, neboleča izguba vida; pred tem včasih občasne zameglitve vida, ki so trajale 10–20 minut.
Klinični znaki: Močno nenadno poslabšanje vida (npr. samo zaznavanje giba pred očesom), aferentni zenični defekt na tem očesu. Pri pregledu z oftalmoskopom so retinalne arteriole zelo ozke, področje mrežnice je svetlejše – sivkaste barve. V predelu foveje je rdeča lisa.
Strokovna oskrba in zdravljenje
Znižanje očesnega tlaka (lokalno in i. v. acetazolamid), digitalna masaža zrkla, če ni kontraindikacij, fibrinolitično zdravljenje znotraj prvih 6 ur po zapori.
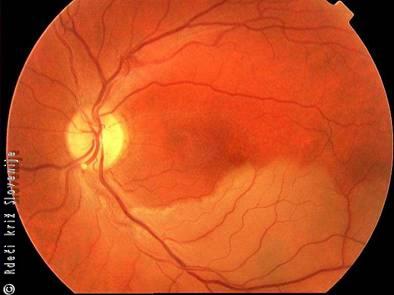
Slika 21
Zapora spodnje veje arterije centralis retine (neprekrvljena področja so svetlejša).
Odstop mrežnice
Ponavadi se poslabša vid v enem ali več dnevih. Vid se močno poslabša, kadar odstop mrežnice zajame rumeno pego ali makulo. Odstopi mrežnice so lahko pojavijo zaradi raztrganja mrežnice na mestih prirojenih ali pridobljenih (npr. po poškodbah) degenerativnih sprememb mrežnice.
Simptomi: Pred odstopom mrežnice lahko bliskanje pred očesom, motnjave pred očesom, slabšanje vida z določne smeri (kot zavesa).
Klinični znaki: Pri pregledu z oftalmoskopom viden mehurjast odstop mežnice.
Prva pomoč
Napotitev in zdravljenje pri oftalmologu.
Strokovna oskrba in zdravljenje
Operativno.
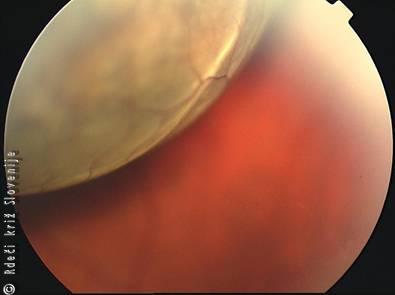
Slika 22
Mehurjast odstop mrežnice
Optična nevropatija zaradi temporalnega arteritisa
Je nujno stanje v oftalmologiji, saj s takojšnjim zdravljenjem preprečimo poslabšanje vida na drugem očesu. Okvara vidnega živca se pojavi pri 25 % nezdravljenih bolnikov s temporalnim arterisom, ponavadi prvih nekaj tednov na začetku bolezni. Nastopa pri starejših osebah, starih nad 65 let.
Simptomi: Pogosto enostransko poslabšanje vida, z glavobolom v čelu in temenu. Včasih imajo bolniki bolečine pri žvečenju in bolečine v mišicah in sklepih.
Klinični znaki: Boleč pritisk na temporalno arterijo, dovodna okvara zenice, edem vidnega živca. Pri 65 % bolnikov se spremembe hitro pojavijo tudi na drugem očesu.
Prva pomoč
Napotitev in zdravljenje pri oftalmologu.
Strokovna oskrba in zdravljenje
Pri sumu na temporalni arteritis bolnik prejme visoke sistemske odmerke kortikosteroidov. Na ta način preprečimo poslabšanje in izgubo vida na drugem očesu. Vid prizadetega očesa se največkrat ne izboljša.
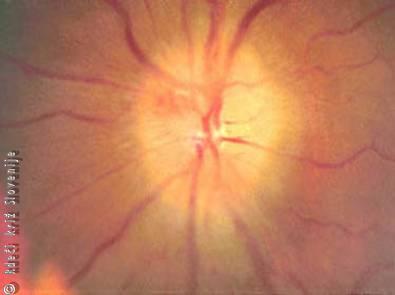
Slika 23
Edem papile vidnega živca.
Nearteritična ishemična optična nevropatija
Je posledica motenj v prekrvitvi vidnega živca. Pogostejša je pri osebah, starih nad 45 let, ki so največkrat zdrave.
Simptomi: Nenadno, neboleče poslabšanje vida na enem očesu, ponavadi zjutraj, brez prehodnih zameglitev vida.
Klinični znaki: Poslabšanje vida (zmerno do hudo), izpad po polovici vidnega polja. Pri pregledu z oftalmoskopom je viden edem papile vidnega živca (zabrisane meje) s krvavitvami na papili ali okrog nje.
Prva pomoč
Napotitev k oftalmologu.
Strokovna oskrba in zdravljenje
Ni zdravljenja, pomembno je izključiti temporalni arteritis.
Krvavitev v steklovino (hematovitreus)
Je najpogostejši vzrok nenadnega poslabšanja vida pri sladkornih bolnikih. Zaradi slabe prekrvljenosti mrežnice pri diabetikih se začnejo razraščati nove žile na mrežnici, v steklovini in na šarenici. Te žile imajo nepopolno (šibko) žilno steno, ki rada poči, zato pride do krvavitve v steklovino.
Simptomi: Nenadno, neboleče močno poslabšanje vida.
Klinični znaki: Pri presvetlitvi z oftalmoskopom ni rdečega odseva iz očesnega ozadja.
Prva pomoč
Napotitev in zdravljenje pri oftalmologu.
Strokovna oskrba in zdravljenje
Večinoma se v 2–3 tednih krvavitev vsrka in vid se izboljša. Kadar je očesno ozadje vidno, poskušamo z laserskim zdravljenjem ustaviti napredovanje novih žil. Če se vid po 1–2 mesecih ne popravi, je potrebno krvavitev iz očesa odstraniti z operacijo.
Težave pri nošenju kontaktnih leč
Osebe, ki nosijo kontaktne leče, imajo lahko bolečine v očeh po predolgem nošenju kontaktnih leč. Pri trdih kontaktnih lečah (v manjšini) so težave posledica odrgnin roženice.
Prva pomoč
Napotitev k oftalmologu.
Strokovna oskrba in zdravljenje
Odstranitev leče, pregled, da se izključi okužba, antibiotične kapljice in pokrito oko za 12–24 ur. Kontaktne leče se lahko nosijo šele, ko je površina temeljito zaceljena.
Pri mehkih kontaktnih lečah so težave pogosto posledica okužbe roženice. Zato je pomemben pregled, da izključimo vnetje roženice in razjedo. Zaradi nevarnosti okužbe odrgnine roženice pri nosilcih mehkih leč ne pokrijemo z zložencem.

Slika 24
Motna roženica po vnetju pri nosilcu kontaktnih leč.
Primer 5
26-letni moški je opazil, da ima 3 dni rdeče oko, od včeraj pa nanj vidi bolj megleno. Zaradi kratkovidnosti nosi že več let mehke kontaktne leče in do sedaj ni imel težav. Ob pregledu je zdravnik ugotovil rdeče oko, sicer prozorno roženico z majhno belkasto motnjavo nad sredino roženice, mu predpisal kapljice Dexamethason Neomycin in mu pokril oko z zložencem. Ker se težave niso popravile, ga je napotil k oftalmologu, ki je ugotovil vnetje in globljo okvaro roženice (razjeda roženice). Po odvzemu brisa z veznice in roženice mu je predpisal antibiotične kapljice (ciprofloksacin) vsakih 30 minut. Vnetje se je izboljšalo čez nekaj dni, vendar pa je na tem mestu (zaradi globine vnetja) ostala roženica motna (Slika 24). Vid je ostal nespremenjen, ker motna roženica ni segala v vidno os (v sredino roženice).
Podveznična krvavitev (hiposfagma)
Pogosto bolniki obiščejo urgentno ambulanto zaradi rdečega očesa pri nespremenjenem vidu brez drugih simptomov. Spontana podveznična krvavitev nastane, ker poči žila pod veznico, včasih pa je posledica kašlja ali napenjanja.
Pri pregledu je prisotna krvavitev pod veznico, ki je pogosto omejena na spodnjo polovico (zaradi težnosti), včasih je prisotna v celotnem obsegu. Zdravljenje ni potrebno. Krvavitev se vsrka v 7–14 dnevih.
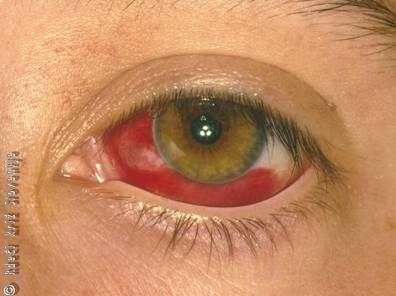
Slika 25
Podveznična krvavitev.
Literatura
1. Kuhn F, Morris R, Mester V, et al. Epidemiology and socioeconomics. Ophthalmol Clin North Am 2002; 15: 145–51.
2. Smith D, Wrenn, Stack LB. The epidemiology and diagnosis of penetrating eye injuries. Acad Emerg Med 2002; 9: 209–13.
3. May DR, Kuhn FP, Morris RE, et al. The epidemiology of serious eye injuries from the United States Eye Injury Registry. Graefes Arch Clin Exp Ophthalmol 2000; 238 (2): 153–7.
4. Eye trauma and emergencies. In: Eye care skills – CD-ROM. American Academy of Ophthalmology; 2001.
5. Logar P, Novak-Andrejčič A. Akutna vnetja orbite. Nujna stanja v oftalmologiji. Med Razgl 1984; 23 Suppl 3: 95–102.
6. David R, Zangwill L, Badarna M, et al. Epidemiology of retinal vein occlusion and its assocaiation with glaucoma and increased intraocular pressure. Ophthalmologica 1988; 197 (2): 69–74.
7. Klein R, Klein BE, Moss SE, et al. The epidemiology of retinal vein occlusion: the Beaver Dam study. Trans Am Ophthalmol Soc 2000; 98: 133–41.
8. Kanski JJ. Chapter 19 Trauma. In: Kanski JJ, ed. Clinical Ophthalmology. A systematic approach. 5th ed. Butterworth-Heinemann; 2003. p. 659–80.
9. Ralph RA. Chemical burns of the eye. In: Tasman W, Jaeger EA, eds. Duane’s clinical ophthalmology. 15th ed. Vol 4, chapter 28. Philadelphia: JB Lippincott; 1991. p. 1–24.