Alergijska reakcija
Alergija pomeni preobčutljivost, ki jo pri bolniku izzove stik z določenim antigenom (alergenom). To so praviloma beljakovine, ki vzdražijo imunski sistem. V telo lahko pridejo:
· skozi dihala (npr. pelodi, plesni, perje, iztrebki žuželk);
· skozi prebavila (npr. sadje, jajca, začimbe, oreščki, raki, školjke, zdravila);
· skozi kožo (npr. piki žuželk, injekcije zdravil);
· ali pa izzovejo reakcijo že po stiku s kožo oz. sluznicami.
Kasnejša ponovna izpostavljenost temu alergenu izzove telesu škodljive imunske reakcije. Glede na mehanizem teh reakcij poznamo različne tipe alergij. Nujna stanja so posledica t. i. alergijskih reakcij takojšnje preobčutljivosti. Simptomi se pokažejo že nekaj minut po ponovnem stiku z alergenom in imajo različne pojavne oblike: od blagih in nenevarnih do takih, ki lahko povzročijo smrt bolnika v nekaj minutah.
Oblike alergijskih reakcij takojšnje preobčutljivosti
Alergijski rinitis je ena najpogostejših oblik, prisotna pri 5–10 % ljudi. Kaže se s kihanjem, vodenim izcedkom iz nosu, solzenjem in ščemečim vnetjem sluznice oči, nosu in žrela.
Poslabšanje astme nastane kot posledica izpostavljenosti alergenu pri bolnikih z alergijsko obliko astme. Slabšanje se lahko razvija počasi, npr. nekaj dni, lahko pa se simptomi pojavijo tudi nenadoma. Bolnika duši, diha piskajoče in dražeče kašlja. Dihanje je hitrejše in ob hujših poslabšanjih se pospeši tudi srčni utrip. Simptomi so izrazitejši ponoči, poslabša pa jih tudi telesna dejavnost (glej Astma).
Koprivnica (urtikarija) imenujemo pojav kožnih izpuščajev značilnega izgleda. Nekaj milimetrov do nekaj centimetrov velike, pordele ali rdeče obrobljene lise so dvignjene nad raven kože in močno srbijo. Nastanejo v nekaj minutah in če se prekine stik z alergenom, običajno po nekaj urah izginejo. Pojavijo se lahko na katerem koli delu kože, najpogosteje po udih in obrazu. Gre za majhne otekline, ki nastanejo zaradi povečane prepustnosti sten drobnih žil (kapilar in venul) v zgornji plasti kože.
Angioedem je podoben pojav, ki nastane v globljih plasteh kože oziroma podkožja ter v sluznici dihal ali prebavil. Oteklina zaradi tega ni tako ostro omejena in za razliko od urtikarije ne srbi. Najpogosteje je vidna okrog oči in na ustnicah. Kadar zajame sluznico zgornjih dihal, lahko oteklina povzroči dihalno stisko ali celo zadušitev.
Anafilaksija je takojšnja preobčutljivostna reakcija, ki ne zajame le dela telesa, ampak povzroči splošno alergijsko reakcijo, ki zajame vse telo (Slika 1A, B). To je stanje, ki lahko ogroža življenje. Tudi anafilaksija se razvije v nekaj minutah po stiku z alergenom. Glede na burnost in obseg prizadetosti lahko razdelimo anafilaktične reakcije v 4 stopnje:
I. stopnja – srbenje kože, občutek nemira, hitrejši srčni utrip, lahko tudi simptomi alergijskega rinitisa in koprivnice;
II. stopnja – enako kot I. stopnja + simptomi angioedema, lahko tudi vrtoglavica, bruhanje, driska in krčevite bolečine v trebuhu;
III. stopnja – lahko enako kot I. ali II. stopnja + oteženo dihanje, piskanje, hripav govor, koža je topla in pordela, krvni tlak je lahko že nižji kot običajno;
IV. stopnja – lahko enako kot I., II. ali III. stopnja + znaki distribucijskega šoka (glej poglavje 11 – Šok). Razvije se lahko motnja zavesti in krči.
Stopnji I. in II. bolnika ne ogrožata, vendar ne vemo, ali se bodo simptomi še stopnjevali. Stopnji III. in IV. sta življenjsko nevarni in če bolnika ne zdravimo, lahko v nekaj minutah do nekaj urah po pojavu prvih simptomov umre.
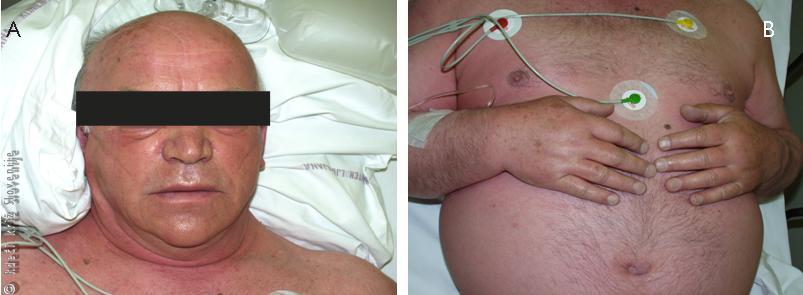
Slika 1
Anafilaksija:
A – otekanje okrog oči in ust,
B – pordela koža, otečeni prsti.
Prva pomoč
Prvi ukrep je odstranitev alergena, če je to mogoče. Nujno medicinsko pomoč pokličemo ob prvih znakih angioedema ali anafilaksije. Pri bolnikih, ki so anafilaksijo že kdaj doživeli, ne čakamo na poslabšanje! Ti bolniki morajo po prvem dogodku dobiti natančne napotke o ukrepanju v primeru ponovitve. V dogovoru s svojim zdravnikom naj imajo vedno pri sebi komplet zdravil za samopomoč. Tablete naj vzamejo ob pojavu prvih simptomov: metilprednizolon (Medrol®) 64 mg in enega od hitro delujočih antihistaminikov – npr. loratadine (Flonidan®, Claritine®) ali cetirizin (Letizen®, Zyrtec®) 2-krat 10 mg ali desloratadine (Aerius®) 2-krat 5 mg ali feksofenadin (Telfast®) 2-krat 180 mg. Obstajajo tudi t. i. avtoinjektorji (npr. Epi-Pen®, Fast-Jekt®) – priprave, s katerimi si lahko bolnik sam da injekcijo adrenalina v mišico (Slika 2A–D). Ob nastajajoči dihalni stiski ali simptomih šoka je to ukrep, ki lahko reši življenje.
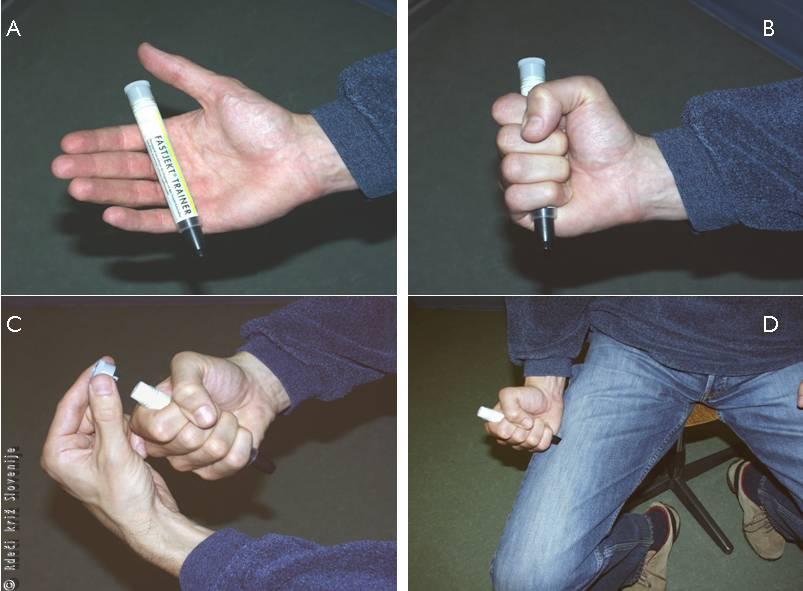
Slika 2
Uporaba adrenalinskega avtoinjektorja:
A – vzamemo ga iz zaščitnega ovoja;
B – črno konico obrnemo navzdol in se je ne dotikamo;
C – z drugo roko odstranimo siv pokrovček – varovalko;
D – s čvrstim sunkom pritisnemo črno konico na zunanjo stran stegna, da zaznamo »klik« in zadržujemo pritisk kakšnih 10 sekund. Nato izvlečemo in pokličemo 112. Uporabimo ga lahko skozi obleko.
Bolniki z astmo naj s svojim zdravnikom vnaprej pripravijo načrt zdravljenja morebitnih akutnih poslabšanj bolezni. Glavno zdravilo v teh primerih je bronhodilatator v pršilu. Najhitreje začnejo delovati salbutamol (Ventolin®), fenoterol (Berotec®) in fenoterol + ipratropij (Berodual®). Manj primeren je v nujnih primerih salmeterol (Serevent®), ki doseže polni učinek šele po eni uri. Ob hudem poslabšanju astme se ne bojimo prevelikega odmerka inhalacijskega bronhodilatatorja. Zdravljenje lahko začnemo z 10 do 20 vdihi pršila. Kadar to ne zadostuje, lahko tak odmerek po 20 minutah (tudi večkrat) ponovimo. Ni pa smiselno ob poslabšanjih »po potrebi« jemati dodatnih vdihov inhalacijskih kortikosteroidov (npr. Becotide®, Becloforte®, Flixotide®, Seretide®, Tafen®, Pulmovent®). Opis pravilne uporabe pršila (inhalatorja) je v poglavju Težko dihanje.
Kadar gre za pik žuželke pri človeku z znano alergijo, je med čakanjem na reševalce smiselno poskušati odstraniti želo (če je ostalo v koži). Potrebna je previdnost, da ne stisnemo mešička s strupom, ki se ponavadi drži žela - s tem morda še povečamo vnos alergena v telo. Na mesto pika damo nato hladen obkladek. S tem zmanjšamo oteklino in upočasnimo absorpcijo strupa oz. antigena.
Kadar gre za alergen iz prehrane, je potrebno vedeti, da se simptomi lahko pojavijo z zakasnitvijo (nekaj minut pa do nekaj ur po zaužitju). Ker ostane alergen v črevesu, se lahko težave ponavljajo več dni. Seveda so možni tudi simptomi v dihalih, ne le v prebavilih.
Najučinkovitejši ukrep je izogibanje problematičnim antigenom. Potrebna je torej opredelitev z alergološkim testiranjem v specialistični ambulanti. Kadar se antigenu ne moremo v celoti izogniti in če povzroča le koprivnico ali alergijski rinitis, lahko bolniki simptome preprečujejo s preventivnim jemanjem zdravil (predvsem iz skupine antihistaminikov).
Primer 1
43-letnega moškega je na pikniku v nogo pičila čebela. Dotlej ni imel znanih alergij. Vbodno mesto je začelo otekati in nanj je položil hladen obkladek. Po nekaj minutah je čutil srbenje kože po vsem telesu. Mravljinčilo ga je po ustnicah, imel je občutek cmoka v grlu in oteklega jezika. Poklicali so reševalce, ki so ob prihodu ugotovili frekvenco srca 140/min, krvni tlak 95/45 mmHg, frekvenca dihanja je bila 32/min. Bolnik je bil prestrašen, poten, po koži trupa in udov je bila izrazita koprivnica. Zdravnik je ocenil, da gre za nastajajoči anafilaktični šok. Bolniku je dal kisikovo masko, injekcijo adrenalina v mišico, v veno pa antihistaminik, kortikosteroid in hitro infuzijo tekočine. Bolnikovo dihanje in srčno frekvenco so nadzirali nenehno, krvni tlak so merili na 5 minut. Vitalni znaki so se stabilizirali in bolnika so odpeljali v bolnišnico, kjer je ostal na opazovanju 24 ur. Ob odpustu je za s seboj dobil tablete za samopomoč ob ponovnem piku in napotnico za alergološko ambulanto.
Zaplet sladkorne bolezni
Sladkorna bolezen je pravzaprav skupina bolezni, ki jim je skupno pomanjkanje hormona insulina in zmanjšanje njegove učinkovitosti. Zaradi tega pride do kronično povečane koncentracije krvnega sladkorja. Insulin ima številne učinke na telesno presnovo. Njegova glavna naloga je pospeševanje prehoda krvnega sladkorja – glukoze iz krvi v celice. Tam se glukoza skladišči v obliki različnih energetsko bogatih spojin. Posledica je nižanje koncentracije glukoze v krvi. Insulin nastaja v trebušni slinavki in se izloča nenehno, vendar mnogo močneje po obroku. Takrat se namreč iz prebavil vsrka v kri mnogo glukoze in insulin poskrbi, da se uskladišči. Najpogostejši obliki sladkorne bolezni:
Sladkorna bolezen tip 1 je genska (dedna) bolezen, ki se običajno pojavi pred starostjo 30 let in večinoma začne nenadno. Gre za hudo pomanjkanje insulina, zato jo v glavnem že od začetka zdravimo z injekcijami tega hormona (Slika 3A, B).
Sladkorna bolezen tip 2; ta oblika je mnogo pogostejša in se običajno pojavi v višji starosti. Večinoma se začne kot blaga motnja, ki se z leti postopno slabša. Gre za zmanjšano izločanje insulina ob hkratnem zmanjšanju občutljivosti tkiv zanj. Pogosto se zdravljenje začne z dieto, ob napredovanju bolezni pa so nato potrebna zdravila v obliki tablet in nazadnje tudi insulinske injekcije.
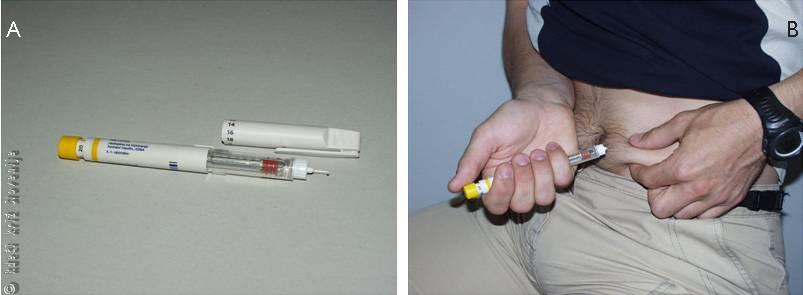
Slika 3
Insulin si lahko bolniki injicirajo sami:
A – sodobno insulinsko »pero« za domačo uporabo,
B – uporaba.
Povečano koncentracijo glukoze v krvi imenujemo hiperglikemija. Dolgoročno povzroča okvare tkiv, predvsem žil in živcev. Posledično so nepopravljivo prizadeti mnogi organi. V zvezi s koncentracijo glukoze sta možni dve nujni stanji. Obe sta življenjsko nevarni. Glukoze je lahko zaradi bolezni mnogo preveč (huda hiperglikemija) ali pa jo je zaradi zdravljenja bolezni premalo (hipoglikemija ali v žargonu »hipa«). Huda hiperglikemija ima dve pojavni obliki: diabetično ketoacidozo in diabetični aketotični hiperosmolarni sindrom (DAHS).
Diabetična ketoacidoza
Je značilen zaplet pri sladkorni bolezni tipa 1. Bolnik ima poleg povečane koncentracije glukoze povečano kislost krvi (presnovna acidoza), značilno pa je tudi nastajanje ketonov. Diabetična ketoacidoza nastane najpogosteje zaradi stresa, ki mu je izpostavljen sladkorni bolnik. Stres je lahko fizični (poškodba, huda bolezen – najpogosteje okužba, alkoholni opoj) ali psihični. Vzrok je lahko tudi opustitev jemanja insulina.
Prepoznava
Bolnik je videti prizadet, nemiren, včasih zmeden, lahko pa ima tudi hujše motnje zavesti. Navaja bolečine v trebuhu in včasih bruha. Acidoza povzroča hitro in globoko dihanje, ketoni pa značilen sladkoben zadah iz ust (po acetonu). Prisotni so tudi splošni znaki povečane koncentracije glukoze: odvajanje velikih količin urina, huda žeja, izsušenost (dehidracija) in utrujenost.
Prva pomoč
Najpomembnejše, kar lahko naredi laik, je zgodnja prepoznava simptomov in napotitev k zdravniku. Bolnik s sladkorno boleznijo tipa 1 ima pogosto doma testne lističe za določanje koncentracije glukoze v krvi. Sum na poslabšanje bolezni potrdimo ali ovržemo z meritvijo (Slika 4A–C). V bolnišnici bodo morali opredeliti vzrok poslabšanja in ga odpraviti, hkrati pa bodo bolnika zdravili tudi z insulinom ter z nadomeščanjem primankljaja tekočine in elektrolitov.
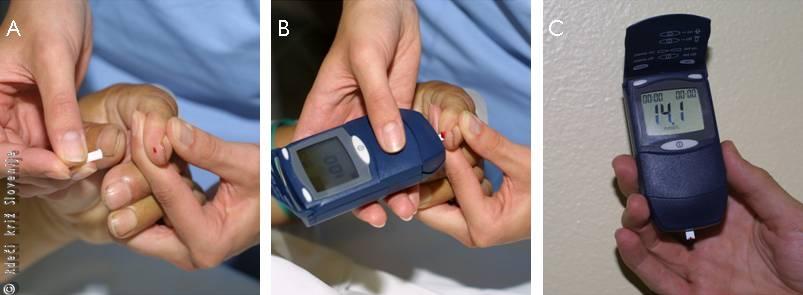
Slika 4
Meritev koncentracije krvne glukoze:
A – vbod,
B – odvzem kapljice krvi,
C – ena od številnih izvedb merilnikov (tudi za bolnikovo domačo uporabo).
Diabetični aketotični hiperosmolarni sindrom (DAHS)
Je značilen zaplet pri sladkorni bolezni tipa 2. Značilni bolnik je starostnik z znaki senilne demence, ki preboleva okužbo dihal. Večkrat niti nima od prej znane sladkorne bolezni. Za razliko od diabetične ketoacidoze ne pride do nastajanja ketonov in povečane kislosti krvi. Sprožilni dejavniki pa so enaki. Hiperglikemija in dehidracija nastajata počasneje (več dni). Zaradi tega bolnik in svojci zaplet pogosto pozno spoznajo. Prisotni so simptomi povečane koncentracije glukoze: odvajanje velikih količin urina, žeja, izsušenost, utrujenost in zmedenost. Temu so lahko pridruženi simptomi bolezni, ki je sprožila zaplet. Neredko pokličejo reševalce šele, ko pride do krčev in hudo motene zavesti. V tej fazi je tudi zdravniška pomoč pogosto neuspešna in več kot tretjina bolnikov umre.
Prva pomoč
Veljajo enaki napotki kot pri diabetični ketoacidozi.
Hipoglikemija
Hipoglikemija je stanje, ko pade koncentracija glukoze pod normalno vrednost. Nastane zaradi premočnega učinka zdravil za sladkorno bolezen. Cilj optimalnega zdravljenja je namreč vzdrževanje koncentracije v ozkem normalnem območju (3,5–6,1 mmol/l). Zato se lahko tudi ob običajnem odmerku insulina zgodi, da bolnik poje premajhen obrok hrane ali da zaradi nenačrtovane telesne dejavnosti porabi več glukoze. Takrat se koncentracija glukoze lahko zmanjša do stopnje, ko se pojavijo simptomi. Najbolj občutljiv organ za pomanjkanje glukoze so možgani. Najprej se pojavijo težave s koncentracijo, utrujenost in upočasnjenost. Ob še nižjih vrednostih glukoze se pojavijo motnje v mišljenju in motnje zavesti – od zmedenosti do kome. Ostali značilni simptomi so lakota, potna, bleda in hladna koža, tresavica, občutek razbijanja srca in motnje vida. Vendar pa vsak bolnik občuti hipoglikemijo nekoliko drugače. Možno je tudi, da nastajanja hipoglikemije bolnik sploh ne zazna. Zaradi tega je povsem odvisen od pomoči ljudi iz okolice. To se dogaja predvsem pri dolgoletnih bolnikih z napredovalo boleznijo, pri tistih, ki imajo pogoste hipoglikemije in včasih med nosečnostjo.
Če ima bolnik pripomočke za merjenje koncentracije glukoze v krvi, lahko sam postavi diagnozo. Pri dobro urejeni sladkorni bolezni se našteti simptomi začnejo pojavljati pri koncentraciji glukoze okrog 2 mmol/l. Bolniki s slabo urejeno boleznijo so vajeni večjih koncentracij, zato se pri njih simptomi začnejo pojavljati že pri višjih vrednostih. Motnje zavesti lahko pripišemo hipoglikemiji pri koncentracijah pod 4 mmol/l.
Primer 2
63-letnega moškega so po naključju našli nezavestnega v zapuščeni hiši. Sosedje so policiji povedali, da je znan alkoholik in da so ga minule dni videvali v okolici močno vinjenega. Ob prihodu reševalcev se ni odzival na bolečinske dražljaje, dihal je normalno, krvni tlak je bil 130/80 mmHg, frekvenca srca 135/min, telesna temperatura 34,8 °C. Bolnik je bil videti zanemarjen, pobruhan, smrdel je po alkoholu. Zunanjih znakov poškodb niso našli. Pripeljali so ga na urgenco s sumom na akutni alkoholni opoj. Tam so v okviru osnovnih preiskav takoj določili tudi koncentracijo glukoze v krvi, ki je bila 1,4 mmol/l. Bolnik je dobil 50 ml 50-odstotne glukoze in se takoj zbudil. Kljub temu je ostal v bolnišnici zaradi blage hipotermije in izključitve morebitnih dodatnih težav. Hipoglikemija se lahko razvije tudi pri ljudeh, ki niso sladkorni bolniki – pogost vzrok je nekajdnevno popivanje.
Prva pomoč
Pri začetnih znakih hipoglikemije naj bolnik zaužije 1 veliko žlico sladkorja (ALI 2 dcl sladkega soka ALI 4 dcl mleka ALI kos kruha), kar je približno 20 g ogljikovih hidratov. Pretiravanje povzroča nekoristna nihanja koncentracije glukoze. Bolnik naj se umiri in počaka. Če se simptomi ne umirjajo, naj v presledkih 10 minut ponavlja enak odmerek, dokler se stanje ne normalizira.
Nekateri bolniki imajo za take primere doma injekcijo glukagona. To je hormon z insulinu nasprotnim učinkom. Bolnikovi svojci naj bodo izurjeni za dajanje injekcije glukagona v mišico. Učinek je hiter, vendar kratkotrajen. Bolnik se običajno zbudi nekaj minut po injekciji, vendar mora takrat jesti, sicer se bo nezavest že po kakšnih 30 minutah ponovila
POZOR! Bolniku z motnjo zavesti grozi zadušitev s hrano, pijačo, zato mu nikoli ne dajajmo ničesar v usta. Tak bolnik potrebuje takojšnjo zdravniško pomoč: glukozo bo dobil v obliki infuzije v žilo.
Bolniki, ki so doživeli hipoglikemijo ob jemanju tablet (ali dolgodelujočega insulina), morajo v vsakem primeru k zdravniku. Tudi če so simptomi po hrani izzveneli, je treba pričakovati ponovitev. Tablete namreč ostanejo v prebavilih in bodo učinkovale še več ur. Taki bolniki so običajno za 24 ur sprejeti na opazovanje v bolnišnico.
Akutna bolečina v trebuhu
Z besedo »akutna« mislimo bolečino, ki nastane na novo in se razvije na hitro. Lahko je posledica nenevarnih prehodnih prebavnih težav, lahko pa je bolečina znak resnega ali celo življenje ogrožajočega stanja. V nadaljevanju navajamo najnevarnejše in najpogostejše vzroke bolečine v trebuhu in značilnosti, po katerih jih utegne prepoznati tudi laik. Za dokončno diagnozo je ponavadi potreben pregled pri zdravniku.
Z odhodom v zdravstveno ustanovo pa ne odlašamo, če:
· je prizadet in če kaže znake šoka (glej poglavje 11 – Šok);
· je trebušna stena na otip trda kot deska oz. če je trebuh na dotik zelo boleč; to je znak vnetja potrebušnice – opne, ki ovija trebušne organe; tako vnetje (peritonitis) je vedno posledica hudega zapleta in običajno je potrebna takojšnja operacija;
· je bolečina zelo huda (tako, da bolnik zaradi nje ne more opravljati vsakodnevnih opravil);
· ima ob bolečini visoko vročino;
· z drisko ali bruhanjem izgublja tekočino, ki je s pitjem (zaradi bruhanja) ne more zadovoljivo nadomeščati, zato grozi dehidracija;
· bolnik izloča kri (z bruhanjem, z blatom, z urinom ali iz rodil).
Urgentna stanja
Predrtje (perforacija) votlega organa zaradi bolezni nastane najpogosteje kot zaplet rane na želodcu ali dvanajstniku. Običajno se kaže kot nenaden pojav zelo hude bolečine v področju žličke, ki pa se hitro razširi po vsem trebuhu. Težave ne pojenjajo. Bolnik včasih bruha, kasneje postane trebuh trd in boleč, nazadnje se razvije šok. Simptomi so podobni kot pri predrtju anevrizme trebušne aorte.
Zapora črevesa (ileus) je lahko funkcionalna ali mehanična. Funkcionalni (ali paralitični) ileus pomeni prenehanje krčenja mišic v steni črevesa. Pomikanje vsebine vzdolž črevesa se s tem ustavi. Razvije se pri hudo prizadetih bolnikih z različnimi boleznimi (predvsem v trebuhu), pogosto tudi po trebušni operaciji ali poškodbi. Bolnik občuti nenehno, enakomerno napetost in splošno občutljivost trebuha. Navaja zaprtje, sili ga na bruhanje, vendar bruhanje običajno ni hudo.
Druga oblika je posledica mehanične zapore črevesa. Vzrok je lahko znotraj črevesa ali pa pritisk od zunaj. Tudi tu je trebuh napet, bolečina pa je običajno hujša, ostra, krčevita in ni stalna. Pojavlja se v valovih, tako da bolečina počasi narašča, vztraja nekaj minut in nato postopno popusti. Tak tip bolečine imenujemo kolika. Nastane zaradi čezmernega mišičnega krčenja pred zaporo in je značilna tudi za zapore drugih votlih organov (npr. sečevoda pri ledvičnem kamnu ali žolčevoda, kadar ga zapira žolčni kamen). Bruhanje je pri mehaničnem ileusu izrazito in izbruhana masa ima včasih vonj po iztrebkih.
Predrtje anevrizme aorte. Aorta je glavna arterija, ki vodi kri iz srca in oddaja veje za posamezne dele telesa (Slika 5). Po sredini telesa poteka navzdol skozi trebuh in se na dnu trebuha razcepi v dve arteriji za nogi. Bolezen stene aorte lahko privede do počasnega nastanka razširitve žile – anevrizme (podobno kot izboklina na poškodovani kolesarski zračnici). Razširitev je šibka točka, na kateri lahko žila poči. Če je poka velika, bo bolnik v nekaj minutah izkrvavel. Kadar pa je dovolj majhna, je krvavitev počasnejša – hiter prevoz v bolnišnico in urgentna operacija lahko bolniku rešita življenje. Simptomi so podobni kot ob predrtju želodca ali črevesa. Bolečina nastane nenadoma, je huda in stalna. Pogosto izžareva v hrbet. Razmeroma hitro se začnejo razvijati znaki šoka (glej poglavje 10).
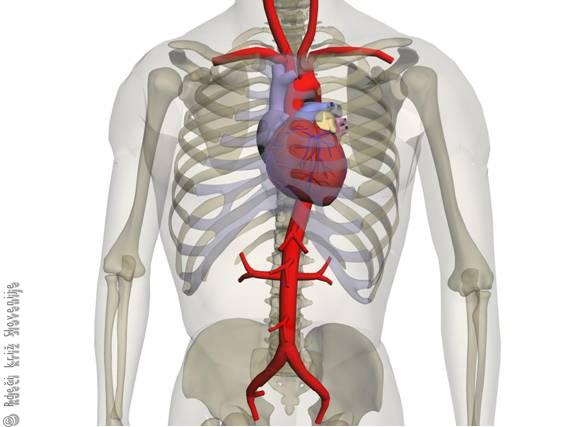
Slika 5
Potek aorte in velikih vej.
Disekcija aorte je poškodba aorte, pri kateri (vsaj na začetku) ni krvavitve v trebuh, ampak le med plasti žilne stene. Žilna stena se začne razslojevati in poškodba se širi vzdolž žile (glej poglavje 1I – Slika 9). S tem lahko zapre veje, ki se od aorte odcepljajo. Nastanek disekcije ni povezan s spremembami aorte (anevrizmo). Bolečina je podobna kot pri predrtju anevrizme. Ostali simptomi so odvisni od tega, katere veje se ob tem še zaprejo (prizadeti organi namreč ostanejo brez krvnega obtoka, zato se razvije odmrtje tkiva – infarkt). Zaplet je lahko tudi raztrganje vseh plasti žile in krvavitev. Disekcija se lahko začne že v zgornjem delu aorte, v prsnem košu. Smrtnost je pri teh bolnikih višja in znaša v prvih 48 urah 1 % na uro. Kri lahko takrat vdre v osrčnik in povzroči tamponado (glej poglavje 11 – Obstrukcijski šok). Ali pa se ob širjenju disekcije vzdolž žile zaprejo arterije za srce ali za možgane – nastane lahko srčni ali možganski infarkt.
Akutna motnja krvnega obtoka lahko nastane zaradi zamašitve arterije ali vene s krvnim strdkom (embolija ali tromboza), zaradi pritiska od zunaj (npr. tumor, ukleščenje črevesa v kili), zaradi zapore žile ob bolezni aorte, zaradi kritično zmanjšanega pretoka skozi aterosklerotično zožitev žile (kadar krvni tlak iz različnih vzrokov pade), ipd. Razvije se infarkt tkiva oz. organa, ki ga je zaprta žila oskrbovala. Bolečina nastane hitro, je huda, topa in ne popušča. Če je prizadeti organ črevo, pride do okužbe odmrlega tkiva (gangrena) in pogosto do krvavitve v črevo (krvavo blato).
Pri starostnikih je pogosta t. i. trebušna angina. Aterosklerotično spremenjene žile črevesu zadostujejo, kadar ni aktivno. Ko pa se po jedi začne prebava, so potrebe večje in pretok krvi skozi zožene žile ne zadošča. Nastane topa, tiščoča bolečina, ki je bolnik ne more natančno krajevno opredeliti. Podobna je prsni bolečini ob angini pektoris. Mine kakšno uro po jedi.
Akutno vnetje slepiča. Slepič je črvu podoben odrastek začetnega dela debelega črevesa. Večinoma leži v spodnjem desnem delu trebuha. Dolg je v povprečju 9 cm in se slepo konča. Je ostanek evolucije in pri človeku nima praktičnega pomena. Zapora slepiča povzroči, da se kopiči sluz, sledi bakterijska okužba in vnetje. Bolezen prizadene 7 % ljudi vseh starosti, najpogostejša je v poznem otroštvu. Težave se začnejo z zmerno, nenehno bolečino v trebuhu, ki večinoma ni jasno krajevno opredeljena. Po nekaj urah začne vnetje lokalno dražiti potrebušnico in bolečina se pogosto omeji na spodnji desni del trebuha (Slika 6d). Ko vnetje zajame celotno potrebušnico (peritonitis), se bolečina ojača in razširi na ves trebuh. Težave spremlja slabost, bruhanje in vročina.
Zastrupitve (glej poglavje 13).
Poškodbe trebuha (glej poglavje 22).
Ginekološki vzroki (glej poglavje 23).
Primer 3
22-letna, doslej zdrava študentka je prišla v urgentno ambulanto zaradi šest ur trajajoče hude bolečine po vsem trebuhu. Težave je pripisovala zastrupitvi s hrano, saj so se začele po kosilu. Jedla je dva dni pogrevano pašto. Kmalu po pojavu bolečin je začela tudi bruhati. Na blato ta dan še ni šla. Ginekološke težave in možnost nosečnosti je zanikala. Trebuh je bil na otip mehak, vendar povsod močno boleč, še posebno v desnem spodnjem delu. Med meritvami vitalnih znakov sta od normalnih vrednosti blago izstopala srčna frekvenca 110/min in telesna temperatura 37,6 °C. Laboratorijski pregled krvi je kazal na vnetje, urin je bil normalen. Bolnica je bila poslana na urgentni ultrazvočni pregled trebuha, ki je pokazal akutno vnetje slepiča. Še isti večer je bila operirana.
Pogostejša resna stanja
V nadaljevanju obravnavamo bolezni, ki običajno ne zahtevajo takojšnjega ukrepanja ali celo operacije. V večini primerov pa je vendarle potrebno obiskati ambulanto: prvič, ker so simptomi pogosto neznačilni in lahko urgentna stanja izključi šele zdravnik, in drugič, ker lahko brez zdravljenja že v nekaj dneh nastanejo življenjsko nevarni zapleti.
Vnetje sluznice želodca ali dvanajstnika (gastritis ali duodenitis) in rana na želodcu ali dvanajstniku (ulkus) povzročata topo, pekočo, glodajočo bolečino v žlički (Slika 6a). Temu je lahko pridruženo spahovanje, dvigovanje kisline (»zgaga«), bruhanje. Simptome poslabša stres, kava in kajenje. Kadar težave izvirajo iz želodca, se poslabšajo po jedi, kadar pa izvirajo iz dvanajstnika, so simptomi izrazitejši na tešče in ponoči. Pogost znak je krvavitev iz zgornjega dela prebavne poti (bruhanje krvi in črno blato).
Akutno vnetje trebušne slinavke (akutni pankreatitis) nastane najpogosteje v povezavi s čezmernim pitjem alkoholnih pijač ali v povezavi z boleznimi žolčnika in žolčnih vodov. Povzroča hudo, stalno bolečino, ki se pasasto širi čez zgornji del trebuha (Slika 6c). Najhujša je ponavadi v žlički in se širi pod levi in desni spodnji rob reber. Ponavadi jo spremlja slabost in bruhanje.
Vnetje žolčnika, žolčnih vodov in žolčni kamni lahko povzročajo hude bolečine v desnem zgornjem delu trebuha, pod desnim robom reber (Slika 6b). Včasih se bolečina širi tudi proti žlički ali proti desni rami. Na začetku je količna (krčevita, prihaja in popušča v valovih), ko pa se vnetje razširi, postane topa in stalna. Spremljajo jo lahko slabost, bruhanje in temperatura, včasih tudi zlatenica. Simptomi pogosto nastanejo nenadno, zelo intenzivno in v povezavi z nekaterimi jedmi (npr. jajca, ocvrto meso).
Ognojek (absces) v trebuhu se kaže s slabo krajevno opredeljeno, topo, stalno bolečino, ki se glede na položaj ognojka v trebuhu lahko širi v različne dele telesa (npr. v hrbet, proti ramenu, v nogo ipd.). Spremljajo ga splošni znaki okužbe (utrujenost, vročina, mrzlica).
Vnetje ledvic se kaže z bolečino v ledvenem delu hrbta (Slika 6e). Bolniki jo zaradi tega pogosto pripišejo ortopedskim težavam s križnim delom hrbtenice. Bolečina je topa, enakomerna in stalna. Kadar gre za vnetje sečevoda, še posebno, kadar po sečevodu potuje ledvični kamen, nastane ena od najhujših bolečin – ledvična kolika. Značilno se širi iz ledij okrog boka naprej in navzdol v dimlje (Slika 6g), včasih še naprej po notranji strani stegna (in pri moškem v moda). Je krčevita in prihaja v valovih, tako da intenziteta počasi narašča, vztraja nekaj minut in nato postopno (a le za kratek čas) popušča. Urin je pogosto temnejši oz. krvav. Vnetja zgornjih sečil (ledvica, sečevoda) za razliko od spodnjih (mehur, sečnica) spremljajo splošna prizadetost, vročina, mrzlica, lahko tudi slabost in bruhanje.
Vnetje mehurja in sečnice (cistitis in uretritis) se kaže z ostro, pekočo bolečino v spodnjem delu trebuha nad sramno kostjo (nekaj centimetrov pod popkom (Slika 6f)). Pojavlja se med uriniranjem in tik po njem. Bolnika tišči na vodo pogosto, izloči pa le malo urina. Ta je lahko moten, gnojen, smrdeč.
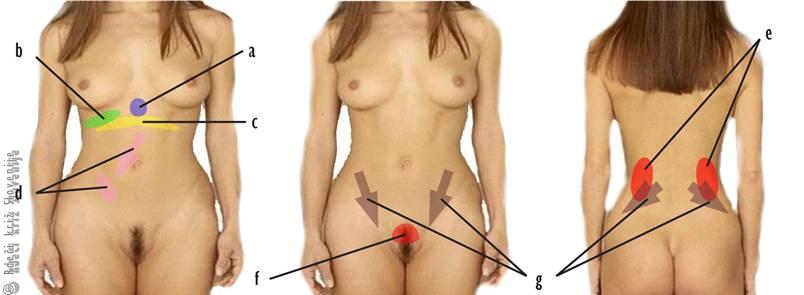
Slika 6
Značilna mesta bolečine pri različnih boleznih v trebuhu:
a – vnetje sluznice ali rana želodca oz. dvanajstnika,
b – vnetje žolčnika ali žolčnih vodov,
c – vnetje trebušne slinavke,
d – vnetje slepiča (bolečina se omeji desno spodaj),
e – vnetje ledvic,
f – vnetje mehurja ali sečnice,
g – vnetje sečevoda (v primeru ledvičnega kamna bolečina potuje navzdol in navzpred).
Prva pomoč
Pri resnih boleznih v trebuhu je zelo pomembna zgodnja prepoznava. Bolnik mora k zdravniku. Za zelo prizadetega bolnika ali ob znakih šoka je potreben prevoz z reševalnim vozilom. Če je podobne težave že kdaj imel, naj s seboj vzame staro zdravstveno dokumentacijo. Bolečino omilimo s položajem telesa, ki sprosti trebušne mišice – leži naj na hrbtu z rahlo dvignjenim zgornjim delom telesa. Nogi naj ima rahlo skrčeni v kolkih in kolenih. Pred postavitvijo diagnoze bolniku ne dajemo hrane ali pijače. Zavajajoče je tudi jemanje zdravil proti bolečinam ali krčem. S tem le omilimo simptome, vzroka pa ne odpravimo.
POZOR! Pri prizadetih, oslabelih ali starih bolnikih moramo zelo paziti, da med prevozom ne bruhajo, saj se lahko zadušijo z izbruhano maso. Če bolnik bruha, ga nagnemo na bok in skrbimo za prosto dihalno pot (glej poglavje 6 - Slika 3).
Akutna bolečina v trebuhu pri boleznih v prsnem košu
Posebno je treba poudariti, da se z bolečino v trebuhu lahko kažejo tudi težave, ki izvirajo od drugod – zlasti iz prsnega koša. Srčni infarkt (glej poglavje 11 – Akutni koronarni sindrom), za katerega je sicer značilna topa, tiščoča bolečina za prsnico, se lahko kaže s podobno bolečino v zgornjem delu trebuha. Najpogosteje boli v žlički ali pod njo. Bolniki to večkrat pripišejo želodčnim težavam, širjenje bolečine navzgor proti vratu pa dvigovanju želodčne kisline (»zgagi«).
Razlikovanje med obema vzrokoma je včasih zelo težavno. Če je bolečina huda in ne poneha v 30 minutah, je potrebno poklicati nujno medicinsko pomoč. Želodčni bolniki, ki so podobne težave že imeli, lahko poskusijo uporabiti svoja običajna zdravila (npr. Rutacid®, Rupurut®, Ulran®, Ranital®, Lanzul®, Ortanol®, Ultop®, Controloc®, Nexium®). Bolniki z angino pektoris pa imajo pogosto doma zdravilo gliceril-trinitrat za pod jezik (Nitrolingual®, Angised®). Vzamejo naj en odmerek, ki ga lahko po 5 minutah še dvakrat ponovijo. Če po 15 minutah (in treh odmerkih) bolečina ne popusti, je potrebno poklicati pomoč.
V zgornjem delu trebuha, pod levim ali desnim spodnjim robom reber, lahko čutimo bolečine tudi ob bolezni (spodnjega dela) pljuč ali mrene, ki obdaja pljuča (popljučnica). Najpogosteje gre za okužbo (pljučnica), nenadno zamašitev ene od pljučnih arterij (pljučna embolija), kar se lahko zaplete še s posledičnim odmrtjem dela pljučnega tkiva (pljučni infarkt). Možno je tudi vnetje popljučnice (plevritis). Za našteta stanja je značilno, da je bolečina povezana z dihanjem in se običajno stopnjuje med globokim dihanjem in kašljanjem ter omili, kadar dih zadržimo. Izjema je pljučna embolija, ki jo zgolj po tipu bolečine tudi zdravnik večinoma ne more ločiti od srčnega infarkta.
Krvavitev iz prebavil
Kaže se lahko kot bruhanje krvi (hematemeza), izločanje od krvi črnega blata (melena) in izločanje rjavega blata s primesjo sveže – rdeče krvi (hemohezija). Vzrok za hematemezo in meleno je krvavitev iz zgornjega dela prebavne poti. Vzrok je največkrat krvaveča rana želodca ali dvanajstnika. Lahko gre tudi za poškodbo sluznice požiralnika (ob napenjanju ali bruhanju) ali za bruhanje krvi, ki je prišla v želodec ob krvavitvi iz nosu. Manjše krvavitve lahko povzročijo vnetja zgornjih prebavil (ezofagitis, gastritis, duodenitis). Za izid najslabša, a k sreči redkejša možnost je krvavitev iz varic požiralnika. Kar 80 % bolnikov, ki umrejo zaradi krvavitve iz prebavil, je krvavelo iz varic. Gre za razširjene in zvijugane vene v požiralniku, ki nastanejo večinoma zaradi jetrne ciroze (podobne so varikoznim venam na golenih, vendar z njimi niso povezane). Bolniki s cirozo pa imajo ponavadi tudi motnje strjevanja krvi, zaradi česar je krvavitev še obilnejša.
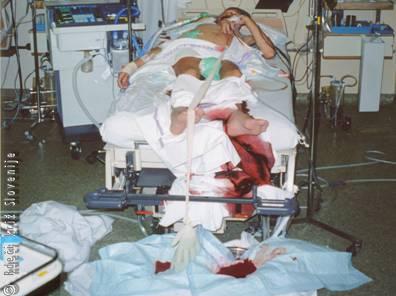
Slika 7
Bolnik s hemoragičnim šokom zaradi hude krvavitve iz varic požiralnika.
Primer 4
54-letni bolnik, kronični alkoholik, zadnje tri dni ni več hodil iz hiše. Večino dneva je prespal ali preležal v postelji, tudi alkohola ni več pil. Svojcem se je zdel oslabel in bled. Na dan sprejema v bolnišnico so ga videli bruhati temno rdečo kri. Ker se je to v preteklosti že dogajalo, so svojci poklicali reševalce šele po nekaj urah – ko se jim je zdelo, da čudno hrope in več ne odgovarja na vprašanja. Urgentna reševalna ekipa je našla bolnika brez znakov življenja. Začeli so z oživljanjem in po 20 minutah vzpostavili delovanje srca, bolnik pa je bil še naprej nezavesten in je potreboval umetno dihanje. Že med prevozom so mu hitro nadomeščali tekočino v obliki intravenske infuzije. Na intenzivni oddelek je bil sprejet v hipovolemičnem šoku, na videz izkrvavljen. Začeli so s transfuzijo krvi in opravili urgentno endoskopijo zgornjih prebavil. Ta je pokazala močno krvavitev iz varice, a se je ni dalo ustaviti. Zaradi napredovalega šoka, pričakovane možganske okvare po srčnem zastoju doma in zaradi motenega strjevanja krvi (ob jetrni cirozi) se za operacijo niso odločili, saj je bolnik ne bi preživel. Tudi poskus ustavljanja krvavitve z zdravili in z napihom posebnega balona v požiralniku ni bil uspešen. Bolnik je umrl.
Melene ni težko prepoznati: blato je mehko (mazavo) in črno kot katran (Slika 8). Večkrat pa se zgodi, da bolniki tega ne opazijo. Če je krvavitev počasna in traja več dni, se pokaže kot slabokrvnost. Bolnik postaja vse bolj utrujen, oslabel, zaspan in bled. Pojavlja se vrtoglavica (zlasti v stoječem položaju), srčni utip je hitrejši, v napredovali fazi pa se razvijejo znaki šoka (glej poglavje 11 – Šok).
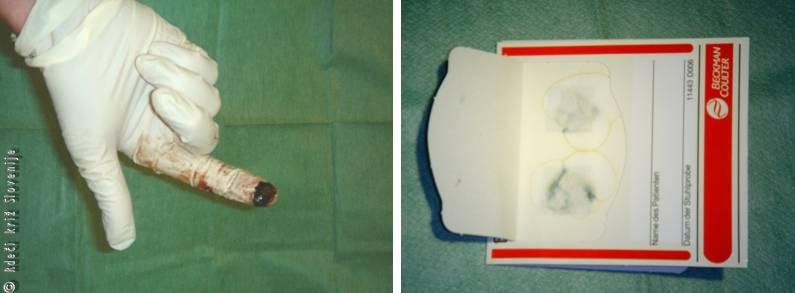
Slika 8
Melena:
A – črno blato na rokavici po pregledu danke,
B – hitri test za prisotnost krvi v blatu je pozitiven (modro obarvanje).
Vzrok za hemohezijo je največkrat krvavitev iz spodnjega dela prebavne poti. Pogost in nenevaren vzrok so razširjeni venski vozliči v področju danke – hemoroidi. Krvavitev iz njih je povezana s težavnim izločanjem trdega blata ob zaprtju. Lahko gre tudi za razjedo ali vnetje spodnjih prebavil. Ker je lahko v ozadju tudi rakava bolezen, je zdravniški pregled potreben, ni pa ponavadi urgenten. Urgenten je pregled v primeru, če je hemoheziji pridružena huda bolečina ali znaki peritonitisa (glej zgoraj). Izjemoma lahko hemohezijo povzroči tudi krvavitev iz zgornjih prebavil (npr. požiralnik, želodec, dvanajstnik), kadar je tako močna, da pospeši prehod črevesne vsebine. Bolnik izloča velike količine blata, pomešanega z obilo sveže krvi. Ob tem je oslabel, vrtoglav, bled. Lahko so prisotni tudi znaki šoka. Nujna je takojšnja zdravniška pomoč.
Prva pomoč
Potreben je pregled pri zdravniku. Stopnja nujnosti je odvisna od prizadetosti bolnika (vitalni znaki, znaki šoka), od hitrosti slabšanja stanja (so to minute, ure ali dnevi) in od mesta krvavitve (zgornja ali spodnja prebavila). Večina krvavitev iz spodnjih prebavil se ustavi sama in akutno ne ogroža življenja. Krvavitve iz zgornjih prebavil so nevarnejše in bolnik lahko – enako kot pri zunanji poškodbi – v kratkem izkrvavi. Pogosto je potrebna takojšnja gastroskopija (pregled z optičnim inštrumentom v obliki upogljive cevi, ki jo uvedemo skozi usta v želodec). Ob pregledu lahko krvavitev ustavimo v več kot 90 % primerov.
Pomembno je, da zdravniku povemo za morebitne motnje strjevanja krvi (jetrna ciroza, jemanje zdravil, ki zavirajo strjevanje – npr. Marivarin®).
Otečen, topel ali hladen ud
Vzroki za oteklino, bolečino, spremembo temperature udov ali barve kože so številni in raznovrstni. Kadar se simptomi pojavijo na novo in na hitro, so najpogostejši vzroki: poškodba, okužba kože ali podkožja, bolezni sklepov in obsklepnih tkiv, bolezni žil, srca in ledvic. V tem poglavju se bomo omejili na dve žilni bolezni, ki sta urgentno stanje: embolija arterije in tromboza globoke vene.
Embolija periferne arterije
Pomeni zamašitev žile, ki v ud dovaja kri. Povzroči jo krvni strdek, ki ne nastane na mestu zamašitve. Največkrat izvira iz srca. Tok krvi ga nosi s seboj v vedno manjše žile, dokler se nekje ne zagozdi. Tkiva, ki jih s krvjo oskrbuje zamašena žila, ostanejo brez obtoka – ud pod mestom zamašitve pobledi in postane hladen. Bolnik v tem področju čuti mravljinčenje in močno bolečino, pogosto slabše zaznava dotik prizadetega področja. Na udu pod zaporo ne moremo otipati pulza.
Prva pomoč
Gre za nujno stanje, ki ga zdravimo z urgentno operacijo – odstranitvijo strdka. Poskrbimo za prevoz v zdravstveno ustanovo. Bolnik naj ne je in ne pije. Bolečino včasih omilimo, če je prizadeti ud v nižjem položaju od telesa (visi navzdol).
Kadar se opisani simptomi ne pojavijo nenadoma, ampak bolnik že dalj časa po malem zaznava bolečine, posebno ob telesni dejavnosti prizadetega uda, gre bolj verjetno za napredovalo aterosklerozo. To je bolezen žilne stene, ki nastaja počasi in postopno oži prizadeto arterijo. Zdravljenje tega stanja je drugačno in običajno ne zahteva tako hitrega ukrepanja kot pri emboliji.
Globoka venska tromboza
Pomeni zamašitev žile, ki kri iz uda vrača proti srcu. Povzroči jo krvni strdek, ki nastane na mestu zamašitve. Kri v prizadeti ud torej lahko doteka, odtok pa je moten. Ud zato oteče in rahlo pomodri. Na dotik je topel, mišice pa so na stisk boleče. Bolečino včasih omilimo, če je ud nekoliko dvignjen nad raven telesa.
Ker se pri venah premer žile v smeri toka krvi veča, obstaja nevarnost, da se krvni strdek odtrga in ga kri odnese s seboj. Običajno potuje s krvjo skozi desni del srca in se potem zagozdi v pljučnem žilju (v eni od pljučnih arterij). To stanje imenujemo pljučna embolija. Značilni simptomi so nenaden občutek pomanjkanja zraka, hitro dihanje, lahko tudi tiščoča bolečina v prsih. Če se je zamašila velika žila, bo bolnik prizadet, prestrašen, lahko tudi za kakšno minuto izgubi zavest (sinkopa). Prisotni so lahko tudi ostali znaki šoka (glej poglavje 11 – Šok).
Globoka venska tromboza je pogostejša v dneh po velikih operacijah ali poškodbah, pri nepomičnih bolnikih (npr. zaradi mavca), pri bolnikih z rakom, pri debelih, pri ženskah, ki uporabljajo kontracepcijske tablete, pri nosečnicah, po večurnem negibnem sedenju (npr. v letalu), pri hudi dehidraciji (npr. ob hiperglikemiji). Nagnjenost je lahko tudi prirojena.
Primer 5
67-letna bolnica je prišla k splošnemu zdravniku, ker je opazila, da ji je čez noč otekla desna noga. Stegenske in golenske mišice so bile na dotik boleče. Težav z dihanjem ni imela. Splošni zdravnik je posumil na trombozo globokih ven in je bolnico leže, z reševalnim vozilom napotil na internistično prvo pomoč. Tam so s pomočjo EKG in laboratorijskih preiskav krvi sum podkrepili, diagnoza pa je bila dokazana s pomočjo ultrazvočnega pregleda žil. Bolnica je bila zdravljena z zdravili, ki zavirajo strjevanje krvi. Zaradi možnosti nastanka pljučne embolije je bila pod nadzorom. Ker je bila pred leti operirana zaradi raka dojke, so opravili še dodatne preiskave za izključitev ponovitve rakave bolezni.
Prva pomoč
Poskrbimo za prevoz k zdravniku. Kadar posumimo na globoko vensko trombozo, naj bolnik od takrat naprej ne vstaja. Tudi do avtomobila ne sme peš. Mišična dejavnost (ali masiranje) prizadetega uda lahko povzroči odtrganje strdka in pljučno embolijo, ki je smrtno nevarna.
POZOR! V primeru simptomov pljučne embolije takoj pokličimo nujno medicinsko pomoč. Med čakanjem bolnika nenehno opazujmo, saj se lahko stanje v hipu poslabša - razvije se lahko obstrukcijski šok in zastoj srca (glej poglavje 6).
Pregretje (hipertermija)
Ločimo dve vrsti povečanja telesne temperature nad normalno: vročino (s tujko febrilnost ali pireksija) ter pregretje (hipertermija). Razlika je v delovanju možganskega centra za nadzor temperature. Predstavljamo si lahko, da je v tem centru »termostat«, podoben tistemu, ki ga imamo doma za ogrevanje. Vročina se razvije če neka bolezen (najpogosteje okužba) dvigne nastavljeno vrednost na termostatu. Možgani poskrbijo, da se telo ogreje: dobimo občutek, da nas zebe, roke in noge pa postanejo hladne, da telo odda čim manj toplote, mišice z drgetom segrevajo telo. Pri pregretju pa ostane termostat nastavljen na običajno telesno temperaturo. Telo se segreje zaradi notranjih ali zunanjih vzrokov – velika mišična aktivnost ali zelo vroče okolje (pogosto kombinacija obojega). Možgani sicer poskušajo telo ohladiti: npr. s potenjem, močnejšo prekrvitvijo kože, da telo odda čim več toplote. Kadar ti mehanizmi niso dovolj uspešni, začne temperatura naraščati.
Pojavne oblike hipertermije
Začetni simptomi so občutek izčrpanosti in krči skupin velikih mišic. Vzroki so v pomanjkanju vode v telesu (dehidraciji) kot tudi v pomanjkanju soli, ki se izgubi z znojenjem. Ogroženi so telesno zelo dejavni ljudje v vročem podnebju ali delovnem okolju.
Vročinska sinkopa je kratkotrajna, prehodna izguba zavesti pregretega bolnika zaradi prehodnega padca krvnega tlaka (hipotenzije). Ta ponavadi nastane zaradi kombinacije več dejavnikov:
· dehidracije;
· vazodilatacije (razširjenja žil zaradi boljšega oddajanja toplote);
· ortostatičnih pojavov (padec tlaka v možganskih arterijah v stoječem položaju);
· slabših avtonomnih refleksov pri starostnikih in nekaterih bolnikih (žile se na padec tlaka ne odzovejo z dovolj učinkovitim skrčenjem);
· učinkov zdravil (predvsem zdravila za zniževanje tlaka).
Vročinska izčrpanost nastane ob stopnjevanju dehidracije in/ali izgube soli pri pregretem bolniku. Razvije se lahko tudi ob izoliranem pomanjkanju soli (npr. kadar prizadeti ob telesni dejavnosti pije zadostne količine navadne vode). Splošni oslabelosti in glavobolu se pridruži slabost in bruhanje, razsodnost bolnika lahko postane omejena. Značilno je, da termoregulacijski mehanizmi telesa še delujejo in da telesna temperatura običajno ne preseže 40 °C.
Vročinska kap je življenje ogrožajoče stanje z visoko smrtnostjo. Nastopi ob stopnjevanju vročinske izčrpanosti, ko termoregulacijski mehanizmi odpovedo. Prizadeti se zato ponavadi ne poti več, telesna temperatura običajno preseže 40,5 °C. Prisotni so lahko tresavica, krči, neobičajni, nehotni gibi, motnje ravnotežja. Značilne so tudi motnje zavesti, ki segajo od zmedenosti, halucinacij, stanja, ko prizadeti reagira le na glasno klicanje ali le na bolečinski dražljaj, pa do globoke nezavesti (kome), ko postane povsem neodziven. Takrat zaradi visoke telesne temperature začnejo odpovedovati organi in bolnik umre. Vročinska kap se najpogosteje razvije pri sicer telesno ali duševno prizadetih ljudeh, starostnikih, alkoholikih. Običajno gre za daljšo izpostavljenost visokim temperaturam okolice in ni nujno povezana s telesno dejavnostjo.
Prva pomoč
V vseh primerih poskušamo preprečiti nadaljnje segrevanje bolnika (premestitev v senčen, zračen, hladen prostor). V primeru vročinske kapi je nujna čimprejšnja zdravniška pomoč. Med čakanjem poskušajmo bolnika čim hitreje ohladiti na temperaturo 38–39 °C. To najučinkoviteje naredimo z izhlapevanjem vode. Prizadetega slečemo, močimo ga z mlačno vodo in vanj usmerimo ventilator. Na mesta velikih žil (dimlje, pazduhe, vrat) lahko namestimo hladne obkladke (Slika 9). Druga možnost je potopitev v kad s hladno vodo. Ko telesna temperatura pade pod 39 °C, moramo s tako agresivnimi ukrepi hlajenja prenehati.
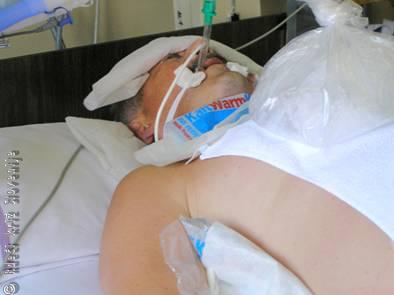
Slika 9
Agresivno hlajenje bolnika v bolnišnici – hladni obkladki okrog glave, vratu in pod pazduhama.
POZOR! Glede na okoliščine moramo pomisliti na možnost zlorabe rekreacijskih drog (posebno ecstasy) (glej poglavje 13).
Pri manj hudih oblikah hipertermije je telo samo sposobno znižati temperaturo. Pomagamo mu s premestitvijo v hladen prostor in z rehidracijo s hladnimi pijačami. Poleg vode nadomeščajmo tudi soli! Uporabimo lahko prašek za pripravo rehidracijske raztopine (npr. Nelit®) ali pa litru vode dodamo 8 čajnih žličk sladkorja, eno čajno žličko kuhinjske soli (natrij in klor) in sok dveh grenivk ali pomaranč (kalij).
POZOR! Bolniku z motnjo zavesti grozi zadušitev s hrano ali pijačo zato mu nikoli ne dajajmo ničesar v usta. Potrebna je zdravniška pomoč v obliki infuzije.
Literatura
1. Kocijančič A, Mrevlje F, Štajer D, eds. Interna medicina. Ljubljana: Littera picta; 2005.
2. Kocijančič A, ed. Klinična preiskava. Ljubljana: Littera picta; 2000.
3. Koselj M, Medvešček M, Mrevlje F, eds. Sladkorna bolezen tipa 2 – priročnik za zdravnike. Ljubljana: samozaložba; 1999.
4. Smrkolj V, ed. Kirurgija. Ljubljana: Sledi; 1995.
5. Tintinalli JE, Kelen GD, Stapczynski JS, eds. Emergency Medicine: A Comprehensive Study Guide. New York: McGraw-Hill; 2003.
6. Rose BD, ed. UpToDate. Wellesley, MA; 2004 (www.uptodate.com).