Uvod
Po telesu odraslega človeka kroži 5 litrov krvi, ki je sestavljena iz krvnih celic (45 %) in plazme (55 %). V kaplji krvi je 5 milijonov rdečih krvnih celic (eritrocitov), 8000 belih krvnih celic (levkocitov), 250.000 krvnih ploščic (trombocitov) in plazma, ki jo v 95 % sestavlja voda in v 5 % raztopljene snovi. Glavne tri naloge krvi so prenos snovi, obramba organizma in porazdelitev toplote po telesu.
Rdeče krvne celice (eritrociti) so najštevilčnejše celice v krvi. Nastajajo v kostnem mozgu s hitrostjo 9 milijard na uro. Njihova življenjska doba je 4 mesece. Eritrociti nimajo jedra, vsebujejo pa hemoglobin, ki veže nase kisik in ga iz pljuč prenaša k telesnim celicam, ki ga porabijo za celično dihanje.
Bele krvne celice (levkociti) so gibljiva obrambna sila, ki se iz žil prerine tudi v okolna tkiva in nas varuje pred kužnimi klicami (bakterijami, virusimi in glivami) in telesnimi celicami, ki se začnejo obnašati nenormalno in se brez nadzora množijo (rakaste celice).
Krvne ploščice so drobci celic, ki so življenjsko pomembni pri nastajanju krvnega strdka, ki ustavi manjšo krvavitev, mašijo pa tudi razpoke v poškodovanih krvnih žilah.
Hranila se iz črevesa vsrkajo v krvni obtok (plazmo), po katerem pripotujejo do vseh celic. V plazmi so tudi hormoni, ki jih izločajo žleze z notranjim izločanjem (endokrine žleze) in v tarčnih celicah sprožijo spremembe delovanja telesa. Vse telesne celice izdelujejo tudi odvečni ogljikov dioksid, ki ga kri odnaša v pljuča, od koder ga izdihamo v zrak. Kri odnaša tudi druge pomembne razpadne produkte. Sečnina, ki nastaja v jetrih, se v ledvicah iz krvi izloči v seču. Kri porazdeljuje toploto, ki nastaja v vseh tkivih, zlasti jetrih in mišicah, in omogoča, da so vsi deli telesa stalno topli (vzdržuje stalno telesno temperaturo okrog 37 °C).
Obtočila ali srčno-žilni sistem sestavljajo srce in mreža krvnih žil: arterije, vene in kapilare. Po mreži krvnih žil v telesu, ki meri več kot 150.000 kilometrov, se kri krožno pomika naokrog od srca do telesnih tkiv in organov ter spet nazaj v srce.
Arterije (odvodnice) odvajajo svetlo, rdečo kri, bogato s kisikom od srca in se delijo v vedno manjše žile. Vene (dovodnice), ki dovajajo temno rdečo kri z malo kisika proti srcu, se združujejo v vedno večje vene. Povezave med arterijami in venami so najmanjše krvne žile – kapilare (lasnice).
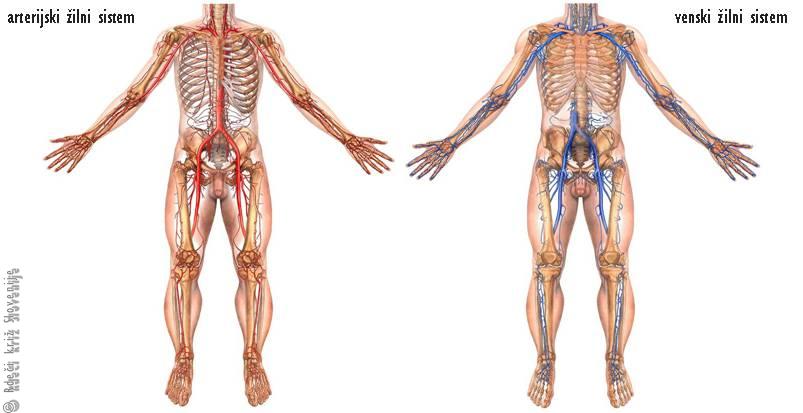
Slika 1
Arterijski (A) in venski (B)žilni sistem.
Krvavitev
Krvavitev (hemoragija) je izguba krvi iz obtočil. Obsežnost in s tem nevarnost krvavitve določata hitrost iztekanja krvi in količina izgubljene krvi, kar pa je odvisno od števila, tipa in mesta poškodovanih žil. Obsežno krvavitev lahko definiramo kot:
· izguba celotne prostornine krvi v 24 urah;
· izguba 50 % prostornine krvi v treh urah;
· krvavitev več kot 150 ml/kg telesne teže;
· krvavitev več kot 1,5 ml/kg telesne teže/minuto več kot 20 minut.
Količina krvi, ki jo človek lahko izgubi, ne da bi bilo ogroženo življenje, je v raznih primerih in okoliščinah različna. Zdrava, mlada oseba lahko izgubi 2–3 l krvi. Pri slabokrvnih, izčrpanih in bolnih pa je lahko usodna že izguba enega litra krvi. Otroci imajo večjo prostornino krvi glede na kilogram telesne teže (70–80 ml/kg) v primerjavi z odraslimi, toda celotni volumen je majhen, zato je že manjša izguba krvi zelo pomembna. Otroški srčno-žilni sistem se dobro prilagodi na začetno izgubo, nizek krvni tlak pa se pojavi nenadno in pozno. V primeru nepovratnega šoka pri zmanjšani prostornini cirkulirajoče krvi pa hitro nastopi smrt.

Slika 2
Obsežna krvavitev je bila, kljub hitremu nudenju prve pomoči, za poškodovanca usodna.
Razdelitev krvavitev
Krvavitev lahko razdelimo glede na vzrok krvavitve (poškodbene in bolezenske), glede na izvor (arterijske, venske, kapilarne in mešane) in glede na umestitev (zunanje in notranje).
Glede na vzrok krvavitve ločimo:
· poškodbene krvavitve, za katere je značilno, da so žile vedno poškodovane (popolnoma ali delno pretrgane, raztrgane, prerezane) zaradi poškodbe (ureznine, usekanine, raztrganine, udarnine, zlomov kosti);
· bolezenske krvavitve; lahko so posledica bolezni krvi (hemofilija), bolezenskih procesov v bližini žil (vraščanje tumorjev, vnetni procesi) ali bolezenskih procesov v žilni steni (anevrizme).
Glede na izvor krvavitve ločimo:
· arterijske krvavitve,
· venske krvavitve,
· kapilarne krvavitve.
Arterijske krvavitve; so posledica poškodbe ali prekinitve žilne stene arterije. Kri izteka iz žile v močnem curku, sunkovito in običajno v ritmu utripanja srca. Je svetlordeče barve. Količina izgubljene krvi je približno šestkrat večja kot pri krvavitvi iz arteriji pripadajoče vene. Ločimo popolno poškodbo in delno poškodbo arterijske stene. Pri prvi se mišična stena poškodovane žile spontano skrči in s tem zmanjša premer žile ter pripomore k ustavitvi krvavitve. Pri drugi pa spontano skrčenje mišične stene arterije povzroči ravno nasproten učinek. Odprtina v delno prekinjeni steni arterije se namreč tako še poveča in ne pripomore k ustavitvi krvavitve. Ob žilni steni pa se sproščajo snovi, ki preprečujejo nastanek krvnega strdka (fibrinoliza). Z arterijskimi krvavitvami se bomo najpogosteje srečali pri globokih ureznih ranah v področju zapestja in podlakti, ranami na obrazu in vratu, redkeje v dimljah.
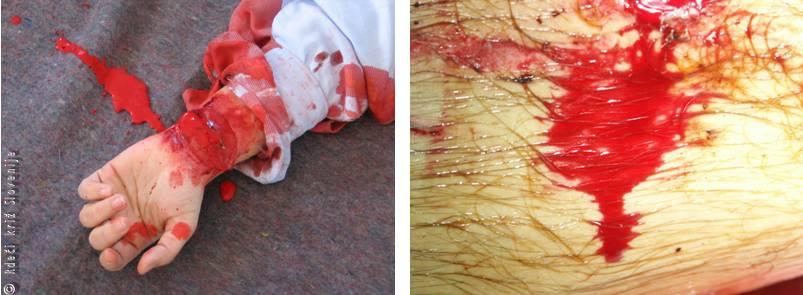
Slika 3
Arterijska krvavitev.
 Arterijska krvavitev
Arterijska krvavitev
 Arterijska krvavitev
Arterijska krvavitev
Venske krvavitve; so posledica poškodbe ven. V primerjavi s krvavitvijo iz arterije, kri pri venski krvavitvi izteka počasneje in enakomerno, ker je tlak krvi v venah mnogo manjši kot v arterijah. Ker je kisika v venski krvi manj, je temnordeče oz. vijolične barve. Venska krvavitev navadno spremlja povrhnje rane na roki in podlakti ter glavi, kjer so pod tanko kožo tudi vene večjega premera.
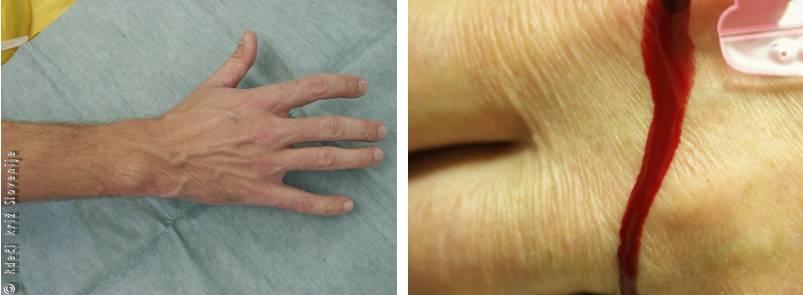
Slika 4
Na podlakti in roki so kožne vene tik pod tanko kožo, zato že plitva urezna rana lahko povzroči večjo vensko krvavitev. Če sega rana v globino, so prerezane tudi kite in arterije.
Kapilarne krvavitve; prisotne so pri vsaki rani. Zanje je značilno mezenje krvi iz rane. Čeprav lahko kri iz rane sprva teče hitro, je izguba krvi pri kapilarnih krvavitvah majhna. Kadar top udarec poškoduje podkožne kapilare, kri pri tem izteka v okolna tkiva, kar je vidno kot modrica.
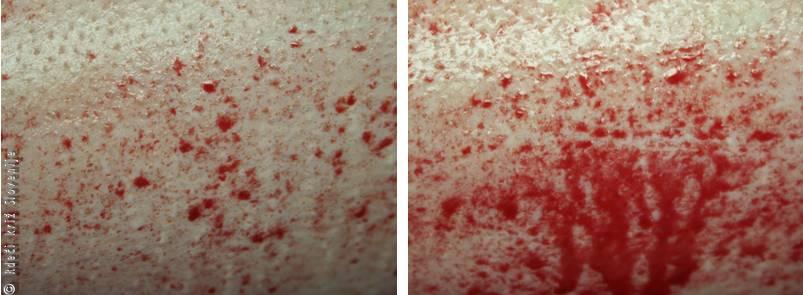
Slika 5
Kadar se odrgnemo ali oprasnemo po trdem ali robatem predmetu, nastanejo površinske rane, ki jih spremlja kapilarna krvavitev.
Pri ranah je krvavitev pogosto mešana zaradi prekinitve posameznih ven in arterij. To krvavitev prepoznamo po svetlo in temnordeči barvi krvi, ki izteka iz prerezanih žil na robovih rane.
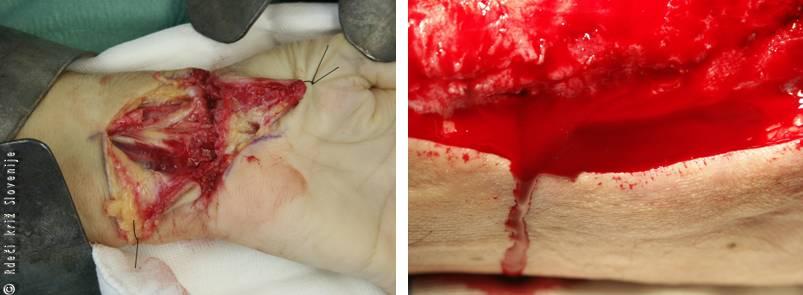
Slika 6
Pri globljih ranah so pogosto prerezane vene in arterije različnega premera, zato iz roba rane teče arterijska in venska kri, ki je različne barve (mešana krvavitev).
Pri praskah in odrgninah prevladujejo kapilarne krvavitve, ki se praviloma same zaustavijo. Pri urezninah, usekaninah, zmečkaninah in raztrganinah pa so krvavitve venske, arterijske ali mešane. Zunanje krvavitve takoj prepoznamo, zato lahko takoj ukrepamo.
Primer 1
56-letni moški je sekal drva. Zaradi utrujenosti in nepazljivosti se je vsekal po hrbtišču zapestja leve roke. Doma so mu namestili obvezo iz ostankov obvezilnega materiala več let stare torbice za prvo pomoč, ki jo je našel v avtomobilu. Preveza je hitro prekrvavela in poškodovanec si sam ni mogel zaustaviti krvavitve. Odpeljali so ga v najbližji zdravstveni dom, kjer so mu krvavutev zaustavili z žilnimi prijemalkami (prijemalka po Peanu) in dodatno namestili kompresijki povoj.
Ob sprejemu v bolnišnico je bil bolnik bled in nemiren, imel je znižan krvni tlak (90/60 mmHg). Takoj so pričeli z nadomeščanjem tekočin in ga premestili v operacijsko dvorano, kjer so ugotovili, da ima prekinjene večje povrhnje vene, kite iztegovalke za palec in kazalec, prekinjeno kožno vejo (radialnega) živca in arterijo v področju anatomske tobačnice in poškodovan zapestni sklep. Vse prekinjene strukture smo zašili in bolnika tretji dan odpustili v domačo oskrbo. Za zaustavitev krvavitve s prijemalko po Peanu se le izjemomoma odloči le strokovno usposobljena oseba v primeru, da s kompresijko obvezo in drugimi načini ne bi mogli zagotoviti varnega prevoza.
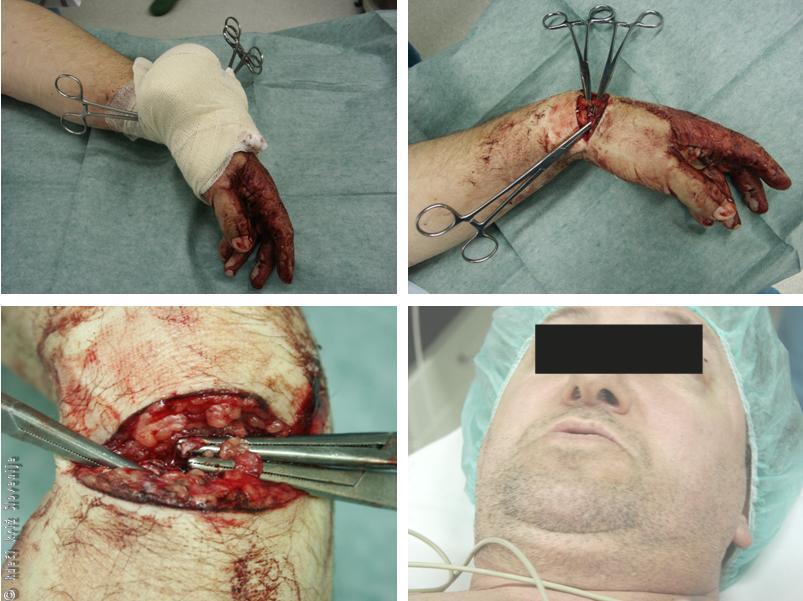
Slika 7
Pri poškodovancu krvavitve niso uspeli ustaviti s kompresijsko obvezo, zato je zdravnik uporabil prijemalko po Peanu. Bolnik je bil zaradi večje izgube krvi bled in nemiren.
Glede na lokalizacijo ločimo:
· zunanje krvavitve,
· notranje krvavitve.
Zunanje krvavitve; so vedno vidne. Kri izteka iz telesa ali iz telesnih odprtin navzven (usta, nos, nožnica, danka, mehur).
Po pojavu krvavitve opazimo reakcijske mehanizme telesa, ki prispevajo k zaustavitvi krvavitve:
· Mišična stena poškodovane žile se skrči in s tem zmanjša premer žile.
· Na ranjenih robovih žile se sproščajo snovi, ki vodijo v nastanek krvnega strdka. Krvne ploščice se zberejo pri rani in se sprimejo med seboj tako, da naredijo čep.
· V plazmi je raztopljena snov fibrinogen (predstopnja fibrina, glikoprotein iz treh parov kovalentno povezanih polipeptidnih verig). Iz plazme, poškodovanih celic in sprijetih krvnih ploščic se sprostijo snovi (koagulacijski faktorji), ki fibrinogen spreminjajo v lasasta fibrinska vlakna, ki lovijo celice in oblikujejo strdek goste krvi, ki se na zunanji površini posuši, da nastane krasta.
Pri hudih krvavitvah, delno prekinjeni žili ali nekaterih krvnih boleznih (pomanjkanje faktorjev strjevanja (hemofilija), redno jemanje zdravil proti strjevanju krvi, bolezni jeter ipd.) naravni mehanizmi ne zadostujejo, zato je pravočasno in pravilno ukrepanje ključnega pomoena za poškodovanca.
Primer 2
20-letnega fanta in 27-letno dekle so pripeljali v urgentno službo. Povedali so, da sta se doma sprla, ker fant svoji sestri ni ustregel in jo peljal po nakupih v tujino. Ko je v naslonjaču gledal televizijo, se mu je dekle približalo za hrbtom in mu zadejalo več ureznih ran po vratu in obrazu, ter vbodno rano v predel desne strani trebuha. Ko je uvidela resnost poškodb, se je še sama porezala po obeh zapestjih. Fantu so prvo pomoč najprej nudili sosedje, ki so na rano pritiskali preko čistega prelikanega robca in takoj obvestili center nujne medicinske pomoči. Iz ran je krvavel brizgajoče arterijsko in kmalu postal bled, poten, nemiren in zmeden. Imel je slabo tipen utrip arterije na zapestju. Reševalci in zdravnik so hitro prišli in s prijemalko prijeli in zaprli krvaveče žile na obrazu. Nastavili so infuzijo in fanta nemudoma odpeljali v urgentno službo. Hkrati so sosedje skušali umiriti tudi dekle, ki je bilo sprva zelo agresivno, ob pogledu na razdejanje in ogroženo stanje brata pa je postalo tiho, nepogovorljivo. Sosedje so ji pravilno namestili kompresijski povoj na obe krvaveči rani v zapestju in roki imobilizirali z ruto nad višino srca.
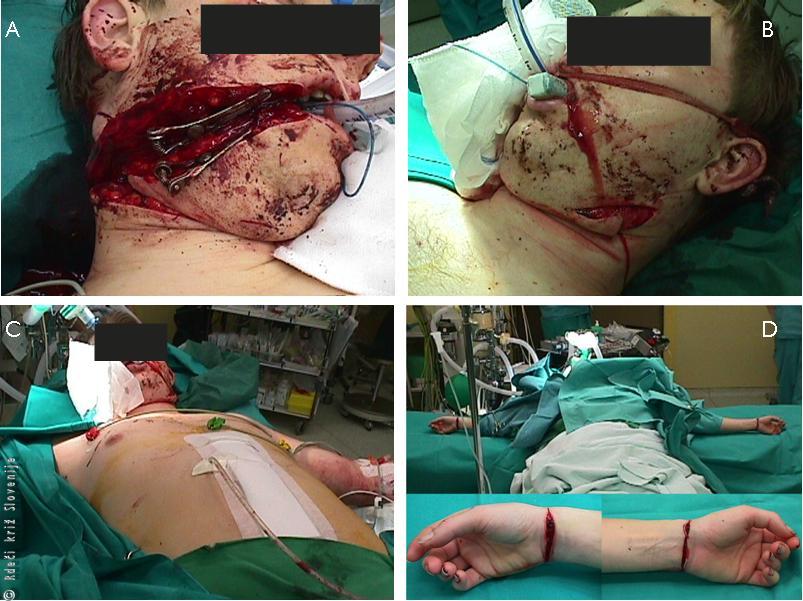
Slika 8
A, B – Vreznine z nožem po obeh straneh obraza.
C – Oskrbljena rana na trebuhu.
D – Po oskrbi izkrvavljenega poškodovanca je bilo potrebno oskrbeti vrezne rane na obeh rokah dekleta.
V prostor za oživljanje je fant prišel z močno znižanim krvnim tlakom (70/40 mmHg). Pričeli so s hitrim nadomeščanjem izgubljene krvi preko perifernih venskih poti s kristaloidi in koloidi v razmerju 3 : 1 in s krvnimi pripravki. Bolnika je bilo potrebno premestiti v operacijsko dvorano in zašiti prekinjene veje obraznega živca, podvezati manjše in zašiti večjo arterijo na obrazu, zašiti rane na obrazu in vratu. Hkrati so abdominalni kirurgi iz trebušne votline odstranili približno 750 ml krvi in zašili jetra ter izključili druge poškodbe organov v trebušni votlini. Nato je bilo potrebno oskrbeti še obe urezni rani na roki pri dekletu. Prerezala si je kožo, povrhnje ležeče kožne vene in kito upogibalko zapestja na palčevi strani.
Notranje krvavitve; so skrite krvavitve v telesne votline, telesne organe ali tkivo ob poškodovani žili. Lahko so posledica bolezenskih procesov na organih, največkrat so posledica topih poškodb pri avtomobilskih nesrečah, vbodnih ran ali zlomov kosti. Najpogostejše notranje krvavitve pri poškodbah so iz žil, vranice, aorte, možganov in iz zlomljenih kosti. Na zunaj je najpogosteje vidna le modrica, krvavitev v notranjosti pa je lahko tako obsežna, da se razvije šok in poškodovanec umre, če krvavitve ne prepoznamo in ne pokličemo ustrezne pomoči.
Poleg izgube krvi lahko pri notranjih krvavitvah bolnika ogroža tudi v tkivo izlita kri, ki povzroča utesnitev organov. Pri krvavitvi v lobanji lahko hematom pritiska na možganovino. Krvavitev v osrčnik lahko povzroči motnje v delovanju srca in srčni zastoj (asistolijo) (glej poglavje 16, poglavje 21).
Prepoznavanje notranjih krvavitev je oteženo. Resnost krvavitve ocenimo glede na število in izraženost simptomov in znakov, ki se pojavijo pri krvavitvah in so odvisni od mesta krvavitve, hitrosti in količine izgubljene krvi, splošnega poškodovančevega zdravstvenega stanja in drugih dejavnikov. So posledica različnih obrambnih mehanizmov organizma (aktivacija simpatičnega živčnega sistema – sproščanja kateholaminov) in nezadostne preskrbe tkiv s kisikom in nezadostnega krvnega tlaka.
Pri normalnem sistolnem krvnem tlaku 120 mmHg lahko tipljemo utrip žile (pulz), kjer poteka arterija blizu površine telesa. Pulz arterije na zapestju lahko tipljemo, če je sistolni tlak višji od 80 mmHg. Pulz stegenske arterije lahko tipljemo pri tlaku, višjem od 70 mmHg, pulz vratnih arterij pa tipljemo že pri tlaku, ki je višji od 60 mmHg.
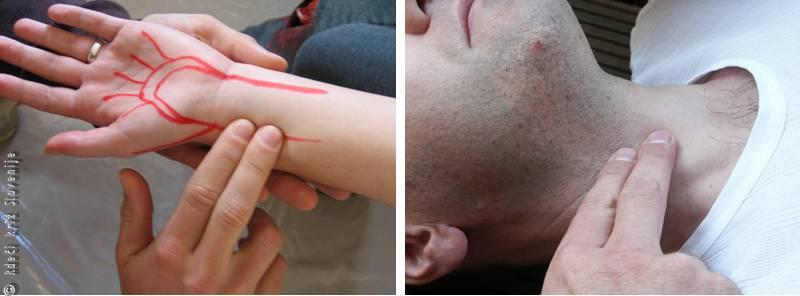
Slika 9
Najpogostejše mesto tipanja utripa žile (arterije).
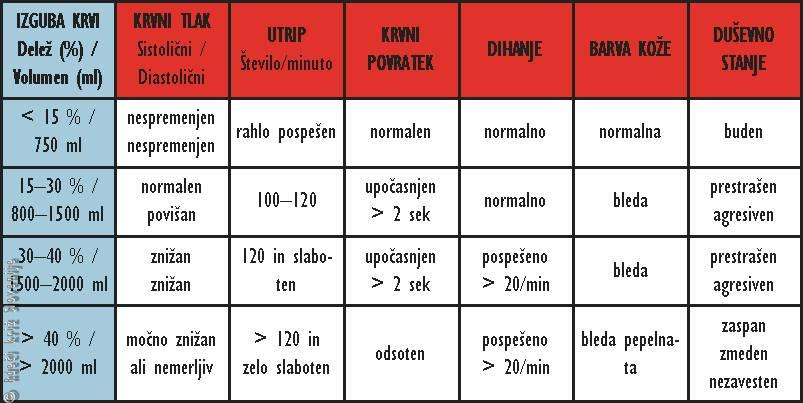
Tabela 2
Simptomi in znaki izgube krvi pri 70 kg težkem poškodovancu.
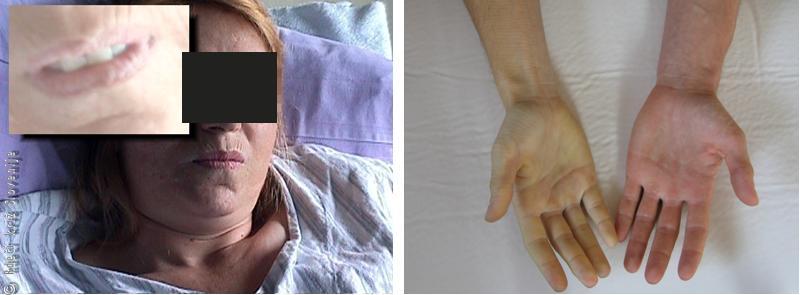
Slika 10
Znaki hude krvavitve, ki jih najprej opazimo, so zlasti bleda barva kože in vidnih sluznic.
Poškodbe velikih žil v prsnem košu
Poškodbe velikih žil v prsnem košu nastanejo zaradi topih ali penetrantnih poškodb prsnega koša. V ZDA so najpogostejše penetrantne poškodbe zaradi strelov in vbodov, pri nas pa je pojavnost poškodb velikih žil zaradi strelov in vbodov na srečo veliko manjša. Pač pa poznamo poškodbe velikih žil zaradi topih udarcev, največkrat zaradi prometnih nesreč ali padcev z višine. Poškodbe aorte so postale pogostejše v drugi polovici 20. stoletja, ko se je zaradi vse bolj množične uporabe osebnih prevoznih sredstev povečalo število prometnih nesreč.
Pretrganje (travmatska ruptura) aorte povzroči takojšnjo smrt v 75–90 % primerov, le 8 % poškodovancev preživi več kot 4 ure. Glede na kirurška opazovanja se skoraj vse rupture aorte nahajajo v višini zoženja (istmusa) aorte (48–80 %)(Slika 11a), manj pogosto se pretrgata navzgor potekajoči (ascendentni) ali navzdol potekajoči (descendentni) del aorte.
Klinična slika poškodovanca s pretrganjem aorte je zelo raznolika. Lahko se kaže s težkim dihanjem (dispneja), izlivom krvi v prsno votlino (hematotoraks), hemodinamskim šokom, srčnim šumom, bolečino v križu, razliko v arterijskem tlaku med zgornjimi in spodnjimi udi. V 50 % primerov pa sploh ni kliničnih znakov za poškodbo aorte. Zato je pomembno, da na pretrganje aorte pomislimo, če poznamo mehanizem poškodbe (prometne nesreče pri hitrostih > 50 km/h, padci z višine > 3 m, eksplozije ipd.).
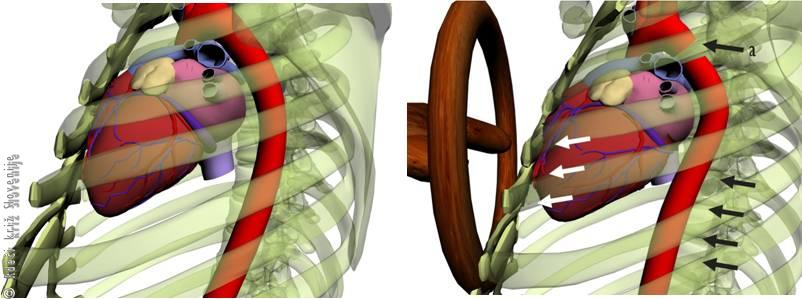
Slika 11
Aorta se lahko pretrga že pri hitrosti 40 km/uro in manj, če ne uporabljamo varnostnega pasu, pri pravilno nameščenem varnostnem pasu okoli 70 km/uro in pri uporabi varnostne blazine pri hitrosti okoli 90 km/uro.
Pretrganja aorte ne moremo dokazati zgolj s kliničnim pregledom, ampak je potrebna dodatna slikovna diagnostika v tehnično dobro opremljeni bolnišnici.
Pri tem uporabljamo računalniško tomografsko (CT) slikanje, CT angiografijo (z žilnim kontrastnim sredstvom), aortografijo, magnetno resonančno slikanje, RTG slikanje pljuč in srca, ultrazvočni pregled skozi požiralnik in sapnik.
Po slikovni obdelavi poškodovanca je odločitev za operacijo jasna. Pri rupturi je potrebna zamenjava aortnega loka z umetnim, všitje vseh vej aorte v umetni del ter kontrola hemostaze. Največkrat se za perfuzijo spodnjega dela telesa po pretisnjenju aorte uporabi delni levi žilni obvod (bypass), ki zmanjša nastanek okvar hrbtenjače in ishemije spodnjega dela telesa.
Primer 3
43-letni moški je bil pripeljan na urgenco po hudi prometni nesreči, v kateri je čelno trčil z nasproti vozečim vozilom. Bil je pripet z varnostnim pasom, njegovo vozilo je bilo opremljeno z varnostnimi blazinami. Na mestu nesreče je navajal bolečine v prsnem košu, vratu, stegnih in levi rami. Po začetni obravnavi in oskrbi so napravili CT prsnega koša, kjer je bila vidna izlita kri (hematom) v steni aorte tik pod odcepiščem leve podključnične arterije (a. subklavije sin.), ki se je raztezala 9 cm vzdolž aorte in merila v premeru 5 cm. Poškodovančevo hemodinamsko stanje je bilo stabilno, nevroloških izpadov ni imel, tožil je zaradi bolečine pri globokem dihanju.
Kirurg se je odločil za takojšnjo operacijo, ker ni bilo prisotnih večjih pridruženih telesnih poškodb in ker je bilo splošno stanje poškodovanca stabilno. Kirurg je takoj naročil pripravke krvi. Za pristop k poškodovanemu delu aorte je uporabil levo torakotomijo, za perfuzijo spodnjega dela telesa pa delni levi obvod (bypass) in zunajtelesni krvni obtok. Po identifikaciji poškodbe aorte je kirurg poškodovani del aorte izrezal in zamenjal z umetnim presadkom (graftom). Nato je napravil hemostazo, vstavil dren in zaprl prsni koš. Potek po operaciji je bil nezapleten. Poškodovanca so še isti dan odklopili od umetnega predihavanja (ekstubirali) in zbudili. Sprva je potreboval še infuzijo sredstva za zniževanje krvnega tlaka (Nitronal®). Po dveh dnevih je bil bolnik premeščen na navadni oddelek, kjer je nadaljeval z respiratorno in pričel z lokomotorno fizioterapijo. Dobil je zdravila proti bolečinam (analgetik) in proti strjevanju krvi (antitrombotično zdravljenje).
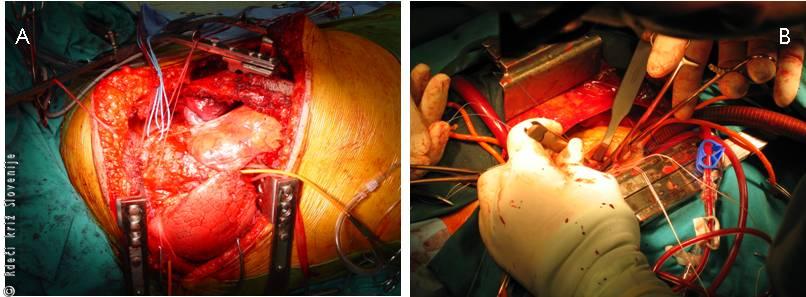
Slika 12
A – Operacija poškodovane aorte.
B – Izventelesni krvni obtok.
Pretrganje bolezensko spremenjenih velikih žil
Pretrganje velikih žil lahko hitro privede do obsežne notranje krvavitve in smrti bolnika. Trebušni del aorte največkrat poči zaradi lokalne razširitve dela aorte za več kot 50 % normalnega premera aorte – anevrizme. Najpogosteje nastane pri moških bele rase, ki so kadilci. Pojavnost anevrizme trebušne aorte je med 6 in 8 % pri moških, pojavnost pri ženskah pa je pod 1 %. Anevrizma trebušne aorte je posledica degenerativnega procesa v steni aorte, ter izgube elastina in kolagena v žilnih plasteh. Anevrizme se zato s časom širijo in lahko počijo. To je življenje ogrožajoč dogodek, ki zahteva čim prejšnjo kirurško oskrbo. Posledica anevrizme je lahko nejasna bolečina v trebuhu, v večini primerov pa je asimptomatska (brez kliničnih znakov). Če se žilna stena pretrga (poči), iztekanje krvi iz aorte v trebušno votlino privede do šoka in nenadno nastale bolečine v trebuhu.
Anevrizmo trebušne aorte lahko zaznamo pri kliničnem pregledu, največkrat pa jo najdemo pri ultrazvočnem pregledu trebuha. Če je premer anevrizme večji od 5,5 cm, ali se anevrizma širi in povzroča bolečine, je zaradi velikega tveganja potrebna kirurška oskrba. Pred operacijo je potrebno napraviti dodatne slikovne diagnostične preiskave: aortografija ali računalniška tomografija s kontrastnim sredstvom (Slika 13B).
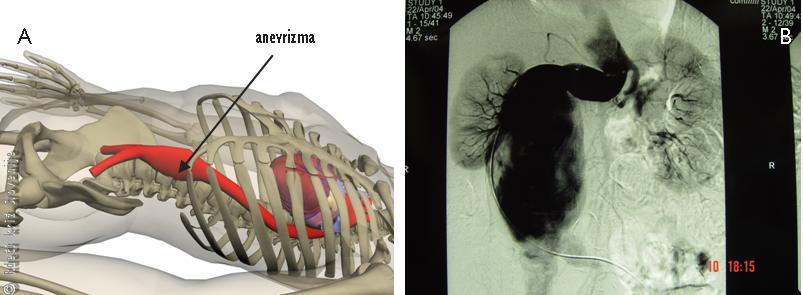
Slika 13
A – Shematski prikaz anevrizme abdominalne aorte.
B – Slikovna preiskava s kontrastnim sredstvom natančno prikaže mesto spremenjene aorte.
Namen kirurške oskrbe anevrizme trebušne aorte je premostiti oboleli del aorte z umetnim obvodom, ki ga je potrebno všiti v samo anevrizmo in jo tako izključiti iz krvnega obtoka (Slika 13A). Do aorte pristopimo na več načinov. Danes uporabljamo že minimalno invazivne pristope. Anevrizmo trebušne aorte je mogoče premostiti tudi s posebnimi žilnimi opornicami, ki jih vstavimo preko perifernega žilja. Dolgoročno preživetje bolnikov z operirano anevrizmo trebušne aorte je enako preživetju ostale populacije, kar dokazuje, da je kirurška oskrba anevrizme varen in učinkovit način zdravljenja te bolezni. Pri poškodbah in pretrganju bolezensko spremenjenih velikih žil le hitra prepoznava, usmerjena diagnostična obdelava ter hitra in tehnično brezhibna operacija reši bolnika.
Primer 4
62-letni moški je po večerji začutil hudo bolečino v trebuhu, ki se je širila navzad v križ. Postalo mu je slabo in po nekaj minutah je bil nezavesten. Domači so poklicali reševalce. Ti so bolnika pripeljali v bolnišnico, ga umetno predihavali in nastavili infuzijo tekočin in zdravil, ki povečajo moč kontrakcije srca. Tlak je bil 80/40 mmHg, merjen na desni roki, pulzi arterij v dimljah so bili komaj tipni. Pri kliničnem pregledu so izstopali povečan trebuh, bledica in pospešeno bitje srca. Napravljen je bil ultrazvok trebuha, ki je pokazal anevrizmo trebušne aorte in velik retroperitonealni hematom. Za natančen prikaz anatomskih razmer so odredili še računalniško tomografijo s kontrastnim sredstvom. Ugotovili so, da je anevrizma pod ledvičnimi arterijami. Bolnik je bil takoj operiran. Pretrgano anevrizmo trebušne aorte so z všitjem tubularnega umetnega obvoda izključili iz krvnega obtoka in tako preprečili krvavitev, ki bi brez kirurškega posega vodila v smrt. Četrti dan po operaciji se je bolnik dobro počutil, pričel je jesti in hoditi. Osmi dan je bil odpuščen v domačo oskrbo popolnoma samostojen, brez bolečin in brez nevroloških izpadov.
Prva pomoč pri zunanjih krvavitvah
· Na krvavečo rano pritisnemo s sterilnim povojem, čisto krpo, celo s kosom oblačila ali pa kar s prsti. Tak neposreden pritisk na rano je najbolj učinkovit način ustavljanja krvavitve, razen pri poškodbi očesa.
· Nato poškodovanca pomirimo in ga poležemo ali posedemo. Pogled na kri ali rano lahko pri poškodovancu povzroči neželene čustvene odzive. Prav tako se zmanjša možnost omedlevice, če poškodovanec leži.
· Če je mogoče, dvignemo poškodovani del telesa nad raven srca.
· Vzdržujemo pritisk na rani tako, da preko rane namestimo povoj, lepilni trak ali trikotno ruto. Tako obvezo imenujemo kompresijska obveza. Dobro je, če preko povoja rano hladimo, poškodovani del telesa pa imobiliziramo.
Slika 14
Na močno krvavečo rano, iz katere brizga kri, glede na mesto poškodbe (telesno regijo) pritisnemo z enim, z dvema, s štirimi prsti ali s pestjo vse dotlej, dokler ne dobimo ustreznih sredstev za kompresijsko obvezo, oz. do prihoda reševalcev.
Kompresijska obveza
S kompresijsko obvezo ali obvezo, ki pritiska tesno na rano in mesto krvavitve, ustavljamo vse krvavitve na glavi, trupu in udih. Natančno moramo poznati vse faze nameščanja obveze.
Pri vseh huje krvavečih ranah je potrebno kompresijsko obvezo vsakih 5–10 minut preveriti, če ni prekrvavljena oz. ni pretesna in na udu pod obvezo ne povzroča hujših obtočnih motenj.
Če smo kompresijsko obvezo zavezali pretesno, lahko ud pod obvezo v naslednjih minutah pomodri (stisnjene vene) ali pa postane bled in hladen (stisnjene arterije).
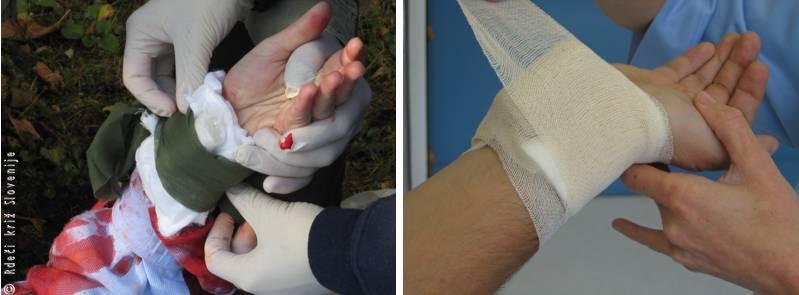
Slika 15
A – Na rano močno pritiskamo preko čiste gaze. Poškodovani del dvignemo.
B – S čvrstimi krožnimi zavoji pritrdimo pritisno blazinico. Opazujemo barvo uda (prekrvljenost uda).
C – Nato namestimo opornico in ud dvignemo v višino srca.
D – Če smo kompresijsko obvezo zavezali pretesno, lahko ud pod obvezo v naslednjih minutah pomodri ali pa postane bled in hladen.
Dodatno se pojavijo tudi bolečine, ki so posledica pomanjkanja krvi in omejenega prenosa kisika (ishemična bolečina) in pritiska na periferne živce, kar ima za posledico motnje občutljivosti. Pravilno nameščena kompresijska obveza mora pritiskati na rano in krvaveče žile, vendar ne sme zadrgniti uda.
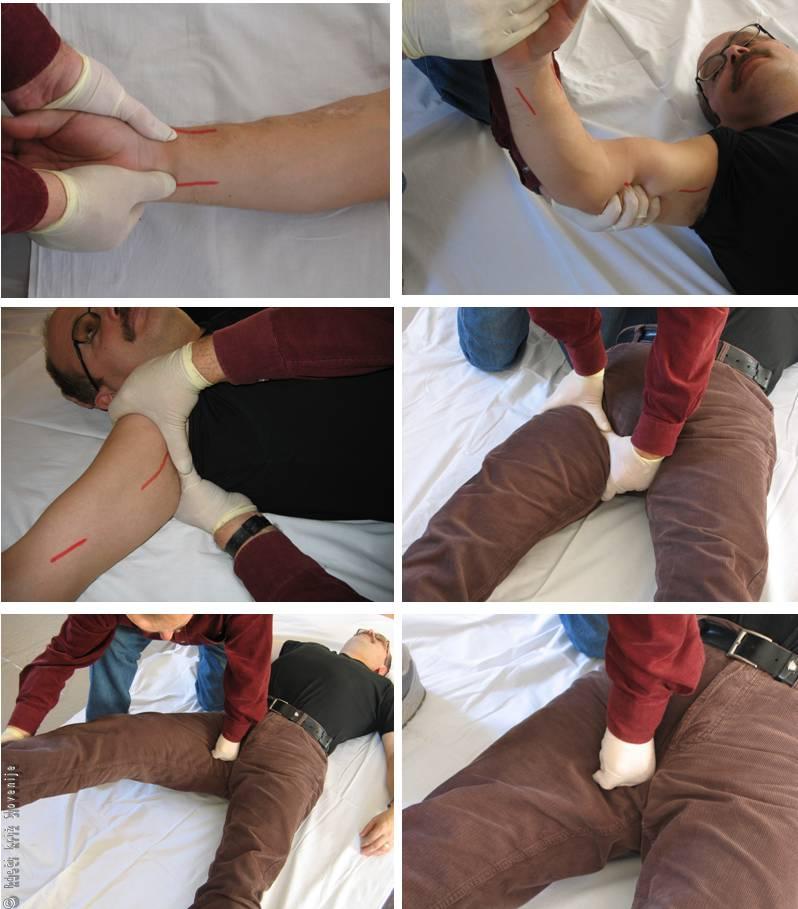
 Simulacija arterijske krvavitve in kompresijska obveza ter oskrba venske krvavitve.
Simulacija arterijske krvavitve in kompresijska obveza ter oskrba venske krvavitve.
Zdravniško pomoč poiščemo, če:
· ne moremo zaustaviti zunanje krvavitve;
· sumimo na notranjo krvavitev ali razvoj šoka pri poškodovancu;
· je rana tako velika, da bo potrebna kirurška oskrba ali če je rana umazana in se tujkov iz rane ne da odstraniti s tekočo vodo in milom;
· se po oskrbi rane razvijejo znaki okužbe rane: naraščajoča bolečina, rdečina okrog rane, oteklina poškodovanega predela, gnoj v rani, otekle področne bezgavke, povišana telesna temperatura. Vneto rano naj oskrbi strokovno usposobljena oseba;
· je rana nastala zaradi človeškega ali živalskega ugriza;
· nismo zaščiteni s cepivom proti okužbi s tetanusom, ki po ustreznem cepljenju traja 5 do 10 let.
Smrtno nevarne so zlasti zunanje krvavitve iz predelov, kjer velike arterije zapuščajo trup (vrat, pazduhe, dimlje).
Smrt nastopi v nekaj minutah in edina naloga reševalca je, da s prsti prek sterilne gaze, prvega povoja ali obleke čim prej pritisne na rano oz. predvideno mesto krvaveče žile, vse do predaje krvavečega strokovno usposobljeni osebi.
Na večino hudih krvavitev, ki smo jih v prvem trenutku zaustavili z neposrednim pritiskom s prsti, lahko namestimo kompresijskoo obvezo.
Pri obsežni krvavitvi pokličemo zdravniško pomoč in do prihoda zdravnika poškodovancu ustavimo krvavitev z neposrednim pritiskom na rano, imobiliziramo poškodovani del telesa in poškodovanca namestimo v ležeč položaj z dvignjenimi nogami (Trendelburgov položaj). Ta položaj ni primeren pri poškodbah glave, vratu, hrbta, nog ter v primeru že razvitega šoka ali pa preprosto, če poškodovancu tak položaj povzroča neugodje in bolečine. Lahko ga pokrijemo z odejo, ne smemo pa mu dajati hrane ali tekočin. Ob njih počakamo na prihod zdravniške ekipe.
Slika 16
Mesto pritiska področnih arterij za zaustavitev krvavitve. Krvavitev na udih in obrazu lahko omejimo ali zaustavimo s pritiskom na večjo področno arterijo, ki dovaja kri v poškodovano področje. Zato moramo vedeti, kje potekajo glavne arterije in kje jih lahko pritisnemo ob kost. Slike prikazujejo najpomembnejša mesta, kjer s pritiskom prstov ali pesti zaustavimo krvavitev. Nikoli ne smemo pritisniti hkrati na obe vratni arteriji.
Esmarchova preveza
Napravimo jo izjemoma v primerih, ko zunanja krvavitev ogroža življenje in je ne moremo zaustaviti z nobenim drugim postopkom, zlasti pri amputacijah, kjer zaradi obsežnih poškodb prišitje dela telesa ni izvedljivo ali pri nepopolnih amputacijah uda z obsežnimi zdrobljenimi zlomi in sočasnimi obsežnimi ranami mehkih tkiv, ki niso združljive s poskusi ohranitve (hude prometne nesreče, ko poškodovanca povozi vlak, poškodbami z eksplozivnim telesom ipd.). Preveza na mestu pritiska okvarja kožo, mišice in živce in povzroča hude bolečine. Lahko povzroči odmrtje uda, če je zavezana predolgo. Z Esmarchovo prevezo prekinemo pretok od mesta preveze navzdol, zato je potreben hiter prevoz v bolnišnico, kajti nepovratna okvara mišičnih vlaken se prične 6 ur po popolni prekinitvi obtoka (preskrbe s kisikom), podobno kot pri amputiranih delih telesa (glej poglavje 24). Na kraju poškodbe takoj pokličemo na pomoč službo nujne medicinske pomoči.

Slika 18
Esmarchovo prevezo napravimo le izjemoma v primerih, ko zunanja krvavitev ogroža življenje (A). Potrebna je pravilna namestitev in ustrezna spremljajoča dokumentacija. Ne uporabljamo ozkih trakov, vrvic (B), pač pa namensko pripravljen Esmarchov trak ali manšeto za merjenje tlaka, 5 cm širok pas, trikotno ruto, kravato ali druga priročna sredstva (C).
Pravilen izbor širokega traku, vendar nepravilno mesto namestitve Esmarchove preveze (D).
Prva pomoč pri krvavitvah posameznih telesnih regij
Več v poglavjih, ki obravnavajo posamezne organske sisteme!
Pomembne napake pri oskrbi krvaveče rane so naslednje:
1. Obsežnih ran, ki močno krvavijo, ne poskušamo čistiti. Čiščenje lahko povzroči še večjo krvavitev.
2. Ne odstranjujemo povojev, če postanejo prekrvavljeni s krvjo. Čez obstoječi povoj raje namestimo drugega. Nikakor pa ne smemo zgolj dodajati obvezilnega materiala na slabo nameščeno kompresijsko obvezo, temveč jo moramo popraviti in zagotoviti zaustavitev krvavitve.
3. Ne odstranjujemo povojev le zato, da bi videli, ali iz rane še krvavi. Manj ko rano razmikamo, več je možnosti, da se krvavitev ustavi.
4. Ne stisnemo povoja toliko, da obvezani del telesa pomodri ali pobledi.
5. Če je v rano zapičen kakšen predmet (kamen, kos lesa, nož ipd.), ga ne odstranjujemo, ampak rano povijemo in predmet učvrstimo na mestu. Odstranjevanje takega predmeta bi lahko povzročilo hujšo krvavitev.
6. Za kontrolo krvavitve ne smemo namestiti Esmarchove obveze, razen v brezizhodni, življenje ogrožajoči situaciji, ko druge metode zaustavljanja krvavitve niso učinkovite.
Primer 5
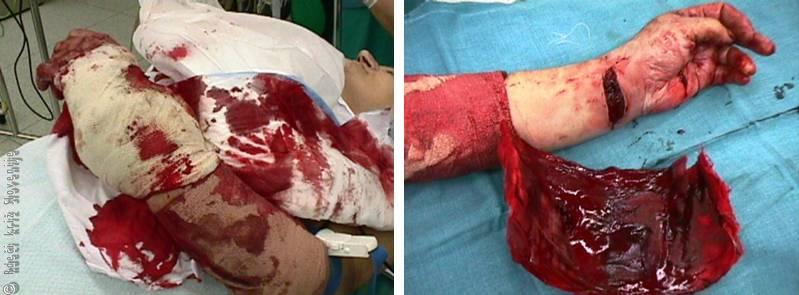
63-letna bolnica se je po družinskem prepiru z nožem porezala po dlanski strani zapestja. Iz rane je močno krvavela (iz prekinjenih ven in arterij).
Doma so ji na mestu ureznine namestili obvezo. Ker je obveza kmalu prekrvavela, so dodali novo obvezo vpojne bombažne tkanine (zloženci in vatiranci) in to ponovili še štirikrat. Ob prihodu v bolnišnico je kljub obvezi iz rane krvavela. Imela je močno znižan krvni tlak (80/40 mmHg), bila je bleda, prestrašena, potna. Osebje je pričelo s hitrim nadomeščanjem izgubljene krvi preko perifernih venskih poti, jo priključili na umetno predihavanje in premestili v operacijsko dvorano.
Med operacijo je bilo ugotovljeno, da si je bolnica prerezala povrhnje vene, kite upogibalke zapestja, delno kite upogibalke prstov in oba živca, ki oživčujeta kožo dlani. Arterija na palčevi strani (a. radialis) je bila popolnoma prekinjena, na mezinčevi strani (a. ulnaris) pa delno prekinjena. Na radialni arteriji je bil krvni strdek, ki je zamašil žilo na obeh prekinjenih koncih, iz ulnarne arterije pa je krvavelo. Vse prekinjene strukture je bilo potrebno zašiti in bolnico peti dan premestiti za nadaljnjo obravnavo v psihiatrično bolnišnico. Nepravilno nameščena obveza, ki ni zaustavila krvavitve, bi bila lahko za bolnico usodna.
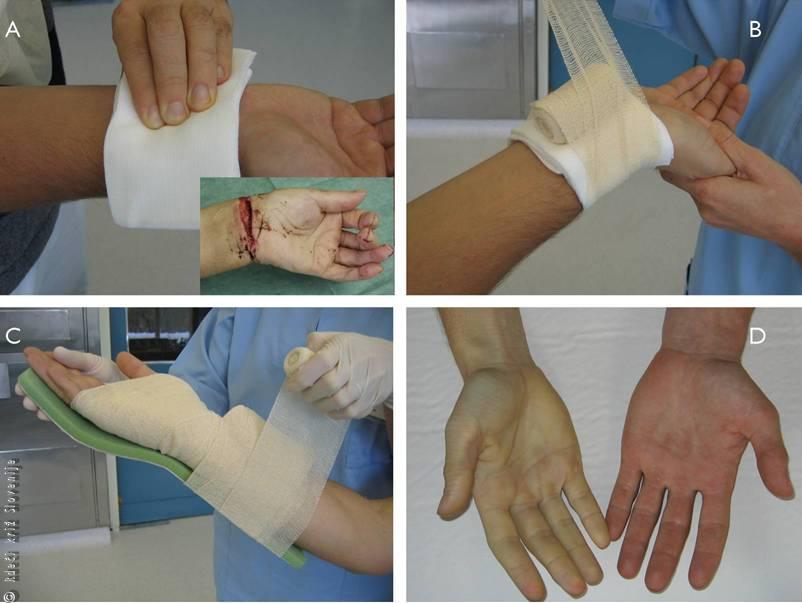
Slika 19
Nepravilno nameščena kompresijska obveza.
Šok
Šok je nevarno dogajanje v človeškem telesu, pri katerem popušča krvni obtok in z njim vse življenjske funkcije. Brez ustrezne pomoči se šok pogosto konča s smrtjo.
Šok je stanje, v katerem je hudo zmanjšan pretok krvi skozi tkiva. Zmanjšanje pretoka in predvsem posledično pomanjkanje dovoda kisika prizadene ves organizem. Če traja dovolj dolgo in če preseže kritično mejo, povzroči generalizirano okvaro funkcije celice. Šok v grobem delimo glede na vzrok nastanka na hipovolemični šok (npr. zaradi hude krvavitve), distribucijski šok (npr. zaradi slabe regulacije rezistenčnega žilja pri anafilaksiji, sepsi), kardiogeni šok nastane zaradi aritmij in slabosti srčne črpalke, obstruktivni šok pa nastane zaradi motenega pretoka krvi (npr. pri tenzijskem pnevmotoraksu, tamponadi srca, pljučni emboliji).
Zaradi hudih krvavitev nastane (hemoragični šok) (glej poglavje 11).
Pri mnogih bolnikih v napredovalem šoku ni več razviden osnovni vzrok, ker se začno mehanizmi nastanka in odgovora organizma prepletati in hkrati prizadenejo ves organizem.
Uspešna pomoč in rešitev iz šoka ter gotove smrti je v zdravnikovih rokah, ki edini lahko odstrani vzroke šoka.
Prva pomoč pri šokiranem do prihoda zdravnika
Preden pride zdravnik do šokiranega, lahko sami zaustavimo krvavitev in bolnika namestimo v pravilen položaj glede na vrsto in obseg poškodb (če je mogoče, naj leži na hrbtu s privzdignjenimi nogami). Pomembna je ustrezna imobilizacija poškodovanih udov za zmanjšanje bolečine. Poškodovanca pokrijemo z odejo in ga pomirimo in spodbujamo. Praviloma naj ne je oz. ne pije. Dvig nog nad višino srca (Trendelburgov položaj) navadno ni učinkovit, saj so pri izraženem šoku zaradi izgube krvi in vazokonstrikcije vene že prazne (ni rezerve krvi), omenjeni položaj pa še oteži delo srca. Nekateri reševalci zlasti pri poškodbah medenice in nog uporabljajo pnevmatična antišokovna oblačila, ki hkrati še imobilizirajo. Pri veliki izgubi krvi je potrebno tudi nadomeščanje tekočin in krvnih pripravkov drugih oseb (transfuzija), kjer pa moramo upoštevati določena pravila, v prvi vrsti skladnost krvnih skupin.
Ukrepi zdravnika pri šoku so:
· zaustavi krvavitev (kompresijski povoj ali kirurška oskrba);
· zagotovi čim hitrejšo nadomeščanje izgubljene krvi preko perifernih venskih poti s kristaloidi (fiziološka raztopina in Ringerjev laktat) v razmerju 3 : 1 ali s koloidi (pripravki iz želatine ali škroba) v razmerju 1 : 1 ali s krvnimi pripravki (omejeni na približno 1500 ml). Odvisno od ocenjene izgube krvi je potrebno injicirati 2–3 l ustreznih tekočin v krvni obtok v 5–15 minutah, za vzpostavitev zadostnega polnitvenega volumna v ožilju, kar nam zagotavlja porast arterijskega tlaka, ki zadošča za prekrvitev vitalnih organov (osrednji živčni sistem, srce, pljuča, ledvica, jetra);
· zagotovi ustrezno preskrbo s kisikom (umetno dihanje);
· vzpostavi normalno homeostazo;
· doda zdravila proti bolečinam;
· doda ostala sredstva glede na simptome in laboratorijske izvide vzorcev krvi.
Pri šokiranem bolniku na terenu moramo takoj poklicati 112.
Nadomeščanje tekočin
Nadomeščanje tekočin je smiselno, ko ocenimo, da je poškodovanec ob krvavitvi izgubil več kot 15 % celotnega volumna krvi (pri osebi težki 70 kg, približno 750 ml). Pravilno nadomeščanje tekočin je nujno potrebno pri hemoragičnem šoku. Sprejete smernice nadomeščanja tekočin se prilagajajo novim spoznanjem in zahtevajo poglobljeno strokovno znanje. Ugotovili so, da je način nadomeščanja tekočin pri krvavitvi odvisen od kliničnih znakov in simptomov, pa tudi od načina poškodovanja in vrste poškodb (poškodba glave, vbodne rane, poškodbe s topim predmetom, zasutje). Navadno z nadomeščanjem tekočin začnemo preko periferne vene že na terenu in med prevozom poškodovanca v bolnišnico. Prekomerno in nepravilno nadomeščanje tekočin lahko vodi do razredčenja krvi in faktorjev koagulacije, povišanja tlaka in posledične nove krvavitve in intersticijskega edema, ki vpliva na delovanje centralnega živčnega sistema, izmenjavo plinov v pljučih, delovanje srca in prebavil ter celjenje ran.
Pri nadomeščanju tekočin s katerimi skušamo zagotoviti zadostno prostornino znotraj žilne tekočine se odločamo med kristaloidi (fiziološka raztopina, raztopina Ringerjevega laktata) in koloidi (raztopine pripravkov želatine in škroba). Kontrolirane multicentrične preiskave niso jasno pokazale prednosti in slabosti nadomeščanje s kristaloidi ali koloidi.
Pri nadomeščanju izgubljene krvi s kristaloidi upoštevamo razmerje 1 : 3–4 (1 del izgubljene prostornine krvi nadomestimo s 3–4 deli kristaloidov). Koloidi so bolj učinkoviti in že manjši volumen (razmerje 1 : 1) hitreje nadomesti izgubljeno prostornino krvi. Količina koloidov, ki jo lahko uporabimo pa je omejena na 1.5 litra.
Pri hudih krvavitvah, ko poškodovanec izgubi 30–40 % prostornine krvi, pa je potrebno nadomestiti tudi eritrocite, ki so potrebni za prenos kisika, v obliki transfuzije koncentriranih eritrocitov.
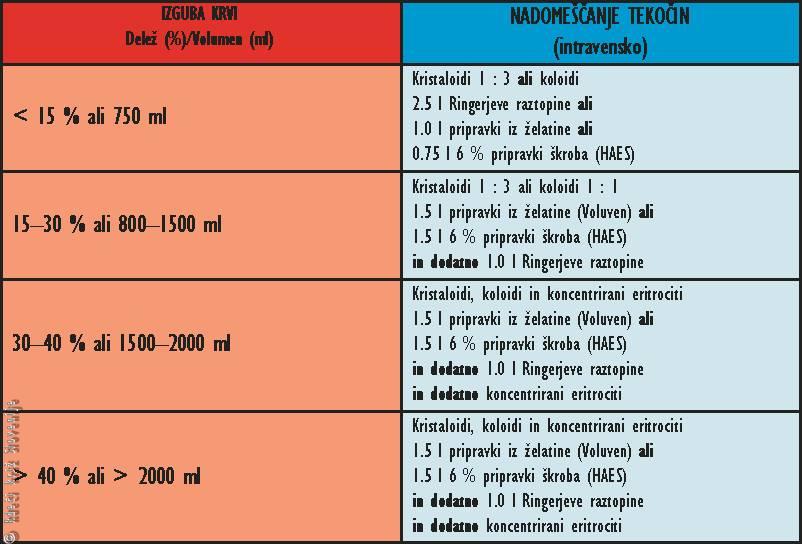
Tabela 3
Nadomeščanje tekočin pri izgubi krvi.
Vrednosti veljajo za 70 kg težkega poškodovanca.
Pri otrocih veljajo drugačna pravila in izračuni glede na telesno težo.
Transfuzija krvi
Transfuzija krvi je postopek, kjer se kri ali krvne sestavine vnese poškodovancu ali bolniku v njegova obtočila. Kri in njene komponente je potrebno prej zbrati in ustrezno predelati ter shraniti. Glede na indikacijo za transfuzijo lahko prejemniku preko vene vnesemo polno kri ali pa njene sestavine:
· rdeče krvničke,
· krvne ploščice,
· faktorje strjevanja,
· svežo zmrznjeno plazmo,
· bele krvničke.
Indikacije za transfuzijo krvi ali krvnih pripravkov so mnogoštevilne. Največkrat pa izvajamo transfuzijo zaradi krvavitev ali izgube znotrajžilne prostornine pri poškodbah, kirurških posegih, šoku ali obsežnih opeklinah. Transfuzije rdečih krvničk so potrebne tudi pri anemijah, faktorje strjevanja dodajamo pri hemofiliji A in B, bele krvničke pri stanjih imunske pomanjkljivosti.
Transfuzija krvi ali njenih pripravkov poteka v bolnišnici pod strokovnim nadzorom zdravnika. Razen v skrajno urgentnih primerih je potrebno pred transfuzijo določiti krvno skupino prejemnika in preveriti navzkrižne reakcije krvi prejemnika in dajalca krvi. Neskladnost krvi prejemnika in dajalca lahko hitro vodi v smrt.
Kri za krvne pripravke lahko pridobimo od zdravih ljudi (krvodajalci) ali pa z avtolognim darovanjem. V Sloveniji zadostno količino in ustreznost darovane krvi zagotavlja Zavod za transfuzijsko medicino. Izvajajo krvodajalske akcije, darovano kri ustrezno predelajo in shranijo za potrebe poškodovancev in bolnikov.
Nadomeščanje krvi in pomen krvnih skupin
Na celičnih membranah človeških eritrocitov se nahajajo različni antigeni. Najbolj pomembna sta dva, A in B. Posameznik ima na svojih eritrocitnih membranah enega od njiju, oba hkrati ali nobenega. Glede na prisotnost antigenov na membrani eritrocita ločimo 4 glavne krvne skupine: A (prisoten je antigen A), B (prisoten je antigen B), AB (prisotna sta oba antigena) in 0 (ni prisotnih antigenov). V plazmi pa so prisotna protitelesa proti tem antigenom in sicer protitelesa A in B. Pri človeku s krvno skupino A (antigen A na membrani eritrocita) je v plazmi prisotno protitelo antiB. Prav tako je pri človeku s krvno skupino B (antigen B na membrani eritrocita) v plazmi prisotno protitelo anti-A, pri krvni skupini AB ni protiteles v plazmi, pri krvni skupini 0 pa so prisotna anti-A in anti-B protitelesa. Zaradi teh protiteles v plazmi je pri transfuziji darovanih eritrocitov pomembno, da izberemo eritrocite z antigeni, ki v plazmi prejemnika nimajo svojih protiteles. V nasprotnem primeru nastanejo skupki eritrocitov (aglutinacija), ki se povežejo s protitelesi v plazmi, kar je seveda smrtno nevarno. Zavedati se moramo, da je pred transfuzijo krvi izbira krvne skupine in njeno natančno določanje nadvse pomembno. Določanje krvne skupine je potrebno opraviti ob posamezniku. V ta namen uporabljamo posebne ploščice, na katere kanemo kapljice posameznikove krvi. Z reagenti določamo prisotnost antigenov krvnega sistema AB0 na eritrocitih na podlagi združevanja celičnih elementov v večje in manjše skupke kot posledica reakcije med antigenom celične površine in ustreznim protitelesom (aglutinacija).
Krvodajalec s krvno skupino 0 nima antigenov, zato lahko take eritrocite transfundiramo vsakemu prejemniku. Posameznik s krvno skupino 0 je zato univerzalni dajalec. Prejemnik s krvno skupino AB pa nima v plazmi protiteles antiA in antiB, zato lahko prejme katere koli eritrocite. Je univerzalni prejemnik.
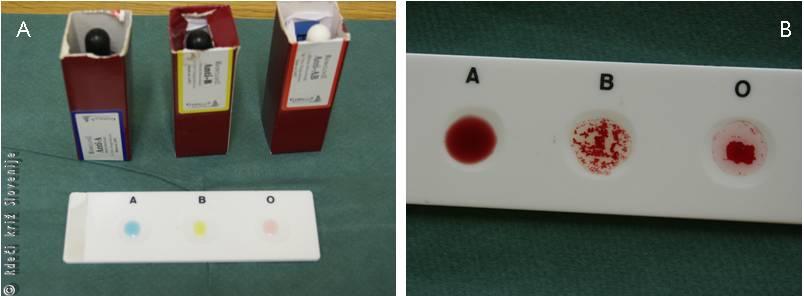
Slika 21
Pred transfuzijo krvnih pripravkov je potrebno preveriti skladnost krvnih skupin. Na ploščico kanemo po 1 kapljo reagenta (anti-A, anti-B, anti-A,B). Vsaki kaplji dodamo 1 kapljo preiskovane krvi (A). Aglutinacija pomeni pozitiven rezultat (B).
Preskrba s krvjo in krvodajalski potencial v Sloveniji
Na oskrbo s krvjo v Sloveniji vplivajo intenzivne spremembe vrednot in duhovni trendi časa, kar pa še zdaleč ne izčrpa krvodajalskega potenciala, ki se izraža v pripravljenosti odraslih prebivalcev, da dajo kri po načelih prostovoljnosti, anonimnosti in brezplačnosti. V mednarodni primerjavi ima Slovenija učinkovito, stabilno in kakovostno oskrbo s krvjo, ki pa je v večjem delu odvisna od tradicionalnega organiziranja množičnih krvodajalskih akcij in še ni uveljavila prevladujočega sistema telefonskega klicanja krvodajalcev ter s tem še ni optimalno uskladila preskrbe s krvjo in krvodajalskega potenciala, ki obstaja. Delež potencialnih krvodajalcev postopno upada (od 50 % na današnjih 30 %), vendar je med mladimi pri 18 letih polovica pripravljena dati kri, kar pa se v večini primerov pozneje ne zgodi. Zaradi demografskega staranja celotnega slovenskega prebivalstva (1/3 odraslega prebivalstva so upokojenci) vztrajno narašča delež bivših krvodajalcev, vendar je še vedno več kot 15 % upokojencev pripravljenih dati kri. Z vključitvijo v Evropsko unijo so povezane korenite spremembe in izzivi pri organiziranju transfuzijskih služb.
 Preskrba s krvjo in krvodajalski potencial v Sloveniji.
Preskrba s krvjo in krvodajalski potencial v Sloveniji.
Literatura
1. Chameides L, Berlin P, Cummins RO, et al. New guidelines for first aid. Circulation 2000; 102 (Suppl I): 77–85.
2. American College of Surgeon. Initial assessnent and management. In: American College of Surgeon, Committee of Trauma. Advanced trauma life support for doctors. 6th ed. Chicago, 1997. p. 21–46.
3. American College of Surgeon. Shock. In: American College of Surgeon, Committee of Trauma. Advanced trauma life support for doctors. ATLS. 6th ed. Chicago; 1997. p. 87–124.
4. Advanced life support group. The structured approach to the seriously injuired child. In: Jones KM, Molyneuh E, Phillips B, et al, eds. Advanced paediatric life support. The practical approach. 4th ed. Massachusetts: Blackwell Publishing; 2005.
5. Baskett PJ, Nolan JP. Management of hypovolaemic shock. In: Driscoll P, Skinner D, Earlam R, eds. ABC of major trauma. BMJ Books; 2000; 27–33.
6. Driscoll P, Skinner D. Initial assessment and management. In: Driscoll P, Skinner D, Earlam R, eds. ABC of major trauma. 3rd ed. BMJ Books; 2000. p. 1–11.
7. Besson A, Saegesser F. Trauma of the thoracic aorta and vessels. A colour atlas of chest trauma and assosiated injuries (vol. 2). Wolfe Medical Publications Ltd., 1989.
8. Derganc M. Osnove prve pomoči za vsakogar. Ljubljana: Rdeči križ Slovenije; 1994. p. 97–113.
9. Besson A, Saegesser F. A colour atlas of chest trauma and associated injuries. Vol 2. Wolfe Medical Publications; 1989.
10. Walker R. Srce. Pomurska založba; 1999.
11. Šešerko L. Preskrba s krvjo in krvodajalski potencial v Sloveniji. Zdrav Vestn 2004; 73 I-73–6.
12. Zver S, Andoljšek D. Rekombinantni faktor VIIa – nova možnost obvladanja neobvladljive krvavitve pri kirurških bolnikih, poškodovancih in drugih motnjah hemostaze. Zdrav Vestn 2004; 73: I-115–21.
13. Štajer D. Šok. V: Kocjančič A, Mrevlje F, Štajer, D, ur. Interna medicina. Ljubljana: Littera picta; 2005. p. 41–52.
14. Brown PM, Zelt DT, Sobolev B. The risk of rupture in untreated aneurysms: the impact of size, gender, and expansion rate. J Vasc Surg 2003; 37 (2): 280–4.
15. Ashton HA, Buxton MJ, Day NE, et al. The Multicentre Aneurysm Screening Study (MASS) into the effect of abdominal aortic aneurysm screening on mortality in men: a randomised controlled trial. Lancet 2002; 360 (9345): 1531–9.
16. Beard JD. Screening for abdominal aortic aneurysm. Br J Surg 2003; 90 (5): 515–6.
17. Gleason TG, Bavaria JE. Trauma to great vessels. In: Cardiac surgery in the adult. New York: McGraw Hill; 2003. p. 1229–49.
Zahvala
Za strokovne nasvete in pomoč pri pisanju poglavja se zahvaljujem Doroteji Diallo, dr. med.