Uvod
Poškodbe so prvi vzrok smrtnosti pri ljudeh v starostnem obdobju od 18 do 47 let. Stroški zaradi nezgodnih smrti so izjemno visoki (v ZDA 75 milijard dolarjev na leto).
Ob nezgodah je lahko poškodovana samo ena telesna regija. Pogosto pa je lahko poškodovana ena telesna regija na več mestih, v težjih primerih je lahko poškodovanih več organskih sistemov. Tedaj govorimo o multipli travmi. V najtežjih primerih gre za politravmo. Ob nezgodah lahko poškodovanec umre bodisi zaradi poškodb, ki niso združljive z življenjem, ali pa zaradi vsote poškodb različnih organskih sistemov (politravma).
Poškodovanec lahko umre v treh obdobjih: v prvi uri zaradi poškodb, ki so nezdružljive z življenjem, in masivne krvavitve, prvi dan zaradi podaljšanega šoka in končne odpovedi krvnega obtoka in nekaj dni do nekaj tednov zaradi večorganske odpovedi.
Politravma je sindrom poškodbe več telesnih regij (angl. Injury severity score (ISS) > 17), s posledičnim sistemskim odgovorom, ki lahko privede do odpovedi organov, ki niso bili poškodovani.
Do politravme pride ob delovanju velike kinetične energije, ki povzroči poškodbe mehkega tkiva, skeleta in notranjih organov. Ob poškodbi nastane velika količina mrtvega tkiva, ki povzroči nastanek in sproščanje vnetnih mediatorjev (interlevkin 6 in 8, citokini). Ti povzročijo sistemski odgovor, ki vodi v sistemski vnetni odgovor in v multiorgansko odpoved.
Težo politravme ocenjujemo z različnimi točkovnimi sistemi, ki nam pomagajo pri prognozi. Najbolj razširjen točkovni sistem je ISS, ki ga dobimo s seštevkom kvadratov točk treh najbolj poškodovanih telesnih regij. Telesne regije so: glava in vrat, obraz, prsni koš, trebuh, okončine in koža.
Vsaka regija se ocenjuje glede na težo poškodbe od 0 do 6 (angl. Abbreviated injury score (AIS)).
1. lažja;
2. srednja;
3. resna, ki ne ogroža življenja;
4. resna, ki ogroža življenje;
5. resna, preživetje je negotovo;
6. nezdružljiva z življenjem.
Pri politravmatiziranem poškodovancu je najpogosteje poškodovana glava v 62–89 %, prsni koš v 22–58 %, trebuh 12–37 %, zgornja okončina 30 %, medenica in spodnja okončina 70 % in hrbtenica v 6–10 %.

Tabela 1
Ocena po lestvici ISS.
Naloga prve pomoči pri politravmatiziranem poškodovancu
Takoj je treba zavarovati kraj nesreče in poškodovanca ter nemudoma obvestiti center za obveščanje 112, ker le takojšnja in temeljita nujna medicinska pomoč poškodovancu lahko omogoči preživetje. Potrebno je oživljanje po načelih oživljanja (glej poglavje 6) in imobilizacija poškodovanih okončin in hrbtenice (glej poglavje 20). Nudenje prve pomoči je pogosto neustrezno zaradi strahu pred pristopom k hudo poškodovanemu in panične reakcije, zmede in številnih opazovalcev. Po začetni oskrbi poškodovanca na terenu je potreben hiter in ustrezen prevoz v bolnišnico, kjer sledi hitra, načrtovana in multidisciplinarna obravnava politravmatiziranega poškodovanca po sprejetih protokolih.
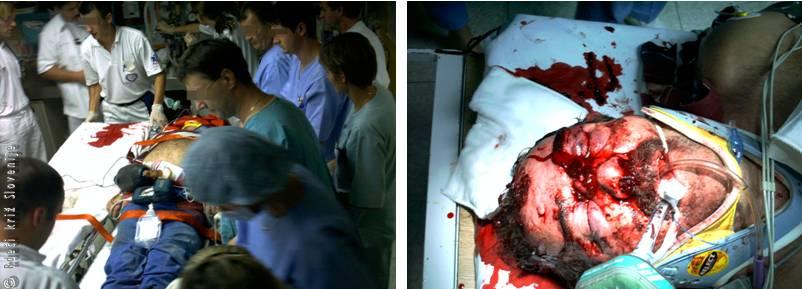
Slika 1
Sprejem politravmatiziranega poškodovanca v prostoru za oživljanje.
V zdravniški ekipi, ki zdravi politravmatiziranega poškodovanca, so vedno: travmatolog (pregled poškodovanca, nujne operacije, konzultacije in koordinacija ekipe), anesteziolog (vzdrževanje vitalnih funkcij) in radiolog (ultrazvok trebuha, invazivne preiskave). Glede na poškodbe pa se pritegnejo še kirurgi drugih specialnosti in specialisti drugih medicinskih vej. Oskrba politravmatiziranega poškodovanca poteka po algoritmu:
1. faza (1 A) – neodložljivi postopki za ohranitev življenja (vzdrževanje dihanja, vzdrževanje krvnega obtoka: intubacija, umetno predihavanje, nastavitev kanalov in nadomeščanje tekočin, masaža srca);
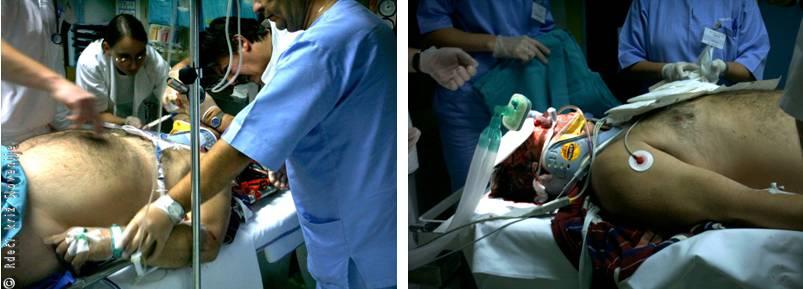
Slika 2
Začetek oskrbe politravmatiziranega poškodovanca: priprava na intubacijo in nastavitve kanalov za nadomeščanje tekočin.
(1 B) – neodložljivi posegi za ohranitev življenja (dekompresija telesnih votlin, zaustavljanje krvavitev: dreniranje ventilnega pnevmotoraksa, zaustavljanje zunanje krvavitve, laparotomija za ustavitev obsežne krvavitve v trebušno votlino).
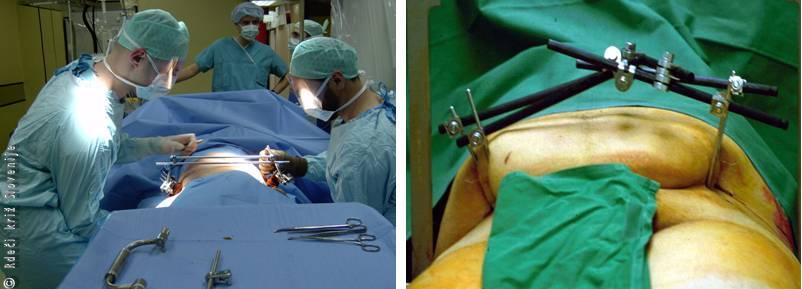
Slika 3
Stabilizacija medenice z zunanjim fiksatorjem.
2. faza – po začetni stabilizaciji – 1. diagnostična faza (RTG: glava, hrbtenica v celoti, prsni koš, medenica in poškodovane okončine, UZ trebuha, CT glave).
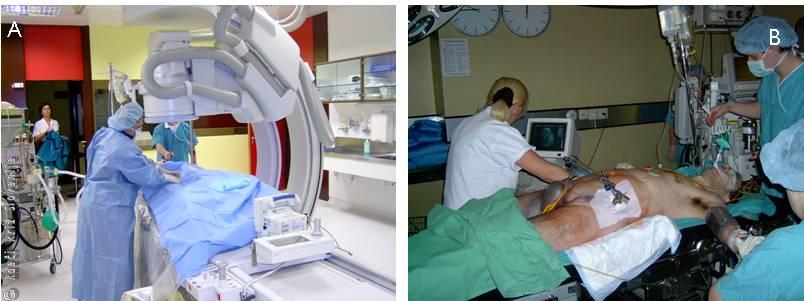
Slika 4
A – Angiografija.
B – Ultrazvočna preiskava trebuha.
3. faza – zgodnje operacije za ohranitev življenja in delovanja organov (krvavitve in hematomi v možganih, operacije poškodb v prsnem košu in trebušni votlini, učvrstitev zlomov).
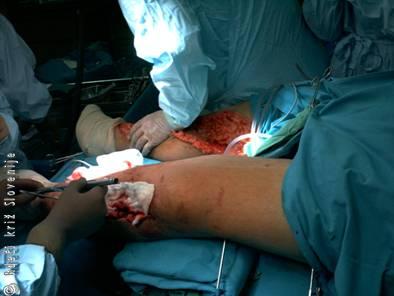
Slika 5
Zgodnje operacije za stabilizacijo dolgih kosti, premostitev obeh kolen z zunanjimi fiksatoriji (začasna stabilizacija)
4. faza – intenzivno zdravljenje (2.–5. dan).
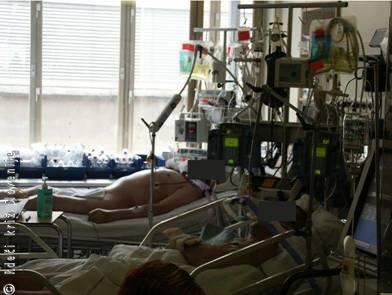
Slika 6
Poškodovanec v centralni intenzivni terapiji: poškodovanec je intubiran, nadomeščajo mu tekočine.
5. faza – odložene dokončne operacije (5.–10. dan) (dokončna oskrba poškodb v prsnem košu in trebušni votlini, dokončna oskrba zlomov dolgih kosti in sklepnih zlomov).
6. faza – rehabilitacija in socialna integracija (najhujšo invalidnost puščajo poškodbe gibal in glave).
Primer 1
52-letni moški je ob 19.40 s kolesom prečkal železniško progo. Pri tem ga je zbil vlak. Očividci so obvestili reševalce. Urgentni zdravnik je na terenu nastavil venske kanale in takoj začel nadomeščati izgubljeno tekočino. Dodajal je tudi protibolečinska zdravila. Poškodovanca so imobilizirali v vakuumski blazini. Čez 39 minut so ga z reševalnim vozilom pripeljali v urgentni blok in nato v sobo za oživljanje.
Povedal je, da je precej spil in da je peljal kolo čez progo. Drugega se ni spominjal, ker naj bi bil takoj po poškodbi nekaj časa v nezavesti.
1. faza
Ob pregledu je bil pri zavesti, orientiran, sicer pa bled. Imel je nizek krvni tlak (75/30 mmHg). Na glavi je imel odrgnino. Bolelo ga je na pritisk v čelno-senčničnem delu. Vrat je bil mehak, prosto gibljiv. Prsni koš je bil boleč obojestransko, nad desno lopatico je imel odrgnino, na desni strani pa zrak v podkožju (podkožni emfizem), dihanje je bilo obojestransko enako slišno. Trebuh je bil nad ravnijo prsnega koša in zmerno napet. Medenica je bila klinično čvrsta, vendar na pritisk boleča. Prsna in ledvena hrbtenica sta bili na poklep neboleči. Na spodnjih okončinah so ugotovili 20 cm dolgo globoko odrgnino desno glutealno, patološko gibljivost v sredini desnega stegna in desne goleni, a brez motenj živčno-žilne funkcije. Z zgornjima okončinama je prosto gibal in ni imel nevroloških izpadov.
2. faza
Nadaljnje preiskave (RTG glave, hrbtenice, pljuč in prsnega koša ter okončin, UZ trebuha) so pokazale: zlom 3.–7. rebra desno, 4.–6. rebra levo, zasenčenje pljuč obojestransko, zlom sramničnih kosti obojestransko, zlom desne stegnenice na meji med zgornjo in srednjo tretjino, spiralni zlom desne goleni v distalni tretjini. V trebušni votlini ni bilo proste tekočine in znakov za poškodbo parenhimskih organov. Krvne preiskave so pokazale znižane vrednosti (hemoglobin 106 µg/l, hematokrit 0.3, eritrociti 3.19x1012/l) in prisotnost etanola (79,9 mmol/l).
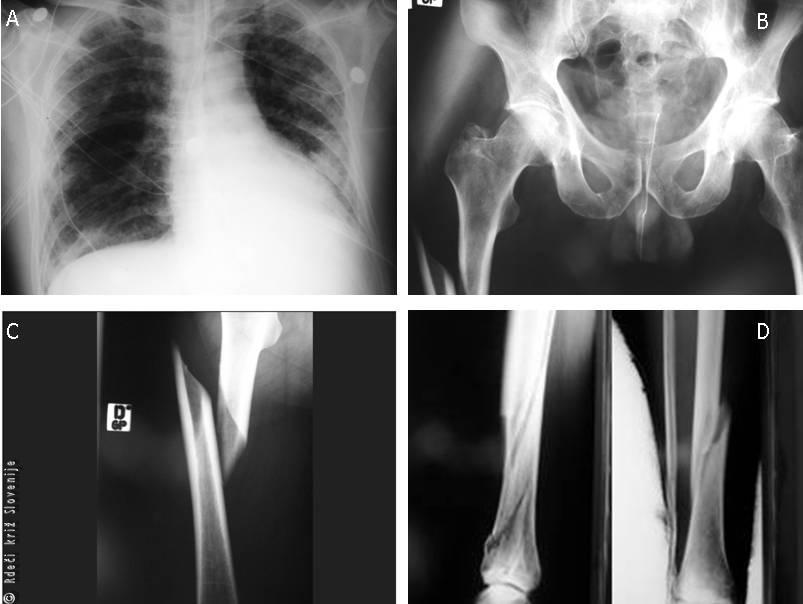
Slika 7
A – RTG pljuč po vstavitvi torakalnih drenaž (obojestransko je videti zasenčenje pljuč, kar je posledica udarnin pljuč obojestransko, vidne so tudi cevi torakalnih drenaž);
B – RTG medenice (zlom vej sramnice brez dislokacije obojestransko);
C – RTG desne stegnenice(spiralni zlom na meji med zgornjo in srednjo tretjino);
D – RTG desne goleni (večfragmentni zlom spodnje tretjine goleni).
Ukrepi: Vstavili so urinski kateter (pritekel je bister urin) in opravili zaščitno cepljenje proti tetanusu.
3. faza
Predoperativno so uvedli torakalno drenažo obojestransko. Najprej so učvrstili zlom desne goleni s ploščo in vijaki, nato pa še zlom desne stegnenice z intramedularnim žebljem. Med operacijo je imel bolnik še vedno znižan tlak, potreboval je vazoaktivno podporo, dobil je 1000 ml koloidov in koncentrirane eritrocite iz 1500 ml krvi. Po operaciji je bil sprejet v enoto centralne intenzivne nege, kjer se je zdravil 25 dni.
4. faza
Ob sprejemu je bil sediran, kontrolirano ventiliran s 30-odstotnim kisikom, z znižanim tlakom (70/30), pospešenim utripom (120/min), podhlajen (35,6 °C). Še vedno je dobival koloide, kristaloide, koncentrirane eritrocite, svežo zmrznjeno plazmo in koncentrirane trombocite. Čez 2 dni so močno porasli vnetni parametri (CRP 388, L 22.8, TT 38.5 °C) in mioglobin. Pri bolniku se je razvila pljučnica, nato pa še nenadna odpoved pljuč (sindrom dihalne stiske pri odraslih). Prišlo je tudi do okužbe rane nad desno lopatico. Dobival je antibiotično zdravljenje po antibiogramu in diuretsko mešanico. Med hospitalizacijo je bila vstavljena še torakalna drenaža levo zaradi plevralnega izliva, opravljen je bil CT glave (brez znakov za poškodbo) in večkrat so opravili UZ trebuha (minimalna količina proste tekočine, ki se ni spreminjala). 24. dan je bil bolnik odklopljen od umetnega predihavanja in premeščen v enoto za intenzivno nego, kjer se je zdravil 8 dni. Še naprej je prejemal antibiotično, antitrombotično in analgetično zdravljenje. Odstranili so torakalni dren obojestransko. Bolnik je zdravljenje nadaljeval na navadnem oddelku naslednjih 8 dni.
6. faza
Okrevanje: Bolnik je izvajal lokomotorno fizioterapijo. Kontrolni RTG medenice, desne goleni in stegnenice je pokazal dober položaj fragmentov in osteosintetskega materiala. Zaradi bolečin so opravili RTG desnega stopala, ki je pokazal zlom 5. stopalnice in bližnjega členka četrtega prsta. Ob odpustu v zdravilišče je bil sposoben samostojne hoje z berglami brez obremenjevanja desne noge. Odpustne diagnoze so bile: hemoragični šok, pretres možganov, zlom tretjega do sedmega rebra desno in četrtega do šestega rebra levo, zlom desne stegnenice, zlom desne goleni, zlom sramnice obojestransko, zlom pete stopalnic in prvega členka četrtega prsta desne noge.
Ob zadnji kontroli v travmatološki ambulanti 6 mesecev po poškodbi bolnik nima večjih težav, hodi na daljše razdalje, le občasno se pojavijo bolečine v desnem kolku. Gibljivost v desnem kolku, kolenu in gležnju je popolna. Hodi normalno. Zdravljenje so zaključili.
Omenjeni primer so predstavili za lažjo ponazoritev, kako poteka zdravljenje hudo poškodovanega bolnika v bolnišnici. Želeli so pokazati, da je zdravljenje dolgotrajno in zelo drago.
Hude poškodbe so vse prepogosto posledica zaužitja alkohola, neprevidnosti in objestnosti (zlasti na cesti: vozniki in motoristi) in nekaterih ekstremnih športov. Preventivna dejavnost in opozarjanje vseh ljudi sta zelo pomembna dejavnika pri zmanjševanju števila tovrstnih poškodb.
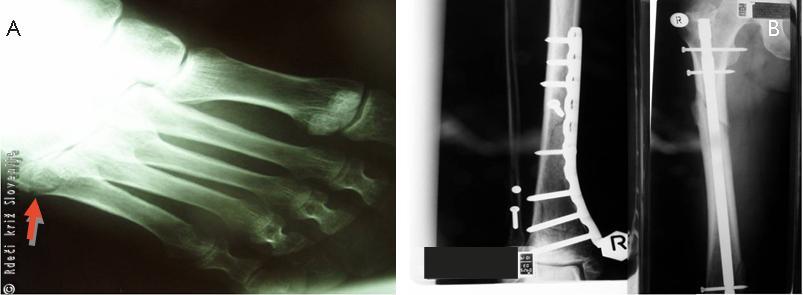
Slika 8
A – RTG desnega stopala.
B – RTG zaceljene goleni in stegnenice.
Literatura
1. Trentz O, Fredel HP. Terapeutic sequences in the acute period in unstable patients. In: Goris RJA, Trentz O, eds. The integrated approach to trauma care. Berlin Heidelberg New York: Springer Verlag; 1995. p. 172–8.
2. Hofman PA, Goris RJ. Timing of osteosinthesis of major fractures in patients with severe brain injury. J Trauma 1991; 31 (2): 261–3.
3. Pape HC, Auf'm'Kolk M, Paffrath T, et al. Primary intramedullary femur fixation in multiple traum patients with assosiated lung contusion – a couse of post traumatic ARDS? J Trauma. 1993; 34 (5): 540–8.
4. Reynolds MA, Richardson JD, Spain DA, et al. Is the timing of fracture fixation important for the patient with multiple trauma? Ann Surg 1995; 222 (4): 470–8; discussion 478–81.
5. Charash WE, Fabian TC, Croce MA. Delayed surgical fixation of femur fractures is a risk factor for pulmonary failure independent of thoracic trauma. J Trauma 1994; 37 (4): 667–72.
6. Colton C, Trentz O. Severe limb injuries. Acta Orthop Scand Suppl 1998; 281: 47–53.
7. Ertel W, Eid K, Keel M, et al. Therapeutical strategies and outcome of polytraumatized patients with pelvic ring injuries – a six year experiance. Eur J Trauma 2000; 26: 278–86.
8. Ertel W, Keel M, Marty D, et al. Significance of systemic inflammation in 1,278 trauma patients. Unfallchirurg 1998; 101 (7): 520–6.