Biološko orožje
Bioterorizem in uporaba biološkega orožja pomeni vsakršno uporabo mikroorganizmov (predvsem bakterij in virusov) ali njihovih toksičnih izločkov za škodovanje zdravju ljudi, živali in rastlin. Običajno so biološki agensi v te namene fizično spremenjeni v smislu lažjega razširjanja in večje obstojnosti v naravi. Lahko pa je povečana tudi njihova patogenost ali zmanjšana občutljivost za zdravila.
Med uporabo biološkega orožja so lahko ljudje izpostavljeni aerosolom v katerih so lahko virusi, bakterije ali toksini. Okužba lahko nastane na enega ali več izmed navedenih načinov:
· inhalacija – z vdorom okužbe preko sluznice dihal,
· zaužitje – vdor okužbe preko sluznice prebavil,
· neposreden stik s kožo ali sluznico.
Za razliko od kemičnega orožja, uporaba biološkega orožja nima takojšnjih posledic. Učinki so lahko vidni šele po nekaj dneh ali celo tednih, s čimer je lahko zabrisana sled širjenja in začetne izpostavitve. Inkubacijska doba (čas od izpostavitve do pojava prvih kliničnih znakov bolezni) pri najpogosteje navedenih možnih povzročiteljih lahko traja od 1 dneva do treh tednov ali celo več. Bolezni, ki jih biološki agensi povzročajo, so v običajnih razmerah izjemno redke, zato bi ob uporabi v biološki vojni naleteli na velike težave pri prepoznavi, saj se večina zdravstvenih delavcev z njimi še nikoli ni srečala.
Najpogostejši povzročitelji bolezni
Biološki agensi oz. bolezni, ki bi bili najverjetneje uporabljeni v primeru bioterorističnega napada ali biološke vojne, so: antraks, črne koze, kuga, tularemija, virusi hemoragičnih mrzlic in botulizem. Vsem povzročiteljem je skupno, da povzročajo visoko smrtnost ali hudo obliko bolezni, so običajno zelo nalezljivi (običajno preko dihalnih poti) in za obrambo pred njimi ni učinkovitih zdravil in/ali cepiv. Seznam potencialnih bioloških agensov je zelo dolg in obsega več deset možnih mikroorganizmov ali njihovih toksinov. Tukaj bomo opisali samo najpogostejše, izčrpne informacije pa lahko vsak pridobi na spletnih naslovih navedenih na koncu poglavja.
Črne koze
Črne koze so akutna kužna bolezen, ki jo povzroča virus črnih koz (variola), ki spada v družino virusov Orthopox. Črne koze so v zgodovini zaradi velike smrtnosti in kužnosti veljale za eno izmed najbolj strašnih bolezni. Zaradi globalnih naporov Svetovne zdravstvene organizacije za izkoreninjenje te bolezni s cepljenjem (WHO) so bile leta 1979 črne koze razglašene za izkoreninjeno bolezen. Zadnji primer naravne okužbe je bil opisan leta 1977 v Somaliji. Leta 1978 je bil dokumentiran zadnji primer laboratorijske okužbe z virusom črnih koz z zadnjim znanim smrtnim primerom in manjšo omejeno epidemijo. Virus črnih koz hranijo samo na dveh lokacijah, v Združenih državah Amerike in v Rusiji. Skupščina Svetovne zdravstvene organizacije vsako leto skrbno preuči razloge za ohranjanje virusa v obeh repozitorijih. Predvideno je, da bo virus črnih koz tudi dokončno in popolnoma uničen, ko bodo potrdili, da je zbrano dovolj informacij za uspešno obrambo pred morebitnim ponovnim pojavom.
Strokovnjaki so enotni, da je danes večina populacije zaradi opustitve cepljenja sprejemljiva za okužbo z virusom črnih koz. Večina držav nima dostopa do cepiva. Trenutno potekajo intenzivne raziskave za pridobivanje novega in učinkovitega cepiva izključno zaradi nevarnosti uporabe črnih koz v bioteroristične namene.
Inkubacijska doba pri črnih kozah običajno traja 12–14 dni. V tem času bolnik nima bolezenskih znakov in ni kužen. Kužnost je zelo velika pri bližnjih stikih z bolnikom v času po pojavu vročine in v času aktivnih izpuščajev. Bolnik je kužen vse do popolnega zaceljenja sprememb na koži. Virus se prenaša zgolj s tesnimi stiki in kužnimi kapljicami. Virus nima živalskega gostitelja in ga ne prenašajo insekti.
Klinični znaki akutne okužbe z virusom črnih koz so v začetku podobni drugim virusnim okužbam (npr. gripi). Pred pojavom izpuščaja bolnik preboleva bolezen z vročino in bolečinami v mišicah, ki trajajo 2–4 dni. Po tem času vročina pade, pojavijo pa se izpuščaji. Najprej na obrazu, rokah in podlahteh, v nekaj dneh pa še na trupu in drugje po telesu. Spremembe iz katerih se kmalu razvijejo razjede se pojavijo tudi na sluznici ust in nosu. Iz kožnih in sluzničnih sprememb se izločajo velike količine virusa. Razporeditev izpuščajev s pojavom najprej na obrazu in udih in šele kasneje na trupu je značilna za črne koze. Prav tako značilno je simultano napredovanje izpuščajev v kraste, ki se zgodi od 8 do 14 dneva po začetku simptomov. Za krastami ostanejo na koži brazgotine v katerih je značilno pomanjkanje pigmenta. Bolnik je kužen, dokler ne odpade še zadnja krasta.
Zdravljenje je izključno simptomatsko, preprečevanje s cepivom pa je učinkovito do 4 dni po izpostavitvi. Cepljenje ima precej stranskih učinkov in ni primerno za nosečnice saj vsebuje živ virus.
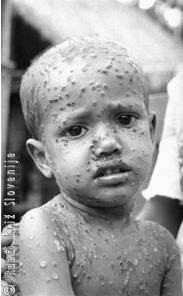
Slika 1
Izpuščaj pri črnih kozah. Fotografija iz leta 1962 je nastala med kampanjo za eradikacijo črnih koz.
Antraks
Antraks ali vranični prisad povzroča bakterija Bacillus anthracis. Za antraksne bacile je značilno, da lahko tvorijo spore, ki so v okolju izjemno odporne in lahko ostanejo kužne tudi več desetletij. Antraks je bolezen za katero zbolevajo predvsem divje in domače živali po zaužitju antraksnih spor. V Sloveniji in drugod v razviti Evropi je antraks izjemno redek in ni bil zaznan že več let.
Antraks lahko glede na način okužbe razdelimo v tri oblike:
· Inhalacijski antraks – okužba z vdihanjem spor. Po vdihavanju spor se razvija huda klinična slika za katero je značilno oteženo dihanje, kašelj, bolečine v prsnem košu in mediastinitis. Po nekaj dnevih nespecifičnih simptomov se pojavi odpoved obtočil in dihal, ki je predvsem posledica delovanja toksinov, ki jih sprošča bacil.
· Kožni antraks – okužba zaradi vstopa bacilov ali spor skozi kožo. Najpogosteje se pojavi na izpostavljenih delih kože: vrat, obraz in roke. Pojavi se lokalna oteklina iz katere se razvije srbeč izpuščaj in iz katerega nastane razjeda. Iz nje se razvije neboleča, ugreznjena krasta, običajno pokrita s črnim pokrovom in obdana z oteklino. Včasih je pridruženo boleče vnetje bezgavk in limfnih žil.
· Antraks prebavil – okužba prebavil zaradi zaužitja spor.
Najbolj nevarni sta kožna in inhalacijska oblika, kjer lahko smrtnost preseže 90 %. Deloma učinkovito je samo takojšnje agresivno in dolgotrajno zdravljenje s kombinacijo različnih antibiotikov. Bolezen lahko diagnosticiramo z mikroskopskim preparatom iz kožnih sprememb, z izolacijo bacila iz hemokulture ali kožnih sprememb.
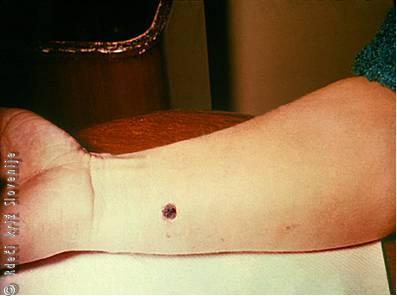
Slika 2
Sprememba na koži volarne strani desne podlahti pri antraksu, 12. dan bolezni.
Kuga
Kugo povzroča bakterija Yersina pestis. Bolezen je bila v zgodovini vzrok več hudih epidemij, ki so zahtevale veliko življenj. Najbolj nevarna je pljučna kuga. Poteka s sliko pljučnice z vročino, gnojnim in/ali krvavim kašljem in bolečinami v prsnem košu. V sputumu lahko v mikroskopskem preparatu obarvanem po Gramu opazimo gramnegativne bacile. Na rentgenski sliki so vidne spremembe značilne za bronhopnevmonijo. Pljučna kuga ima visoko smrtnost, če ni agresivno in čimprej zdravljena z antibiotiki.
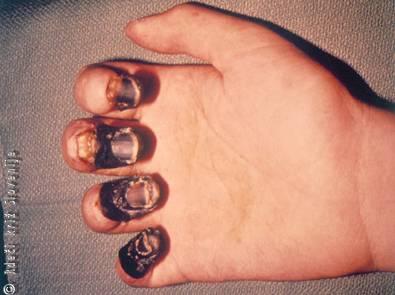
Slika 3
Gangrena prstov na desni roki pri kugi.
Tularemija
Tularemijo povzroča bakterija Francisella tularensis. Tularemija, ki bi nastala zaradi inhalacije bakterij, bi potekala kot nenadno nastala vročinska bolezen, ki se razvije po 3 do 5 dneh inkubacije. Pojavi se pljučnica s prizadetostjo plevre. Smrtnost je brez zdravljenja z antibiotiki visoka.
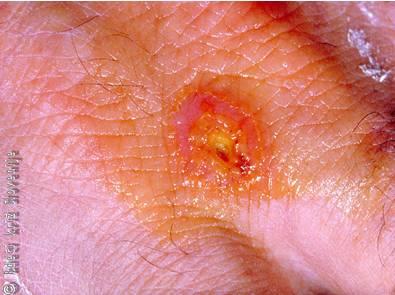
Slika 4
Razjeda na koži desne roke pri tularemiji.
Hemoragične mrzlice
Hemoragične mrzlice povzročajo različni virusi (Hantavirusi, Nairovirusi, Filovirusi). Ne glede na vrsto povzročitelja jim je skupna klinična slika, ki zajema predvsem zunanje in notranje krvavitve, odpoved obtočil in dihal ter odpoved več organskih sistemov. Bolezen se običajno začne nenadno z visoko vročino, bolečinami v mišicah, glavobolom in mrzlico. Zelo pogoste so tudi bolečine v trebuhu, driska, bolečine v prsnem košu, kašelj in vnetje žrela. Po približno 5 dneh bolezni se lahko pojavi izpuščaj, ki je običajno omejen na trup. Bolniki lahko krvavijo iz vseh telesnih odprtin, pogoste so krvavitve v kožo in sluznice z obilnimi hematomi. Pri okužbi z določenimi vrstami virusov (Ebola, Marburg, Lassa, Virus Krimsko-Kongoške hemoragične mrzlice) so bolniki lahko izjemno kužni. Še posebej moramo biti previdni, če bolniki krvavijo. Obvezna je zaščita za dihala (maska) in vsi ostali pripomočki za varno nego bolnika (rokavice, očala, maska, predpasnik). Zdravljenje je večinoma simptomatsko, za nekatere povzročitelje pa tudi specifično s protivirusnimi zdravili.
Botulizem
Botulizem je bolezen, ki jo označuje descendentna simetrična ohromitev (paraliza) motoričnih in avtonomnih živcev. Vedno so najprej prizadeti možganski živci. Paraliza je posledica delovanja botulinusnega toksina, ki ga izloča anaerobna bakterija Clostridium botulinum in spada med najmočnejše znane toksine. V običajnih razmerah poznamo 3 tipe botulizma: botulizem zaradi zaužitja toksina v hrani, botulizem zaradi okužbe rane, botulizem pri dojenčkih. Najpogostejša je zastrupitev s hrano, ki je običajno posledica doma pripravljene nepravilno konzervirane hrane. Najpogostejši simptomi so dvojni vid, povešanje vek, oslabelost, ki se lahko razvije v popolno mišično ohromitev. Smrt nastopi zaradi ohromitve dihalnih mišic in zadušitve. Zdravljenje je dolgotrajno, večinoma simptomatsko in podporno. Največ scenarijev možne uporabe botulinusnega toksina kot biološkega orožja upošteva možnost uporabe v obliki aerosolne bombe.
Ukrepi
Ukrepi za zaščito pred bioterorizmom in možnostjo biološke vojne so zahtevni in obsegajo priprave različnih struktur in organov (vojska, policija, gasilci, zdravstvo, farmacija). Usmerjeni so predvsem v fizično zaščito pomembnih objektov, zmanjševanje škode po morebitni izpostavitvi z učinkovitim alarmiranjem in obveščanjem, izvajanjem posebnih ukrepov (npr. omejitev gibanja ali karantena), uporabo osebnih zaščitnih sredstev, preskrbo z zdravili in cepivi ipd.
Prva pomoč
Edini in najbolj učinkovit ukrep ob neposredni izpostavitvi izpustu bioloških ali kemičnih agensov je zaščita dihalnih poti. Ker večina ljudi ne bi imela na voljo zaščitne maske z ustreznim filtrom, si nos in usta pokrijemo z več plastmi tkanine, ki bo zrak zasilno prefiltrirala in še omogočala dihanje. Primerna je npr. navadna bombažna majica v več plasteh, robec ali brisača. Če pri roki ni drugega, si lahko zasilno pomagamo s papirnatimi brisačami.
Če smo priča sumljivemu izpustu snovi v okolje, se takoj zaščitimo z naslednjimi ukrepi:
· Takoj se umaknimo s kontaminiranega področja. Če piha veter, se umaknimo iz smeri vetrnega toka. Tudi če nismo povsem prepričani o škodljivem izpustu, je evakuacija s sumljivega območja najboljši ukrep.
· Če evakuacija ni možna takoj, poiščimo kritje znotraj stavb. Zaprimo okna in vrata, ugasnimo ogrevanje in prezračevanje, da preprečimo gibanje zraka. Če imamo pri roki lepilni trak, je umestno, da z njim zalepimo in tako zasilno zatesnimo špranje na vratih in oknih.
Osnovna dekontaminacija
Dekontaminacija je pri uporabi bioloških agensov drugotnega pomena od dekontaminacije pri radiološki ali kemični izpostavitvi. Zelo verjetno bi bila aplikacija biološkega orožja nevidna, ob pojavu simptomov bolezni, pa je dekontaminacija nesmiselna.
Vstop bioloških agensov lahko ob vidni izpostavitvi v veliki meri preprečimo tako, da neposredno izpostavljena mesta umijemo in speremo z milnico ali raztopino varikine v vodi (razredčeno v razmerju 1 del varikine in 9 delov vode).
Če vode ni na razpolago, lahko za dekontaminacijo osebe, ki je bila izpostavljena biološkim agensom v tekoči ali aerosolni obliki uporabimo smukec ali običajno moko, ki jo potresemo po prizadetem delu kože, počakamo 30 sekund in jo nato sprhamo z osebe z metlico ali blazinicami gaze. Prah z osebe moramo dobro sprhati, saj vsebuje adsorbirane kužne delce.
Čeprav so vidni učinki biološkega orožja zakasnjeni do nekaj dni, je nujno, da takoj po izpostavitvi poiščemo zdravniško pomoč, četudi je bilo izpostavljenje minimalno.
V vseh primerih je umestno zapustiti kontaminirano področje ne glede na naravo ali intenzivnost biološkega napada.
V primeru napada z biološkim orožjem je zelo malo verjetno, da bi bile vse potrebne informacije za optimalno ukrepanje na voljo takoj ob napadu. Zato je izjemno pomembno, da ostanemo mirni in spremljamo medije. Posebej smo pozorni na naslednje informacije: Ali smo zaradi geografske, zdravstvene ali poklicne izpostavljenosti še posebej ogroženi? Ali so na voljo učinkovita zdravila ali cepiva? Kje jih lahko dobimo? Kje lahko poiščemo medicinsko pomoč, če zbolimo?
Navodila za zdravstvene delavce
Zdravstveni delavci morajo biti še posebej pozorni na morebitne sumljive okoliščine ob nastanku določene epidemije. V stanju nevarnosti napada z biološkim orožjem je sumljiva vsaka epidemija, ki v kakršnem koli pogledu odstopa od normalne epidemiološke situacije na konkretnem geografskem področju. Pozorni smo npr. na večje zbolevanje v določeni skupini ljudi, ki je bila izpostavljena na istem območju ali istemu viru (pitna voda, hrana). Pozorni smo na klinične znake, ki jih v običajnih razmerah srečamo zelo redko (npr. izpuščaji pri črnih kozah ali kožni obliki antraksa). V vseh sumljivih primerih čimprej obvestimo regionalni Zavod za zdravstveno varstvo ali Inštitut za varovanje zdravja Republike Slovenije.
Zaradi napredka znanosti in spremenljivih političnih dogodkov širom po svetu se razmere v zvezi z nevarnostjo uporabe biološkega orožja zelo hitro spreminjajo.
Na svetovnem spletu je mogoče najti točne in izčrpne informacije v angleškem jeziku na navedenih naslovih:
· Svetovna zdravstvena organizacija: http://www.who.int/csr/delibepidemics/en
· Center za nadzor bolezni v Atlanti: http://www.bt.cdc.gov
Literatura
1. Karwa M, Currie B, Kvetan V. Bioterrorism: Preparing for the impossible or the improbable. Crit Care Med 2005; 33 (1 Suppl): S75–95.
2. Whitby M, Street AC, Ruff TA, et al. Biological agents as weapons 1: smallpox and botulism. Med J Aust 2002; 176: 431–3.
3. Whitby M, Ruff TA, Street AC, et al. Biological agents as weapons 2: anthrax and plague. Med J Aust 2002; 176: 605–8.
4. Spencer RC, Lightfoot NF. Preparedness and response to bioterrorism. J Infect 2001; 43: 104–10.
Fotografije
Slika 1: Vir: Dr. Stan Foster, Public health image library, CDC, Atlanta, ZDA, http://phil.cdc.gov
Slika 2: Vir: Public health image library, CDC, Atlanta, ZDA, http://phil.cdc.gov
Slika 3: Vir: Public health image library, CDC, Atlanta, ZDA, http://phil.cdc.gov
Slika 4: Vir: Dr. Brachman, Public health image library, CDC, Atlanta, ZDA, http://phil.cdc.gov